desarrollar una lista de comprobación para facilitar la atención farmacéutica al paciente con enfermedad pulmonar intersticial que requieren o están en tratamiento con antifibróticos.
Método5 especialistas en farmacia hospitalaria desarrollaron un listado inicial de 37 ítems divididos en 4 bloques: 1) primera visita del paciente, que incluía datos generales del paciente y datos del primer tratamiento; 2) visitas de seguimiento, valorando aspectos del seguimiento del tratamiento con nintedanib o pirfenidona; 3) telefarmacia, consistente en la evaluación de la inclusión de pacientes en un programa de este tipo, evolución de la enfermedad e identificación del contacto con el servicio de farmacia y 4) tratamiento no farmacológico e información al paciente. Para decidir su potencial inclusión en el listado de comprobación se realizaron 2 rondas del Delphi en las que los panelistas tenían que valorar de cada ítem propuesto su grado de acuerdo con su «utilidad», que fue el criterio determinante para su inclusión y su «aplicabilidad».
Resultadosse contactó con 48 farmacéuticos hospitalarios, 30 (63%) aceptaron por escrito participar, 28 (58%) completaron la primera ronda del Delphi y 27 (56%) completaron la segunda ronda. Después de la primera ronda el cuestionario se modificó y quedó constituido por 40 ítems. De los 40 ítems evaluados tras las 2 rondas del Delphi, hubo 2 que, basados en la utilidad, los participantes del Delphi no alcanzaron el consenso para su inclusión en el listado: el referido a «Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas» (finalmente mantenido en el listado por su implicación en la indicación de nintedanib) y el de realizar recomendaciones sobre «Relajación». En 2 de los ítems no se alcanzó consenso sobre su aplicabilidad: «Estratificación del paciente según el modelo del paciente crónico de la SEFH» y «Recogida de resultados comunicados por el paciente».
Conclusionesel manejo del paciente con EPI y/o fibrosis pulmonar es complejo y requiere una aproximación multidisciplinar donde el farmacéutico hospitalario juega un papel clave, en especial, aunque no solamente, en el seguimiento del tratamiento farmacológico. Creemos que esta lista de comprobación puede desde la atención farmacéutica contribuir a mejorar la atención integrada de los pacientes con EPI que requieren o están en tratamiento con antifibróticos.
To develop a checklist to facilitate pharmaceutical care for patients with interstitial lung disease who require or are undergoing treatment with antifibrotic drugs.
MethodFive hospital pharmacists developed an initial list of 37 items divided into 4 blocks: 1) First visit, which included general patient data and data from the first treatment; 2) Follow-up visits, assessing aspects of the follow-up of the treatment with nintedanib or pirfenidone; 3) Telepharmacy, consisting of the evaluation of the inclusion of patients in a program of this type, course of the disease, and identification of the contact with the pharmacy service; 4) Non-pharmacological treatment and patient information. To decide its potential inclusion in the checklist, two rounds of the Delphi were carried out in which the panelists had to assess the degree of agreement of each proposed item according to its “utility”, which was the determining criterion for its inclusion, and its “applicability”.
Results48 hospital pharmacists were contacted, 30 (63%) agreed in writing to participate, 28 (58%) completed the first round of the Delphi, and 27 (56%) completed the second round. After the first round of the Delphi the questionnaire was amended and comprised 40 items. Of the 40 items evaluated after the two rounds of the Delphi, there were two that, based on utility, the participants did not reach consensus for inclusion in the checklist: The one referring to “History of surgical intervention, specifically abdominal surgery in the last 4 weeks” (finally kept on the checklist due to its involvement in the indication of nintedanib) and to make recommendations on “Relaxation”. No consensus was reached on their applicability for two of the items: “Patient stratification according to the Spanish Society of Hospital Pharmacy (SEFH) chronic patient model” and “Collection of Results Reported by the Patient”.
ConclusionsThe management of patients with ILD and/or pulmonary fibrosis is complex and requires a multidisciplinary approach where the hospital pharmacist plays a key role, especially, although not only, in monitoring drug treatment. We believe that this checklist can contribute from pharmaceutical care to improving the integrated care of patients with ILD who require or are undergoing treatment with antifibrotic drugs.
Las enfermedades pulmonares intersticiales (EPI) son un grupo heterogéneo de trastornos caracterizados por la inflamación y/o fibrosis del parénquima pulmonar1. Las neumonías intersticiales idiopáticas son los trastornos más frecuentes y, dentro de ellos, la fibrosis pulmonar idiopática (FPI) es la de mayor prevalencia2 y constituye el arquetipo de las EPI fibróticas3. En España se estima que el número de pacientes con FPI podría estar entre 8.000 y 12.0004, aunque se prevé que la incidencia irá en aumento debido a la mejoría de los métodos diagnósticos y al envejecimiento de la población5. La FPI se caracteriza por un empeoramiento progresivo de la disnea y de la función pulmonar y tiene mal pronóstico6, con una mediana de supervivencia sin tratamiento de 2 a 5 años tras el diagnóstico2,7. En España las EPI son la primera causa de trasplante de pulmón (42% de los trasplantes), por encima del enfisema/enfermedad pulmonar obstructiva crónica (35%)8.
Entre las necesidades no satisfechas expresadas por los pacientes con FPI está la mejora de la atención multidisciplinar que requiere esta enfermedad9. Una posible solución es la sugerida por la Organización Mundial de la Salud para las enfermedades crónicas de adoptar un modelo integrado de atención a lo largo de todo el continuo del cuidado, desde el diagnóstico hasta el fallecimiento del paciente, que aborde sus necesidades y esté centrado en el paciente10. En ese modelo de atención integrada al paciente con fibrosis pulmonar, el farmacéutico hospitalario juega un papel fundamental11, incluyendo actividades como el seguimiento y educación sobre su tratamiento, la polifarmacia y, en general, la racionalización del tratamiento farmacológico, consejos sobre la prevención y manejo de las reacciones adversas, seguimiento de potenciales interacciones, mejora del cumplimiento con la medicación y con el seguimiento del médico, consejos para superar los retos de la vida diaria dirigiendo al paciente a explorar las posibilidades de los programas de ayuda y apoyo a los pacientes, y en definitiva, estimulando al paciente a que asuma un papel activo en el manejo de su enfermedad11–14.
Este modelo de atención integrada ha sido incorporado también por la Sociedad Española de Farmacia Hospitalaria (SEFH) en su modelo de atención al paciente crónico15 y su definición de atención farmacéutica16. En este marco, este proyecto tiene como objetivo el desarrollo por un grupo de farmacéuticos hospitalarios de una lista de comprobación para facilitar la atención farmacéutica al paciente con EPI difusa (EPID) que requiere o está en tratamiento con antifibróticos (CheckEPID).
Material y métodosSelección de los expertos y desarrollo de la propuesta de listado de comprobaciónEl proyecto fue coordinado por 2 farmacéuticos hospitalarios de reconocido prestigio y experiencia en atención farmacéutica a pacientes con FPI que, junto con otros 3 expertos, constituyeron el comité científico, que fue el responsable de establecer los objetivos, diseño, calendarización y criterios de selección de los panelistas participantes. El comité científico contó con el apoyo de una empresa de investigación y asesoría metodológica.
El comité científico desarrolló un listado inicial de preguntas para ser valorado por el panel de expertos, ese listado estaba compuesto por un total de 31 preguntas (con 37 ítems en total) divididas en 4 bloques: 1) primera visita del paciente, que incluía datos generales del paciente (12 preguntas: edad, sexo, raza, peso, alergias, función pulmonar, renal y hepática, antecedentes de intervención quirúrgica, registro de vacunación, la estratificación de acuerdo al modelo de paciente crónico de la SEFH y la recogida de resultados comunicados por el paciente) y datos del primer tratamiento (con 10 preguntas relacionadas con el tratamiento con nintedanib o pirfenidona, únicos tratamientos aprobados para EPID en la actualidad); 2) visitas de seguimiento (4 preguntas), valorando aspectos del seguimiento del tratamiento con nintedanib o pirfenidona, cumplimiento y conveniencia del tratamiento; 3) telefarmacia (3 preguntas), consistente en la evaluación de la inclusión de pacientes en un programa de este tipo, evolución de la enfermedad e identificación del contacto con el servicio de farmacia y 4) tratamiento no farmacológico e información al paciente (2 preguntas), que incluía recomendaciones higiénico-dietéticas y deshabituación de hábitos tóxicos. El contenido detallado de este listado inicial se presenta en el anexo 1 (ver Anexo).
Para la participación en el Delphi, el comité científico realizó una propuesta de panelistas de acuerdo a su criterio y con base en la experiencia, tipo de hospital y distribución geográfica.
El método Delphi en el proyectoPara realizar este estudio, se utilizó un método Delphi modificado. Al igual que con otras técnicas de consenso, el método Delphi tiene como objetivo lograr un acuerdo general o una convergencia de opiniones en torno a un tema en particular, en especial aquellos en los que no existe evidencia o la evidencia es controvertida. Las características clave del método son el anonimato para evitar el dominio de ciertas opiniones, la iteración para permitir que los participantes cambien de opinión, la retroalimentación controlada de las respuestas agregadas y de la respuesta individual del participante, y el análisis estadístico para proporcionar alguna medida resumen que permita cuantificar el grado de consenso17. Junto con otras técnicas cualitativas, este método ya ha sido utilizado en otros proyectos sobre el manejo de la EPID18,19.
Los potenciales panelistas fueron contactados por correo electrónico por la empresa de investigación con una breve explicación del proyecto, solicitándoles su consentimiento para participar y, en caso afirmativo, para aparecer en el listado de participantes de la publicación.
Entre marzo y junio de 2022 se realizaron 2 rondas del Delphi utilizando una herramienta web específica desarrollada por la empresa de investigación. Para su potencial inclusión en el listado de comprobación, para cada ítem del cuestionario los panelistas tenían que valorar 2 atributos: «utilidad», que fue definida como «conveniencia/importancia de que la información o acción mencionada esté incluida en el listado de comprobación», y la «aplicabilidad», entendida como «la factibilidad de aplicación de la información o acción mencionada en la práctica de atención farmacéutica habitual teniendo en cuenta la práctica habitual de su centro». Ambos atributos fueron evaluados utilizando una escala Likert de 5 puntos que evaluaba el grado de acuerdo en esos atributos de 1 (totalmente en desacuerdo) a 5 (totalmente de acuerdo). En la segunda ronda solo se incluyeron aquellos ítems para los que no se había alcanzado consenso en utilidad o aplicabilidad; en esta segunda ronda, al entrar en la plataforma, para cada ítem los panelistas visualizaban información sobre las respuestas agregadas (distribución de frecuencias relativas de respuesta de la escala Likert) y su respuesta individual de la primera ronda.
Análisis estadísticoPara el análisis, las respuestas en la escala Likert fueron agrupadas en 3 categorías: «en desacuerdo» cuando puntuaban 1 y 2, «indiferente» cuando puntuaban 3 y de «acuerdo» cuando puntuaban 4 o 5. Se consideró que existía consenso cuando al menos un 70% de los participantes votaron una de las 3 categorías. No obstante, para presentar los resultados, el consenso se graduó en 4 niveles dependiendo del porcentaje de votos en la categoría «unanimidad» cuando era del 100%, «consenso fuerte» entre el 80 y el 99%, «consenso» entre el 70 y el 79%, y «ausencia de consenso» cuando era inferior al 70%.
El análisis estadístico fue esencialmente descriptivo. Las características de los participantes en la encuesta se presentan con la frecuencia absoluta y relativa de cada categoría de la variable presentada. Para cada atributo de cada ítem se presenta el porcentaje de respuestas en cada una de las 3 categorías del acuerdo, la mediana de la puntuación de la escala Likert como medida resumen de la fuerza del acuerdo y el nivel de grado de consenso que se alcanzó. Los análisis estadísticos fueron realizados con Microsoft® Excel® para Microsoft 365 MSO.
ResultadosParticipación global, características de los participantes y resultados globales de consensoSe contactó con 48 farmacéuticos hospitalarios, 30 (63%) aceptaron participar, 28 (58%) completaron la primera ronda del Delphi y 27 (56%) completaron la segunda ronda. Más de la mitad de los participantes eran de Cataluña, Comunidad de Madrid y la Comunidad Valenciana, no hubo representación de Asturias, Castilla León, Comunidad Foral de Navarra, La Rioja y las ciudades autónomas de Ceuta y Melilla (tabla 1). Un 70% de los participantes eran de hospitales de tercer nivel, casi 2 terceras partes tenían más de 6 años de experiencia y cerca de la mitad tenían más de 20 pacientes con EPID y tratamiento antifibrótico en los últimos 12 meses (tabla 1).
Características de los participantes en el Delphi
| Característica | n = 28, (%) |
|---|---|
| Comunidad autónoma | |
| Andalucía | 2 (7) |
| Illes Balears | 2 (7) |
| Cataluña | 5 (18) |
| Comunidad Valenciana | 5 (18) |
| Galicia | 2 (7) |
| Comunidad de Madrid | 5 (18) |
| Otrasa | 6 (21) |
| Nivel del centro hospitalario | |
| Tercer nivel | 21 (71) |
| Segundo nivel | 5 (18) |
| Primer nivel | 2 (11) |
| Número de pacientes con EPID y tratamiento antifibrótico en los últimos 12 meses | |
| Más de 50 | 7 (25) |
| Entre 21 y 50 | 6 (21) |
| Igual o menor de 20 | 15 (54) |
| Años de experiencia | |
| Más de 6 años | 17 (61) |
| Entre 3 y 5 años | 8 (28) |
| Igual o menos de 2 años | 3 (11) |
En la primera ronda del Delphi, de los 37 ítems, en el atributo de utilidad hubo unanimidad en 8, consenso fuerte en 22, consenso en 3 y ausencia de consenso en 4; en el atributo de aplicabilidad hubo unanimidad en 3, consenso fuerte en 15, consenso en 6 y ausencia de consenso en 13. El comité científico revisó los resultados de la primera ronda y realizó modificaciones del cuestionario: el ítem de vacunación se dividió en 3, uno para cada vacunación; se modificó la redacción del ítem para identificar a la persona autorizada para el acceso a telefarmacia; y se incluyeron aclaraciones, fundamentalmente informativas, en 13 de los ítems. Las modificaciones de estos ítems entre la primera y segunda ronda se presentan en el anexo 2 (ver Anexo).
En la segunda ronda, de los 40 ítems del cuestionario, en el atributo de utilidad hubo unanimidad en 14, consenso fuerte en 23, consenso en uno y ausencia de consenso en 2; en el atributo de aplicabilidad hubo unanimidad en 4, consenso fuerte en 26, consenso en 7 y ausencia de consenso en 3. A continuación se presentan los resultados detallados de esta segunda ronda del Delphi.
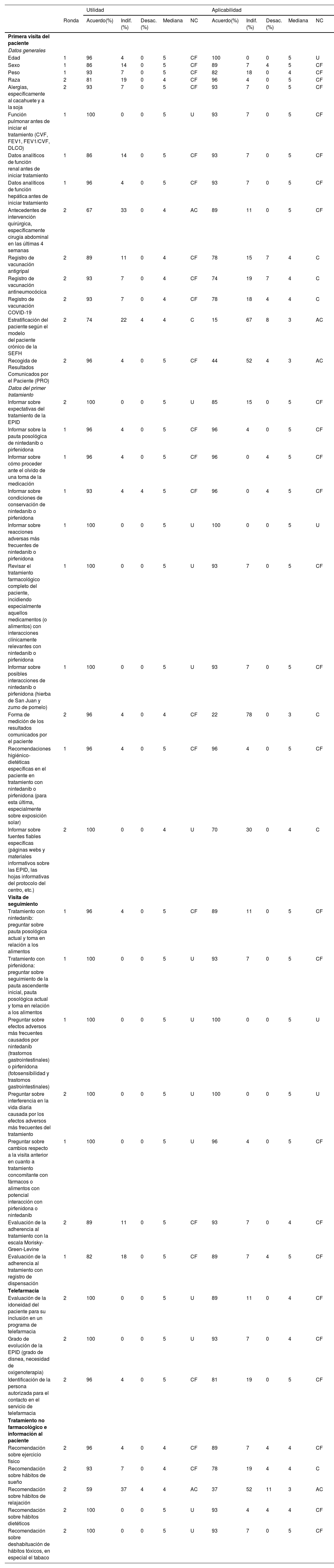
Resultados de la segunda ronda del DelphiEn relación a los 12 ítems de «Datos generales del paciente», demográficos y clínicos, en utilidad (tabla 2) la mediana fue 4 o superior en todos ellos, aunque no se alcanzó el consenso en uno de los ítems: «Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas, por la recomendación específica que consta en ficha técnica de nintedanib en este sentido»; por su parte, en aplicabilidad (tabla 2) la mediana fue 4 o superior en todos los ítems excepto en 2 en los que tampoco se alcanzó consenso: «Estratificación del paciente según el modelo del paciente crónico de la SEFH», en el que el 67% lo evaluaron como «indiferente», y «Recogida de resultados comunicados por el paciente (PRO)» que un 52% evaluaron como «indiferente» y un 44% como «de acuerdo».
Resultados del Delphi
| Utilidad | Aplicabilidad | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Ronda | Acuerdo(%) | Indif.(%) | Desac.(%) | Mediana | NC | Acuerdo(%) | Indif.(%) | Desac.(%) | Mediana | NC | |
| Primera visita del paciente | |||||||||||
| Datos generales | |||||||||||
| Edad | 1 | 96 | 4 | 0 | 5 | CF | 100 | 0 | 0 | 5 | U |
| Sexo | 1 | 86 | 14 | 0 | 5 | CF | 89 | 7 | 4 | 5 | CF |
| Peso | 1 | 93 | 7 | 0 | 5 | CF | 82 | 18 | 0 | 4 | CF |
| Raza | 2 | 81 | 19 | 0 | 4 | CF | 96 | 4 | 0 | 5 | CF |
| Alergias, específicamente al cacahuete y a la soja | 2 | 93 | 7 | 0 | 5 | CF | 93 | 7 | 0 | 5 | CF |
| Función pulmonar antes de iniciar el tratamiento (CVF, FEV1, FEV1/CVF, DLCO) | 1 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 5 | CF |
| Datos analíticos de función renal antes de iniciar tratamiento | 1 | 86 | 14 | 0 | 5 | CF | 93 | 7 | 0 | 5 | CF |
| Datos analíticos de función hepática antes de iniciar tratamiento | 1 | 96 | 4 | 0 | 5 | CF | 93 | 7 | 0 | 5 | CF |
| Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas | 2 | 67 | 33 | 0 | 4 | AC | 89 | 11 | 0 | 5 | CF |
| Registro de vacunación antigripal | 2 | 89 | 11 | 0 | 4 | CF | 78 | 15 | 7 | 4 | C |
| Registro de vacunación antineumocócica | 2 | 93 | 7 | 0 | 4 | CF | 74 | 19 | 7 | 4 | C |
| Registro de vacunación COVID-19 | 2 | 93 | 7 | 0 | 4 | CF | 78 | 18 | 4 | 4 | C |
| Estratificación del paciente según el modelo del paciente crónico de la SEFH | 2 | 74 | 22 | 4 | 4 | C | 15 | 67 | 8 | 3 | AC |
| Recogida de Resultados Comunicados por el Paciente (PRO) | 2 | 96 | 4 | 0 | 5 | CF | 44 | 52 | 4 | 3 | AC |
| Datos del primer tratamiento | |||||||||||
| Informar sobre expectativas del tratamiento de la EPID | 2 | 100 | 0 | 0 | 5 | U | 85 | 15 | 0 | 5 | CF |
| Informar sobre la pauta posológica de nintedanib o pirfenidona | 1 | 96 | 4 | 0 | 5 | CF | 96 | 4 | 0 | 5 | CF |
| Informar sobre cómo proceder ante el olvido de una toma de la medicación | 1 | 96 | 4 | 0 | 5 | CF | 96 | 0 | 4 | 5 | CF |
| Informar sobre condiciones de conservación de nintedanib o pirfenidona | 1 | 93 | 4 | 4 | 5 | CF | 96 | 0 | 4 | 5 | CF |
| Informar sobre reacciones adversas más frecuentes de nintedanib o pirfenidona | 1 | 100 | 0 | 0 | 5 | U | 100 | 0 | 0 | 5 | U |
| Revisar el tratamiento farmacológico completo del paciente, incidiendo especialmente aquellos medicamentos (o alimentos) con interacciones clínicamente relevantes con nintedanib o pirfenidona | 1 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 5 | CF |
| Informar sobre posibles interacciones de nintedanib o pirfenidona (hierba de San Juan y zumo de pomelo) | 1 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 5 | CF |
| Forma de medición de los resultados comunicados por el paciente | 2 | 96 | 4 | 0 | 4 | CF | 22 | 78 | 0 | 3 | C |
| Recomendaciones higiénico-dietéticas específicas en el paciente en tratamiento con nintedanib o pirfenidona (para esta última, especialmente sobre exposición solar) | 1 | 96 | 4 | 0 | 5 | CF | 96 | 4 | 0 | 5 | CF |
| Informar sobre fuentes fiables específicas (páginas webs y materiales informativos sobre las EPID, las hojas informativas del protocolo del centro, etc.) | 2 | 100 | 0 | 0 | 4 | U | 70 | 30 | 0 | 4 | C |
| Visita de seguimiento | |||||||||||
| Tratamiento con nintedanib: preguntar sobre pauta posológica actual y toma en relación a los alimentos | 1 | 96 | 4 | 0 | 5 | CF | 89 | 11 | 0 | 5 | CF |
| Tratamiento con pirfenidona: preguntar sobre seguimiento de la pauta ascendente inicial, pauta posológica actual y toma en relación a los alimentos | 1 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 5 | CF |
| Preguntar sobre efectos adversos más frecuentes causados por nintedanib (trastornos gastrointestinales) o pirfenidona (fotosensibilidad y trastornos gastrointestinales) | 1 | 100 | 0 | 0 | 5 | U | 100 | 0 | 0 | 5 | U |
| Preguntar sobre interferencia en la vida diaria causada por los efectos adversos más frecuentes del tratamiento | 2 | 100 | 0 | 0 | 5 | U | 100 | 0 | 0 | 5 | U |
| Preguntar sobre cambios respecto a la visita anterior en cuanto a tratamiento concomitante con fármacos o alimentos con potencial interacción con pirfenidona o nintedanib | 1 | 100 | 0 | 0 | 5 | U | 96 | 4 | 0 | 5 | CF |
| Evaluación de la adherencia al tratamiento con la escala Morisky-Green-Levine | 2 | 89 | 11 | 0 | 5 | CF | 93 | 7 | 0 | 4 | CF |
| Evaluación de la adherencia al tratamiento con registro de dispensación | 1 | 82 | 18 | 0 | 5 | CF | 89 | 7 | 4 | 5 | CF |
| Telefarmacia | |||||||||||
| Evaluación de la idoneidad del paciente para su inclusión en un programa de telefarmacia | 2 | 100 | 0 | 0 | 5 | U | 89 | 11 | 0 | 4 | CF |
| Grado de evolución de la EPID (grado de disnea, necesidad de oxigenoterapia) | 2 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 4 | CF |
| Identificación de la persona autorizada para el contacto en el servicio de telefarmacia | 2 | 96 | 4 | 0 | 5 | CF | 81 | 19 | 0 | 5 | CF |
| Tratamiento no farmacológico e información al paciente | |||||||||||
| Recomendación sobre ejercicio físico | 2 | 96 | 4 | 0 | 4 | CF | 89 | 7 | 4 | 4 | CF |
| Recomendación sobre hábitos de sueño | 2 | 93 | 7 | 0 | 4 | CF | 78 | 19 | 4 | 4 | C |
| Recomendación sobre hábitos de relajación | 2 | 59 | 37 | 4 | 4 | AC | 37 | 52 | 11 | 3 | AC |
| Recomendación sobre hábitos dietéticos | 2 | 100 | 0 | 0 | 5 | U | 93 | 4 | 4 | 4 | CF |
| Recomendación sobre deshabituación de hábitos tóxicos, en especial el tabaco | 2 | 100 | 0 | 0 | 5 | U | 93 | 7 | 0 | 5 | CF |
AC: ausencia de consenso; C: consenso; CF: consenso fuerte; CVF: capacidad vital forzada; Desac.: desacuerdo; DLCO: capacidad de difusión de monóxido de carbono; EPID: enfermedad pulmonar intersticial difusa; FEV1: volumen espiratorio forzado en el primer segundo; Indif.: indiferente; NC: nivel de consenso; SEFH: Sociedad Española de Farmacia Hospitalaria; U: unanimidad.
En los 10 ítems referentes al «Primer tratamiento», hubo consenso en todos los ítems, tanto en utilidad como en aplicabilidad, con medianas de 5 en la mayoría de los ítems (tabla 2); sin embargo, con relación al ítem «Forma de medición de los resultados comunicados por el paciente» el consenso respecto a utilidad era «de acuerdo» (96% de las respuestas), mientras que en aplicabilidad el consenso era «indiferente» (78% de las respuestas, mediana de 3).
En el bloque de «Visitas de seguimiento», hubo consenso tanto en utilidad como en aplicabilidad en los 7 ítems (tabla 2), con medianas de 5 en todos ellos a excepción de la aplicabilidad del ítem «Incluir preguntas específicas sobre la adherencia al tratamiento con la escala Morisky-Green-Levine», con una mediana de 4; sin embargo, en el otro ítem de adherencia, «Incluir preguntas específicas sobre adherencia al tratamiento utilizando registros de dispensación», la mediana fue de 5.
Hubo consenso en utilidad y aplicabilidad en los 3 ítems de «Telefarmacia» con medianas de 5 en utilidad y de 4 a 5 en aplicabilidad (tabla 2). En el bloque de «Tratamiento no farmacológico e información al paciente», no hubo consenso ni en utilidad ni en aplicabilidad en el ítem que hacía referencia a proporcionar recomendaciones sobre «Relajación», en el que estuvieron de acuerdo en su utilidad el 59% de los respondedores, y en su aplicabilidad el 37%; en el resto de ítems las medianas fueron de 4 a 5.
Lista de comprobación finalDespués de la evaluación de los resultados finales del Delphi, el comité científico decidió que se incluyeran en la lista de comprobación todos aquellos ítems para los que existiera consenso en utilidad. Esto excluía inicialmente 2 ítems: el de datos generales referido a la recogida de «Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas» y el tratamiento no farmacológico referido a la realización de recomendaciones sobre «Relajación». Sin embargo, dado que el tratamiento con nintedanib se debe iniciar como mínimo 4 semanas después de una cirugía abdominal20, el comité decidió mantener dicho ítem en la lista. La lista de comprobación final se presenta en la tabla 3.
Lista de comprobación para la atención farmacéutica del paciente con enfermedad pulmonar intersticiala,b
| Primera visita | |
|---|---|
| Datos generales | Edad |
| Sexo | |
| Peso | |
| Raza | |
| Alergias, específicamente al cacahuete y a la soja | |
| Función pulmonar antes de iniciar el tratamiento (CVF, FEV1, FEV1/CVF, DLCO) | |
| Datos analíticos de función renal antes de iniciar tratamiento | |
| Datos analíticos de función hepática antes de iniciar tratamiento | |
| Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas | |
| Registro de vacunación antigripal | |
| Registro de vacunación antineumocócica | |
| Registro de vacunación COVID-19 | |
| Estratificación del paciente según el modelo del paciente crónico de la SEFH | |
| Recogida de Resultados Comunicados por el Paciente (PRO)(por ejemplo, el King's Brief Interstitial Lung Disease questionnairea)21 | |
| Primer tratamiento | Informar sobre expectativas del tratamiento de la EPID |
| Informar sobre la pauta posológica de nintedanib o pirfenidona | |
| Informar sobre cómo proceder ante el olvido de una toma de la medicación | |
| Informar sobre condiciones de conservación de nintedanib o pirfenidona | |
| Informar sobre reacciones adversas más frecuentes de nintedanib o pirfenidona | |
| Revisar el tratamiento farmacológico completo del paciente, incidiendo especialmente aquellos medicamentos (o alimentos) con interacciones clínicamente relevantes con nintedanib (inductores potentes de la glicoproteína-P que intervienen en el metabolismo de nintedanib, hierba de San Juan) o pirfenidona (tabaco, medicamentos inductores potentes tanto de CYP1A2 como de las otras isoenzimas CYP que intervienen en el metabolismo de pirfenidona, zumo de pomelo) | |
| Informar sobre posibles interacciones de nintedanib o pirfenidona (hierba de San Juan y zumo de pomelo) | |
| Forma de medición de los resultados comunicados por el pacienteb | |
| Recomendaciones higiénico-dietéticas específicas en el paciente en tratamiento con nintedanib o pirfenidona (para esta última, especialmente sobre exposición solar) | |
| Informar sobre fuentes fiables específicas (páginas webs y materialesinformativos sobre las EPID, las hojas informativas del protocolo del centro, etc.) | |
| Visitas de seguimiento | |
| Tratamiento con nintedanib: preguntar sobre pauta posológica actual y toma en relación a los alimentos | |
| Tratamiento con pirfenidona: preguntar sobre seguimiento de la pauta ascendente inicial, pauta posológica actual y toma en relación a los alimentos | |
| Preguntar sobre efectos adversos más frecuentes causados por nintedanib (trastornos gastrointestinales) o pirfenidona (fotosensibilidad y trastornos gastrointestinales) | |
| Preguntar sobre interferencia en la vida diaria causada por los efectos adversos más frecuentes del tratamiento | |
| Preguntar sobre cambios respecto a la visita anterior en cuanto a tratamiento concomitante con fármacos o alimentos con potencial interacción con pirfenidona o nintedanib | |
| Evaluación de la adherencia al tratamiento con la escala Morisky-Green-Levine22 | |
| Evaluación de la adherencia al tratamiento con registro de dispensación | |
| Telefarmacia | |
| Evaluación de la idoneidad del paciente para su inclusión en un programa de telefarmacia | |
| Grado de evolución de la EPID (grado de disnea, necesidad de oxigenoterapia) | |
| Identificación de la persona autorizada para el contacto en el servicio de telefarmacia | |
| Tratamiento no farmacológico e información al paciente(en la visita/s que se considere apropiado) | |
| Recomendación sobre ejercicio físico | |
| Recomendación sobre hábitos de sueño | |
| Recomendación sobre hábitos dietéticos | |
| Recomendación sobre deshabituación de hábitos tóxicos, en especial el tabaco | |
CVF: capacidad vital forzada; DLCO: capacidad de difusión de monóxido de carbono; EPID: enfermedad pulmonar intersticial difusa; FEV1: volumen espiratorio forzado en el primer segundo; SEFH: Sociedad Española de Farmacia Hospitalaria.
El cuestionario King's Brief Interstitial Lung Disease es un instrumento autoadministrado para la evaluación de la calidad de vida relacionada con la salud específica de la enfermedad pulmonar intersticial, que consta de 15 ítems con 3 dominios, psicológico, disnea y actividades, y síntomas torácicos; de la combinación de los 3 dominios se obtiene una puntuación total.
El manejo del paciente con EPI y/o fibrosis pulmonar es complejo y requiere una aproximación multidisciplinar donde el farmacéutico hospitalario juega un papel clave, en especial, aunque no solamente, en el seguimiento del tratamiento farmacológico. El listado de comprobación que hemos desarrollado pretende servir de guía en ese seguimiento, como parte de la atención farmacéutica al paciente, y puede resultar de especial utilidad para aquellos centros sin una unidad de referencia para el manejo de estos pacientes.
De los ítems evaluados hubo 2 que, basados en la utilidad, no alcanzaron el consenso para su inclusión en el listado: el referido a «Antecedentes de intervención quirúrgica, específicamente cirugía abdominal en las últimas 4 semanas» y el de realizar recomendaciones sobre «Relajación». Respecto al primero ya se ha comentado que el comité científico decidió mantenerlo en el listado por las implicaciones que tiene la cirugía abdominal reciente para el inicio del tratamiento con nintedanib. En relación con la relajación hay que señalar que la dificultad respiratoria, tos y fatiga crónicas de estos pacientes impactan negativamente en el bienestar emocional y, al limitar las actividades de la vida diaria, en la calidad de vida del paciente23,24. La ansiedad relacionada con el miedo a esos síntomas y la consiguiente pérdida de autoconfianza puede generar más discapacidad, desembocando en un peligroso círculo vicioso23. Aunque la investigación a este respecto ha sido muy escasa, las intervenciones dirigidas al control del estrés pueden mejorar el estrés percibido y el estado de ánimo del paciente con EPI23. La ausencia de consenso para la inclusión de recomendaciones sobre relajación en este listado de comprobación puede ser debida a esa escasa investigación en esta área o a que los farmacéuticos hospitalarios no se encuentren con el suficiente tiempo y/o capacitación para hacer recomendaciones al respecto y se considere que otros profesionales del equipo multidisciplinar, que atiende al paciente con EPI, son los que deberían responsabilizarse de este tipo de intervenciones.
Aunque no fue determinante en su inclusión en listado, en 2 de los ítems no se alcanzó consenso sobre su aplicabilidad: «Estratificación del paciente según el modelo del paciente crónico de la SEFH» y «Recogida de resultados comunicados por el paciente»; y el consenso era indiferente en el ítem de «Forma de medición de los resultados comunicados por el paciente». Con el objeto de mejorar la atención al paciente crónico, la SEFH publicó en 2012 un plan estratégico para la atención farmacéutica al paciente crónico, uno de cuyos ejes es la «Orientación centrada en el paciente: la estratificación como herramienta del nuevo modelo de atención»15. Se han publicado por parte de la Sociedad modelos de estratificación específicos para la infección por el virus de la inmunodeficiencia humana25, las enfermedades inflamatorias inmunomediadas26 o para el paciente con enfermedades respiratorias en general27, pero aún no se ha desarrollado ninguno específico que pudiera ser aplicable a la fibrosis pulmonar; por tanto, creemos que la falta de consenso en aplicabilidad en este ítem puede ser debida a este hecho.
Si queremos tener un enfoque centrado en el paciente es necesario avanzar en el conocimiento de cómo la fibrosis pulmonar afecta al día a día de los pacientes y determinar cuál es la mejor manera de medir ese impacto. Sin embargo, existen muy pocos instrumentos que evalúen resultados comunicados por el paciente específicamente desarrollados para el paciente con EPI o FP y, en los que se han desarrollado o adaptado para estos pacientes, la experiencia es muy limitada28. En nuestra opinión, no es extraño, por tanto, que no se haya alcanzado consenso en su aplicabilidad. No obstante, también es posible que, tanto en este caso como en la aplicación de un modelo de estratificación, la presión asistencial pueda haber influido en la valoración de su aplicabilidad.
Una de las posibles limitaciones de este proyecto ha sido la participación limitada de hospitales de primer y segundo nivel. En nuestro medio existe debate sobre si estas enfermedades deberían ser atendidas en unidades de referencia (propias de los hospitales de tercer nivel) o si los centros con un volumen de pacientes relevante pueden atenderlas con el nivel de especialización necesario29. Creemos que, por el volumen de pacientes atendidos de estas enfermedades, tiene sentido que estén más representados los hospitales de tercer nivel. Por otra parte, el criterio empleado finalmente para la inclusión de un ítem en la lista de comprobación ha sido exclusivamente la utilidad. El motivo de esta decisión ha sido la propia definición que se proporcionó a los participantes de «utilidad» («conveniencia/importancia de que la información o acción mencionada esté incluida en el listado de comprobación»). No obstante, es importante destacar que para que el listado de comprobación resulte útil y generalizable a los servicios de farmacia hospitalaria que atienden a estos pacientes es necesario que sea aplicable. Por tanto, es deseable la realización de algún estudio de campo que evalúe la factibilidad de esta lista de comprobación en condiciones reales de uso. Por otra parte, algunos programas de manejo integral del paciente con FPI han mostrado beneficios para los pacientes en términos de persistencia del tratamiento30. Aunque con resultados muy preliminares, un estudio retrospectivo ha mostrado el impacto positivo en la adherencia al tratamiento antifibrótico de un programa de farmacia dirigido al paciente con FPI31. Sería interesante la realización de un estudio que evaluara el impacto de la utilización de esta lista de comprobación en los resultados del tratamiento antifibrótico y en la satisfacción del paciente con la atención recibida.
Globalmente, creemos que esta lista de comprobación puede complementar iniciativas previas29 y desde la atención farmacéutica contribuir a mejorar la atención integrada de los pacientes con enfermedad pulmonar intersticial que requieren o están en tratamiento con antifibróticos.
Responsabilidades éticasEste trabajo no es un estudio de investigación en seres humanos, sino un proyecto de elaboración de recomendaciones por un grupo de expertos. Para la obtención de su opinión y alcanzar un consenso en las recomendaciones se siguió un proceso sistemático (en este caso, un método Delphi modificado). Por tanto, por su naturaleza, este proyecto no requiere de forma obligada la aprobación de un Comité Ético de Investigación. La participación de los expertos fue voluntaria y estos expresaron su acuerdo en participar con la firma de un contrato. Sus respuestas se presentan de forma agregada y anónima.
FinanciaciónEl proceso Delphi que condujo a esta Declaración de Consenso fue facilitado por Ampersand Consulting, con el apoyo y financiación de Boehringer Ingelheim (BI). BI no influyó en las opiniones de los expertos participantes ni en el consenso final. Los autores cumplen con los criterios de autoría recomendados por el Comité Internacional de Editores de Revistas Médicas (ICMJE) y no recibieron ningún pago relacionado con el desarrollo de esta Declaración de Consenso. El Dr. Fernando Rico-Villademoros, de COCIENTE S.L., proporcionó apoyo editorial y de redacción, que fue contratado y financiado por BI. BI tuvo la oportunidad de revisar el manuscrito desde el punto de vista de precisión médica y científica, así como de posibles consideraciones sobre la propiedad intelectual.
AutoríaMarta Calvin Lamas y Miguel Ángel Calleja Hernández fueron los responsables del concepto y diseño del estudio. Todos los autores fueron responsables del contenido intelectual del proyecto, análisis e interpretación de los resultados y de la preparación y revisión del manuscrito. Todos los autores revisaron, aprobaron la versión final del manuscrito y se consideran garantes del mismo. Todos los autores cumplen con los criterios de autoría detallados por el Comité Internacional de Editores de Revistas Médicas.
Responsabilidad y cesión de derechosTodos los autores aceptamos la responsabilidad definida por el Comité Internacional de Editores de Revistas Médicas (disponible en http://www.icmje.org/).
Los autores cedemos, en el supuesto de publicación, de forma exclusiva los derechos de reproducción, distribución, traducción y comunicación pública (por cualquier medio o soporte sonoro, audiovisual o electrónico) de nuestro trabajo a Farmacia Hospitalaria y por extensión a la SEFH. Para ello se firmará una carta de cesión de derechos en el momento del envío del trabajo a través del sistema online de gestión de manuscritos.
Conflicto de interesesMarta Calvin Lamas ha recibido financiación para formación científica, realización de ponencias o asesoría científica de las siguientes compañías farmacéuticas: AstraZeneca, GlaxoSmithKline, CSL Behring y Boehringer Ingelheim.
Miguel Ángel Calleja Hernández ha recibido financiación para formación médica, realización de ponencias y realización de investigación de las siguientes compañías farmacéuticas: Abbvie, Alexion, Almirall, Amgen, Astellas, AstraZeneca, Bayer, Biogen, Boehringer, Clovis, Genzyme, GSK, Grunenthal, Incyte, Janssen, Jazz, Kyowa, Lilly, Merck, MSD, Novartis, Novo Nordisk, Pfizer, Roche, Sanofi, Seagen, Takeda, TEVA, UCB, Viiv.
Emilio Monte-Boquet ha recibido honorarios o financiación de Abbott/Abbvie, Amgen, Astellas, Astra Zeneca, Baxalta, Bayer, Biogen, Bristol-Myers Squibb, Celgene, Chiesi, Eisai, Fresenius, Gilead, GSK, Ipsen, Janssen, Leo Pharma, Lilly, MSD, Merck-Serono, Novartis, Pfizer, Roche, Sanofi, Shire, Theramex, UCB y ViiV por haber participado en proyectos de docencia, formación e investigación.
Miguel Ángel Rodríguez Sagrado ha realizado actividades remuneradas para Abbvie, Advanz, Astellas, Amgen, Astra Zeneca, Biogen, Boehringer Ingelheim, Galapagos, Gilead, GSK, Intercept, Janssen, Leo Pharma, Lundbeck, MerckSerono, MSD, Novartis, Roche, Sandoz, Serono, Tesaro, UCB, Vertex y ViiV. Los donantes no han influido, más allá de los aspectos formales, a la elaboración y comunicación de los resultados científicos ni ponencias.
Pere Ventayol ha recibido financiación para formación médica, realización de ponencias y realización de investigación básica de las siguientes compañías farmacéuticas: Sanofi-Genzyme, Janssen, Gilead, Kern, Teva, Boehringer Ingelheim.
AgradecimientosLos autores agradecen a María Fontanals y Jordi Puig (Ampersand Consulting, Barcelona) por la coordinación del proyecto y apoyo metodológico, y a Fernando Rico-Villademoros (COCIENTE S.L., Madrid) por su ayuda editorial. Este apoyo ha sido financiado por Boehringer Ingelheim España, S.A.
Aportación a la literatura científicaEntre las necesidades no satisfechas expresadas por los pacientes con enfermedad pulmonar intersticial está la mejora de la atención multidisciplinar que requiere esta enfermedad. Para ello sería importante adoptar un modelo integrado de atención a lo largo de todo el continuo del cuidado que aborde todas sus necesidades y esté centrado en el paciente. En ese modelo de atención integrada, el farmacéutico hospitalario juega un papel fundamental en la atención al paciente con fibrosis pulmonar.
Este modelo de atención integrada ha sido incorporado también por la Sociedad Española de Farmacia Hospitalaria (SEFH) en su modelo de atención al paciente crónico y su definición de atención farmacéutica. Globalmente, creemos que esta lista de comprobación puede complementar iniciativas previas y desde la atención farmacéutica contribuir a mejorar la atención integrada de los pacientes con enfermedad pulmonar intersticial que requieren o están en tratamiento con antifibróticos.