Detectar, cuantificar y comparar los errores de medicación producidos con un sistema de prescripción manual frente a un sistema de prescripción electrónica asistida en la fase de prescripción.
MétodoEstudio prospectivo, descriptivo y observacional en dos unidades de hospitalización de traumatología de un hospital general; una con prescripción manual y otra con prescripción electrónica asistida. Se han valorado los errores de prescripción.
ResultadosSe analizaron 1.536 líneas de tratamiento (393 hojas de tratamiento) de 164 pacientes. Con la prescripción manual se detectaron un 19,54% de errores frente al 9,14% ocasionados con la prescripción electrónica asistida. Los errores de omisión fueron significativamente menores con la prescripción electrónica asistida, principalmente los producidos con fármacos pertenecientes al grupo del sistema nervioso central.
ConclusionesAl informatizar la prescripción han descendido un 53% los errores de prescripción. Los errores que más se corrigen son los de omisión, al hacerse la prescripción de manera más completa; y fue destacable la disminución de errores en los fármacos del grupo del sistema nervioso central.
To detect, quantify, and compare the medication error produced with manual versus electronically assisted prescription systems.
MethodsA descriptive, observational, prospective study in two traumatology hospitalisation units; one with manual prescriptions and the other with electronically assisted prescriptions. Prescription errors were determined.
ResultsWe analysed 1,536 lines of treatment (393 treatment forms) from 164 patients. With manual prescriptions, we detected errors in 19.54% of cases, compared to 9.4% in electronically assisted prescriptions. Omission errors were significantly lower with electronically assisted prescriptions, especially with drugs that act upon the central nervous system.
ConclusionsPrescription error has decreased by 53% since computerising the prescription process. This is particularly useful for omission errors, as prescription is more complete. The decrease in error regarding drugs that act on the central nervous system stands out.
Las nuevas tecnologías aplicadas al ámbito hospitalario y particularmente a los sistemas de información integrados y compartidos permiten reducir considerablemente los errores médicos y obtener un elevado nivel de información sobre los procesos, costes y resultados. La prescripción electrónica asistida (PEA), y los sistemas de soporte en la toma de decisiones sobre la utilización de medicamentos, son herramientas destinadas a tal fin y, por ello, constituyen una de las estrategias de seguridad propuestas por múltiples organismos y sociedades1. La SEFH, en el Plan Estratégico 2020, señala que en dicho año, el 80% de los hospitales deberán disponer de prescripción electrónica.
La mayoría de los estudios internacionales2,3 y nacionales4,5 apuntan hacia una disminución de los errores de medicación (EM) cuando se implanta la PEA mejorando la seguridad del paciente. En concreto, esta herramienta disminuye los errores de prescripción6, y éstos, según la mayoría de los estudios publicados, son los EM más frecuentes, representando más de un 50% del total de errores7,8. Se calcula una incidencia de 3 a 99 errores de prescripción por 1.000 prescripciones en pacientes ingresados9–12.
El objetivo es detectar, cuantificar y comparar los EM producidos con un sistema de prescripción manual (PM) frente a un sistema de PEA en la fase de prescripción.
MétodosEstudio prospectivo, descriptivo y observacional en un hospital de tercer nivel. Se seleccionaron las órdenes médicas realizadas en un periodo de 45 días de todos los pacientes ingresados con tratamiento farmacológico en dos unidades de hospitalización de traumatología con 28 camas cada una; una con PM y otra con PEA implantada hacía cinco meses.
La PM en nuestro hospital se realiza en un impreso autocalcable u orden médica (OM), enviando una de las copias al Servicio de Farmacia donde el farmacéutico transcribe y valida la OM en el módulo Prescriwin® del programa Hospiwin®. En la PEA, es el médico el que hace la prescripción en dicho programa, siendo validada por un farmacéutico. Dicho programa informático tiene ayudas a la prescripción a tiempo real, como son dosis más habituales, máximas o mínimas, alertas de duplicidades terapéuticas, interacciones medicamentosas o alergias registradas del paciente. Además incluye la base de datos de los medicamentos incluidos en la guía farmacoterapéutica del hospital.
La clasificación de errores de prescripción se realizó según la «Actualización de la clasificación de EM del grupo Ruiz-Jarabo 2000» de mayo de 200813. Los errores se clasificaron en:
- 1.
Error de identificación del paciente y de la OM: este tipo de error se definió sobre el número total de órdenes médicas revisadas.
- 2.
Error de prescripción en las líneas de tratamiento: línea de tratamiento se definió a aquella prescripción nueva de un medicamento o la modificación de un medicamento ya prescrito dentro de una OM. Estos errores se estructuraron de la siguiente manera:
- -
Medicamento erróneo: se clasificaron como contraindicado por presentar el paciente historia previa de alergia, insuficiencia renal o hepática, o por la edad del paciente, interacción, o por tratarse de un medicamento innecesario, duplicado o ilegible.
- -
Dosis incorrecta: por estar omitida o ilegible, o por ser mayor o menor según ficha técnica considerando función renal y hepática del paciente y/o edad.
- -
Frecuencia de administración errónea.
- -
Forma farmacéutica errónea.
- -
Vía de administración errónea.
- -
Se revisaron las fichas técnicas de todos los medicamentos prescritos a fin de identificar los errores antes mencionados, y posteriormente se revisó la historia clínica de cada paciente registrándose: edad, sexo, alergias a medicamentos, comorbilidades y antecedentes personales así como aclaramiento renal durante el ingreso. Los errores se distribuyeron según la clasificación ATC por grupos terapéuticos diferenciándose los medicamentos incluidos en la Guía Farmacoterapéutica del Área 4 (MEDG) frente a los no incluidos (MEDNG). El error en la línea de tratamiento se definió sobre el número total de líneas revisadas.
Para evitar sesgos, ni los médicos ni las enfermeras conocían la existencia del estudio. La transcripción y validación diaria de las órdenes médicas fue realizada por un farmacéutico distinto al que hizo la revisión posterior. Dos farmacéuticos más revisaron dudas y discrepancias en la interpretación de los resultados.
Los datos se analizaron con el programa Evaluación de tratamientos, versión 1,0,1, desarrollado por la unidad de bioestadística clínica del hospital (http://www.hrc.es/investigacion/bioest/otras_calculadoras.html) que permitió calcular la tasa de error, la reducción relativa del riesgo (RRR) y la reducción absoluta del riesgo (RAR). A fin de conocer si el número de líneas de tratamiento de una OM y el sexo y la edad del paciente, tenían impacto en el número de errores se aplicó un modelo de registro logístico binario con medidas repetidas (GEE) mediante el programa Stata 10,0.
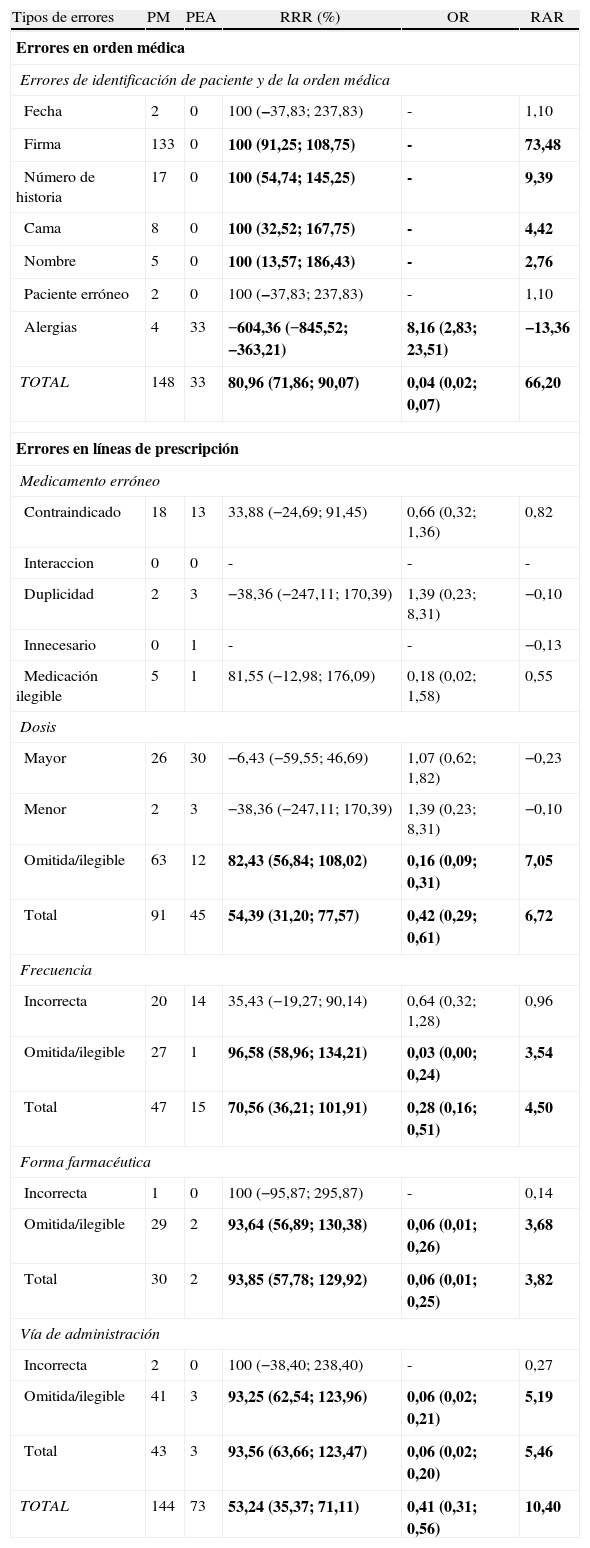
ResultadosSe analizaron 393 órdenes médicas (212 de PEA y 181 de PM) de un total de 164 pacientes. De las órdenes de PM sólo 33 (18,2%) estaban correctamente cumplimentadas, frente a las 179 (84,4%) con PEA. Estas órdenes médicas estaban distribuidas en 1.536 líneas de tratamiento (799 de PEA y 737 de PM), detectándose un 19,54% de errores en las de PM frente a un 9,14% en las de PEA, obteniéndose una RRR del 53,24% al informatizar la prescripción, siendo estos resultados estadísticamente significativos. Los errores de identificación del paciente y de la OM así como los errores en las líneas de tratamiento se recogen en la tabla 1.
Distribución de los errores relativos a la identificación del paciente y de la orden médica y errores en las líneas de tratamiento
| Tipos de errores | PM | PEA | RRR (%) | OR | RAR |
| Errores en orden médica | |||||
| Errores de identificación de paciente y de la orden médica | |||||
| Fecha | 2 | 0 | 100 (−37,83; 237,83) | - | 1,10 |
| Firma | 133 | 0 | 100 (91,25; 108,75) | - | 73,48 |
| Número de historia | 17 | 0 | 100 (54,74; 145,25) | - | 9,39 |
| Cama | 8 | 0 | 100 (32,52; 167,75) | - | 4,42 |
| Nombre | 5 | 0 | 100 (13,57; 186,43) | - | 2,76 |
| Paciente erróneo | 2 | 0 | 100 (−37,83; 237,83) | - | 1,10 |
| Alergias | 4 | 33 | −604,36 (−845,52; −363,21) | 8,16 (2,83; 23,51) | −13,36 |
| TOTAL | 148 | 33 | 80,96 (71,86; 90,07) | 0,04 (0,02; 0,07) | 66,20 |
| Errores en líneas de prescripción | |||||
| Medicamento erróneo | |||||
| Contraindicado | 18 | 13 | 33,88 (−24,69; 91,45) | 0,66 (0,32; 1,36) | 0,82 |
| Interaccion | 0 | 0 | - | - | - |
| Duplicidad | 2 | 3 | −38,36 (−247,11; 170,39) | 1,39 (0,23; 8,31) | −0,10 |
| Innecesario | 0 | 1 | - | - | −0,13 |
| Medicación ilegible | 5 | 1 | 81,55 (−12,98; 176,09) | 0,18 (0,02; 1,58) | 0,55 |
| Dosis | |||||
| Mayor | 26 | 30 | −6,43 (−59,55; 46,69) | 1,07 (0,62; 1,82) | −0,23 |
| Menor | 2 | 3 | −38,36 (−247,11; 170,39) | 1,39 (0,23; 8,31) | −0,10 |
| Omitida/ilegible | 63 | 12 | 82,43 (56,84; 108,02) | 0,16 (0,09; 0,31) | 7,05 |
| Total | 91 | 45 | 54,39 (31,20; 77,57) | 0,42 (0,29; 0,61) | 6,72 |
| Frecuencia | |||||
| Incorrecta | 20 | 14 | 35,43 (−19,27; 90,14) | 0,64 (0,32; 1,28) | 0,96 |
| Omitida/ilegible | 27 | 1 | 96,58 (58,96; 134,21) | 0,03 (0,00; 0,24) | 3,54 |
| Total | 47 | 15 | 70,56 (36,21; 101,91) | 0,28 (0,16; 0,51) | 4,50 |
| Forma farmacéutica | |||||
| Incorrecta | 1 | 0 | 100 (−95,87; 295,87) | - | 0,14 |
| Omitida/ilegible | 29 | 2 | 93,64 (56,89; 130,38) | 0,06 (0,01; 0,26) | 3,68 |
| Total | 30 | 2 | 93,85 (57,78; 129,92) | 0,06 (0,01; 0,25) | 3,82 |
| Vía de administración | |||||
| Incorrecta | 2 | 0 | 100 (−38,40; 238,40) | - | 0,27 |
| Omitida/ilegible | 41 | 3 | 93,25 (62,54; 123,96) | 0,06 (0,02; 0,21) | 5,19 |
| Total | 43 | 3 | 93,56 (63,66; 123,47) | 0,06 (0,02; 0,20) | 5,46 |
| TOTAL | 144 | 73 | 53,24 (35,37; 71,11) | 0,41 (0,31; 0,56) | 10,40 |
En negrita se muestran los resultados estadísticamente significativos.
IC: 95%; OR: odds ratio; PEA: prescripción electrónica asistida; PM: prescripción manual; RAR: reducción absoluta de riesgo; RRR: reducción relativa de riesgo.
Mediante el análisis estadístico con el programa Stata 10.0. se comprobó que dicha significación estadística no estaba alterada por el número de líneas que tenía cada OM, ni por el sexo ni la edad del paciente.
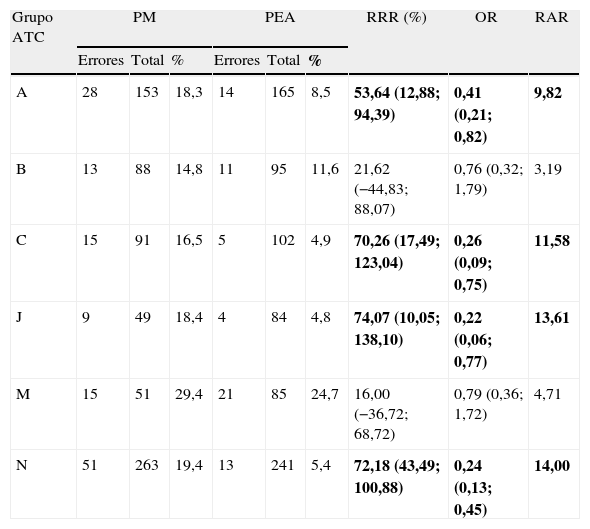
En la tabla 2 se recogen los errores por grupos terapéuticos. Destaca el alto número de errores en fármacos del grupo N (sistema nervioso central), y el descenso en el porcentaje de error de todos los grupos terapéuticos al hacer la PEA.
Distribución de errores según la clasificación ATC
| Grupo ATC | PM | PEA | RRR (%) | OR | RAR | ||||
| Errores | Total | % | Errores | Total | % | ||||
| A | 28 | 153 | 18,3 | 14 | 165 | 8,5 | 53,64 (12,88; 94,39) | 0,41 (0,21; 0,82) | 9,82 |
| B | 13 | 88 | 14,8 | 11 | 95 | 11,6 | 21,62 (−44,83; 88,07) | 0,76 (0,32; 1,79) | 3,19 |
| C | 15 | 91 | 16,5 | 5 | 102 | 4,9 | 70,26 (17,49; 123,04) | 0,26 (0,09; 0,75) | 11,58 |
| J | 9 | 49 | 18,4 | 4 | 84 | 4,8 | 74,07 (10,05; 138,10) | 0,22 (0,06; 0,77) | 13,61 |
| M | 15 | 51 | 29,4 | 21 | 85 | 24,7 | 16,00 (−36,72; 68,72) | 0,79 (0,36; 1,72) | 4,71 |
| N | 51 | 263 | 19,4 | 13 | 241 | 5,4 | 72,18 (43,49; 100,88) | 0,24 (0,13; 0,45) | 14,00 |
En negrita se muestran los resultados estadísticamente significativos.
%: porcentaje de error; A: aparato digestivo y metabólico; B: sangre y órganos hematopoyéticos; C: aparato cardiovascular; IC: 95%; J: terapia antiinfecciosa sistémica; M: aparato locomotor; N: sistema sistema nervioso central; OR: odds ratio; PEA: prescripción electrónica asistida; PM: prescripción manual; RAR: reducción absoluta de riesgo; RRR: reducción relativa de riesgo; Total: número total de veces que ha sido prescrito ese grupo terapéutico.
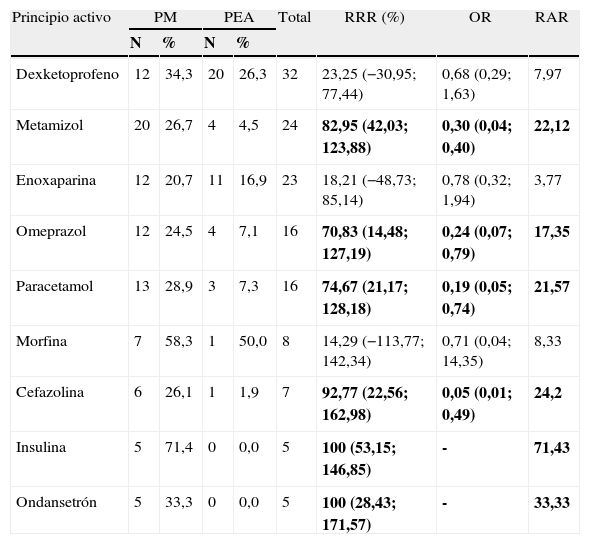
En la tabla 3 se muestran los resultados de los errores de prescripción por principio activo.
Errores de prescripción por principio activo
| Principio activo | PM | PEA | Total | RRR (%) | OR | RAR | ||
| N | % | N | % | |||||
| Dexketoprofeno | 12 | 34,3 | 20 | 26,3 | 32 | 23,25 (−30,95; 77,44) | 0,68 (0,29; 1,63) | 7,97 |
| Metamizol | 20 | 26,7 | 4 | 4,5 | 24 | 82,95 (42,03; 123,88) | 0,30 (0,04; 0,40) | 22,12 |
| Enoxaparina | 12 | 20,7 | 11 | 16,9 | 23 | 18,21 (−48,73; 85,14) | 0,78 (0,32; 1,94) | 3,77 |
| Omeprazol | 12 | 24,5 | 4 | 7,1 | 16 | 70,83 (14,48; 127,19) | 0,24 (0,07; 0,79) | 17,35 |
| Paracetamol | 13 | 28,9 | 3 | 7,3 | 16 | 74,67 (21,17; 128,18) | 0,19 (0,05; 0,74) | 21,57 |
| Morfina | 7 | 58,3 | 1 | 50,0 | 8 | 14,29 (−113,77; 142,34) | 0,71 (0,04; 14,35) | 8,33 |
| Cefazolina | 6 | 26,1 | 1 | 1,9 | 7 | 92,77 (22,56; 162,98) | 0,05 (0,01; 0,49) | 24,2 |
| Insulina | 5 | 71,4 | 0 | 0,0 | 5 | 100 (53,15; 146,85) | - | 71,43 |
| Ondansetrón | 5 | 33,3 | 0 | 0,0 | 5 | 100 (28,43; 171,57) | - | 33,33 |
En negrita se muestran los resultados estadísticamente significativos. Resultados aplicando un intervalo de confianza del 95%.
%: porcentaje de error sobre las veces prescrito; N: número de errores; OR: odds ratio; PEA: prescripción electrónica asistida; PM: prescripción manual; RAR: reducción absoluta de riesgo; RRR: reducción relativa de riesgo; Total: total de errores para cada principio activo.
El porcentaje de errores en la prescripción de MEDG fue menor que con la prescripción de MEDNG (8,9% vs 14,3% con PEA y 18,5% vs 46,4% con PM), Asimismo, al comparar la prescripción de MEDNG entre ambos sistemas se produjo una disminución de errores a favor de la PEA disminuyendo en un 69,23% los errores con un OR de 0,19 (0,06; 0,60) con respecto a la PM, siendo estos resultados estadísticamente significativos.
DiscusiónEl presente estudio ha detectado una disminución en la tasa de errores de prescripción en las líneas de tratamiento de un 53% al realizar la PEA. La tasa de errores de prescripción es muy variable en los distintos estudios debido a las diferencias en la muestra de pacientes elegida, al ámbito de estudio y al diferente concepto de error utilizado. Nuestro estudio se llevó a cabo en un servicio quirúrgico con alto número de transiciones asistenciales, lo que creemos es un factor de riesgo para el aumento de errores de prescripción, hecho que es reflejado por otros autores14.
El error en la firma del médico fue el más frecuente en la OM manual. Calligaris et al. hallan que más del 50% de las prescripciones están sin firmar o sin fecha15. Al instaurar la PEA los errores en la identificación del paciente y de la OM prácticamente desaparecen4. En nuestro estudio el descenso fue más moderado ya que los médicos seguramente encontraron dificultades a la hora de registrar en el programa informático las alergias propias de los pacientes, constituyendo este error el 100% de los errores de identificación del paciente y de la OM con PEA.
Los errores en las líneas de tratamiento de la PM estuvieron principalmente asociados a prescripciones incompletas o ilegibles de dosis, frecuencia, vía de administración y forma farmacéutica, coincidiendo estos datos con los descritos por Bates et al.16 y también con estudios nacionales4. Se ha demostrado que establecer dosis y frecuencias por defecto en la PEA puede llegar a reducir hasta un 42% los errores de prescripción17.
El descenso en la tasa de error en el grupo N con la PEA fue muy importante, debiéndose a que la prescripción de analgésicos se hizo de manera completa, especificándose vía de administración y forma farmacéutica. Al igual que en otros estudios7,16, en el nuestro, analgésicos y algunos antibióticos figuran como los medicamentos con más errores de prescripción.
El mayor número de errores se produjo con el dexketoprofeno debido a que no siempre se hizo un ajuste de dosis según función renal y/o edad como indica la ficha técnica. Nuestro sistema de PEA no dispone de ayuda para el ajuste de dosis según función renal, y por tanto se podría incidir en mejorar la prescripción de fármacos nefrotóxicos tal y como indican Chertow et al6. Este es un punto de mejora que deberemos tener en cuenta en próximas versiones de nuestro sistema de prescripción en un futuro a corto plazo.
Igualmente es destacable que entre los nueve principios activos con mayor número de errores, tres de ellos (enoxaparina, insulina y morfina) son considerados medicamentos de alto riesgo18, hecho que también ha sido publicado por otros autores19.
La tasa de error en la prescripción de MEDNG fue mayor que la de MEDG, siendo esta diferencia estadísticamente significativa sólo con la PM. Creemos que el utilizar la PEA para prescribir MEDNG conlleva que el médico cumplimente todos los datos relativos a dosis, frecuencia, vía de administración y forma farmacéutica. De cualquier forma creemos que debemos incidir en que la prescripción de los tratamientos debe ajustarse a la guía farmacoterapéutica, la cual está permanentemente actualizada por la Comisión de Farmacia y Terapéutica.
Como punto fuerte de nuestra investigación creemos que los 5 meses transcurridos entre la implantación del sistema de PEA y la recogida de datos fue un tiempo adecuado para evitar los errores en la curva de aprendizaje descrita por algunos autores20 y que probablemente condujo al aumento de errores de prescripción en el trabajo de Delgado et al5.
Como limitaciones debemos destacar que el número de órdenes médicas analizadas fue pequeño. Otros estudios incluyen más de 35.000 órdenes médicas con una recogida de datos de entre 3 y 5 años3,7. Además, no realizamos un estudio de concordancia para la identificación de errores, aunque los datos fueron revisados por dos farmacéuticos con experiencia en el campo de los EM. Debemos asimismo resaltar que no se evaluó si estos errores alcanzaron al paciente.
Podemos concluir que la PEA ha demostrado ser una herramienta útil en la disminución de los errores de prescripción en pacientes quirúrgicos ingresados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos al Departamento de Estadística del hospital, y en especial al Dr. Alfonso Muriel, la ayuda prestada a la hora de medir e interpretar los resultados.