la polifarmacia, el uso de 6 o más medicamentos, puede aumentar el riesgo de un alto índice de complejidad del régimen de medicación (MRCI). Nuestro objetivo fue identificar la interrelación entre las trayectorias de polifarmacia y el MRCI.
Métodosse incluyó a personas viviendo con VIH (PVVIH), iguales o mayores de 18 años desde 2010 hasta 2021. Se utilizó el modelado de trayectorias basado en grupos (GBTM) para identificar las trayectorias de polifarmacia y MRCI, y para identificar su interrelación.
Resultadosen total, se incluyeron 789 participantes que cumplían con los criterios de selección, con una edad mediana de 47 años. El análisis GBTM se utilizó para revelar trayectorias de polifarmacia latentes entre PVVIH. Los hallazgos revelaron 4 trayectorias, con la mayoría (50,8%) de PVVIH ubicadas en la trayectoria de «aumento bajo». Además, GBTM identificó 2 trayectorias caracterizadas por MRCI altos, y una proporción sustancial (80,2%) se asignó al grupo de trayectoria de «aumento ligeramente bajo». El estudio reveló que una edad más joven (menor de 50 años) fue predictor significativo de pertenencia a la trayectoria «bajo constante», mientras que el género masculino se asoció con las trayectorias de polifarmacia «aumento bajo» y «disminución moderada».
Conclusionesel GBTM no logró discernir una interrelación entre polifarmacia y alto MRCI. Es fundamental llevar a cabo futuros estudios en este ámbito, considerando modificadores de efecto potenciales, especialmente el tipo de medicamento concomitante. Este enfoque es crucial debido a los resultados inducidos tanto por la polifarmacia como por la magnitud de la complejidad farmacoterapéutica en las PVVIH.
Polypharmacy, using six or more medications, may increase the risk of high medication regimen complexity index (MRCI). We aimed to identify the interrelationship between trajectories of polypharmacy and MRCI.
MethodsPeople living with HIV (PLWH) (aged ≥ 18) were included in from 2010 to 2021. Group-based trajectory modeling (GBTM) was used to identify polypharmacy trajectories and the complexity index of the medication regimen and the dual GBTM to identify their interrelationship.
ResultsIn total, 789 participants who met the eligibility criteria were included in the study, with a median age of 47 years. GBTM analysis was used to reveal latent polypharmacy trajectories among PLWH. The findings disclosed four distinctive trajectories, with the majority (50.8%) of the PLWH falling into the “low increasing” trajectory. Furthermore, GBTM identified two trajectories characterized by high MRCI, and a substantial proportion (80.2%) was assigned to the ‘slightly increasing low’ trajectory group. The study revealed that younger age (less than 50 years) was a significant predictor of membership in the ‘consistently low’ trajectory, while male gender was associated with the groups of ‘low increasing’ and ‘moderately decreasing’ polypharmacy trajectory.
ConclusionsGBTM failed to discern a discernible interrelationship between polypharmacy and the high MRCI. It is imperative to undertake future studies within this research domain, considering potential effect modifiers, notably the specific type of concomitant drug. This approach is crucial due to the outcomes induced by both polypharmacy and the magnitude of the pharmacotherapeutic complexity in PLWH.
Se estima que a finales de 2022 el número de personas seropositivas en España era aproximadamente 90.0001. En los países desarrollados, el 30% de las personas que conviven con el VIH (PVV) tienen ahora 50 años o más. Ya hay estudios que estiman que para 2030, aproximadamente el 75% de los pacientes con VIH a nivel mundial tendrán 50 años, y alrededor del 40% tendrán 65 años como mínimo2.
Estos datos se deben a los avances logrados en los medicamentos antirretrovirales (TAR), que han mejorado su eficacia y seguridad. Esto ha producido un descenso de la mortalidad entre las PVV, cuya esperanza de vida es ahora comparable a la de la población seronegativa3,4. El envejecimiento de las PVV ha generado nuevos retos en la atención sanitaria, debido al aumento de la prevalencia de comorbilidades asociadas a la edad y a la aparición de patrones de multimorbilidad, que hacen más compleja la asistencia en esta población5,6.
Esta realidad supone un aumento de la prevalencia de la polifarmacia, encaminada al manejo de las comorbilidades simultáneas7. Los posibles efectos negativos de la polifarmacia en pacientes son conocidos: falta de adherencia, interacciones o toxicidad asociada a los fármacos, entre otros8.
El enfoque cuantitativo, basado en el número de medicamentos prescritos, ha sido tradicionalmente el más utilizado para medir la polifarmacia. Sin embargo, en los últimos años se está utilizando un enfoque más cualitativo, ya que, ante un mismo número de medicamentos, pueden diferir aspectos como las instrucciones de administración, los métodos de preparación o administración, la formulación farmacéutica o el régimen de dosificación. George et al. introdujeron el «Índice de Complejidad del Régimen de Medicación» (MRCI, por sus siglas en inglés), que permite consolidar y ponderar todos estos factores9. Se ha establecido como referencia que un paciente polimedicado se clasifica de alta complejidad farmacoterapéutica, en el contexto de PVV, cuando el MRCI presenta un valor umbral de 11,2510.
Para analizar la polifarmacia y la complejidad farmacoterapéutica se suelen utilizar medidas estáticas, como los estudios transversales que examinan la proporción de pacientes polimedicados o aquellos con valores del MRCI superiores a 11,25. Sin embargo, estos enfoques no captan la naturaleza dinámica de estos fenómenos a lo largo del tiempo e influenciados por diversos factores cambiantes. El modelado de trayectorias basado en grupos (GBTM, por sus siglas en inglés) es un método estadístico de datos que se utiliza para analizar trayectorias de desarrollo y representa la evolución de un desenlace o resultado dado con la edad o con el tiempo11. Esta metodología se ha utilizado para analizar la adherencia a los medicamentos y la polifarmacia tanto en la población general como en pacientes con VIH. La identificación de individuos con trayectorias de MRCI elevadas es crucial para desarrollar intervenciones y estrategias a medida12,13. Existen múltiples características que influyen en los pacientes con una elevada complejidad farmacoterapéutica, y estas pueden ser más relevantes para su detección que los factores de riesgo individuales. En comparación con los métodos convencionales, que se basan en puntos de corte dicotomizados y puntos temporales específicos para determinar los niveles de MRCI, el GBTM puede predecir los resultados del tratamiento con tendencias temporales desde el inicio hasta el cuidado del paciente y, por tanto, ofrece una visión más completa del manejo del paciente11. Hasta donde sabemos, solo hay un estudio que haya utilizado esta metodología para analizar la polifarmacia y la adherencia.
El objetivo de esta investigación es utilizar el análisis GBTM para identificar distintas trayectorias de complejidad farmacoterapéutica y polifarmacia entre las PVV. Mediante el examen de las asociaciones entre las trayectorias identificadas y los niveles de complejidad farmacoterapéutica en el contexto de la polifarmacia, la investigación pretende proporcionar información valiosa para crear enfoques de atención sanitaria personalizada e intervenciones dirigidas a optimizar la gestión de la medicación en PVV.
MétodosDiseño del estudio, participantes y cuestiones éticasSe realizó un análisis retrospectivo de los datos longitudinales de PVV procedentes de un centro hospitalario entre enero de 2010 y diciembre de 2021. Se incluyeron pacientes de 18 años o más, con tratamiento de TAR activo y seguimiento farmacoterapéutico habitual durante al menos 3 visitas anuales. Se excluyeron los pacientes que estaban participando en algún ensayo clínico.
El estudio cumplió todos los requisitos éticos y fue aprobado por el Comité de ética en la investigación clínica de Sevilla-Sur (C.I. 1341-N-23). Este estudio se llevó a cabo de acuerdo con las directrices de la Declaración de Helsinki para la investigación biomédica.
Recogida de datosSe registraron datos demográficos, datos relacionados con la infección por VIH y variables clínicas relacionadas con comorbilidades. Los datos de la historia farmacoterapéutica se recopilaron a partir de las historias clínicas, el programa de prescripción electrónica, el programa de dispensación a pacientes ambulatorios y las entrevistas con los pacientes.
Se definió la polifarmacia como el uso simultáneo de 6 o más fármacos, incluidos los TAR, los medicamentos que se dispensan con receta y los que se venden sin receta. Para delinear los patrones de polifarmacia, utilizamos la clasificación de Calderón-Larrañaga et al., que clasifica los patrones en función de las afecciones médicas específicas para las que se utiliza el medicamento. Se clasificó a un individuo en un patrón de polifarmacia si tenía prescritos al menos 3 medicamentos asociados a ese patrón concreto14. La polifarmacia mayor se definió como el uso simultáneo de 10 o más medicamentos, aparte de los TAR.
El MRCI es una herramienta validada y compuesta por 65 componentes individuales que se desarrolló para evaluar la complejidad del régimen de tratamiento. Estos elementos abarcan diversos aspectos, como el número de medicamentos, la forma de dosificación, la frecuencia de las dosis y cualquier instrucción complementaria o específica relacionada con el régimen. La escala de evaluación del MRCI oscila entre 1,5 (un solo comprimido o cápsula tomado una vez al día) y un límite superior abierto que aumenta en proporción al número de medicamentos prescritos. Cuanto más alto sea el valor del MRCI, mayor será la complejidad del tratamiento9. En consonancia con el estudio de Morillo-Verdugo et al., se utilizó una puntuación de 11,25 como valor de corte para identificar a los pacientes que recibieron regímenes de tratamiento complejos10.
La comorbilidad se definió como cualquier afección médica persistente que existiera en el paciente al inicio del estudio o que surgiera durante el mismo. El registro de comorbilidades se basó en las afecciones crónicas autonotificadas por los pacientes y diagnosticadas por los médicos. La clasificación de los patrones de comorbilidad también se ajustó al método de categorización descrito en la publicación de De Francesco et al15.
Análisis estadísticoPara analizar la polifarmacia y el MRCI en PVV, se adoptó la metodología de Elbur et al.16. El proceso comenzó con el GBTM, clasificando a los participantes mediante modelos normales censurados y logit en distintos grupos de acuerdo con la polifarmacia y la complejidad farmacoterapéutica. El ajuste iterativo del modelo determinó el número y las formas óptimas de estos grupos.
La etapa final consistió en estimar un modelo de doble trayectoria que integraba modelos univariantes y evaluar las dependencias entre la polifarmacia y la complejidad farmacoterapéutica mediante probabilidades condicionales y conjuntas. Para una mayor estandarización y claridad, se utilizó la nomenclatura de trayectorias de polifarmacia de Elbur et al.
El ajuste del modelo se evaluó mediante el criterio bayesiano de información (BIC, por su nombre en inglés), en el que los valores más bajos indicaban un mejor ajuste. Se indicó la precisión adecuada de la clasificación mediante probabilidades posteriores medias superiores a 0,70 y los grupos debían representar al menos el 5% del tamaño de la muestra. Los intervalos de confianza en torno a las probabilidades de pertenencia a los grupos debían ser estrechos y se requería significación estadística (p < 0,05).
Las estadísticas descriptivas de las trayectorias de polifarmacia y MRCI se presentaron como recuentos, porcentajes, medianas y rangos intercuartílicos (RIQ). Las distribuciones entre las trayectorias de polifarmacia se compararon mediante pruebas de chi-cuadrado, y la asociación entre la polifarmacia y la complejidad farmacoterapéutica durante el periodo de estudio se evaluó mediante la correlación de Pearson.
Se utilizó una regresión logística multinomial ajustada por variables relevantes para identificar predictores de alta complejidad farmacoterapéutica. El grupo con la mayor probabilidad de alta complejidad sirvió como la categoría de referencia. Se consideraron para el modelo de regresión final aquellas variables con valores p < 0,25 en los análisis uni- y covariantes.
El análisis de datos se realizó con Stata v16 (StataCorp, LLC), incorporando un plugin para estimar los parámetros GBTM.
Grupos de análisisGrupos de polifarmacia: estos grupos incluyen a los participantes que cumplen tanto los criterios de polifarmacia como de polifarmacia mayor. Los participantes fueron identificados y categorizados en diferentes grupos de trayectoria utilizando la aplicación de GBTM mediante un modelo normal censurado.
Grupos de MRCI: estos grupos están compuestos por participantes con un valor de MRCI superior a 11,25. Los participantes fueron categorizados en los grupos de trayectoria en función de su índice de complejidad y mediante la aplicación del GBTM con un modelo logit.
ResultadosCaracterísticas basales de los participantesSe realizó el seguimiento a un total de 792 pacientes durante el periodo de estudio. Tres PVV se perdieron durante el mismo. Dos pacientes se perdieron debido a un cambio de centro hospitalario y un paciente se perdió debido a la interrupción del seguimiento. En consecuencia, en el análisis participaron 789 PVV. En el momento de la visita inicial, la mediana de edad de los participantes era de 47 años (IQR: 41–51) y la mayoría (81,5%) eran hombres. La mayoría de PVV presentaba supresión virológica (84,3%) y el 90,1% tenía un recuento de células CD4 superior a 200 células/μl. Todas las PVV estaban en tratamiento activo con TAR y más de la mitad tomaba medicación no relacionada con el VIH (65,8%). Sin embargo, el porcentaje de pacientes polimedicados era solo del 11,5%. El 16,6% de las PVV se clasificaron como pacientes complejos, ya que superaban el valor 11,25 en el MRCI.
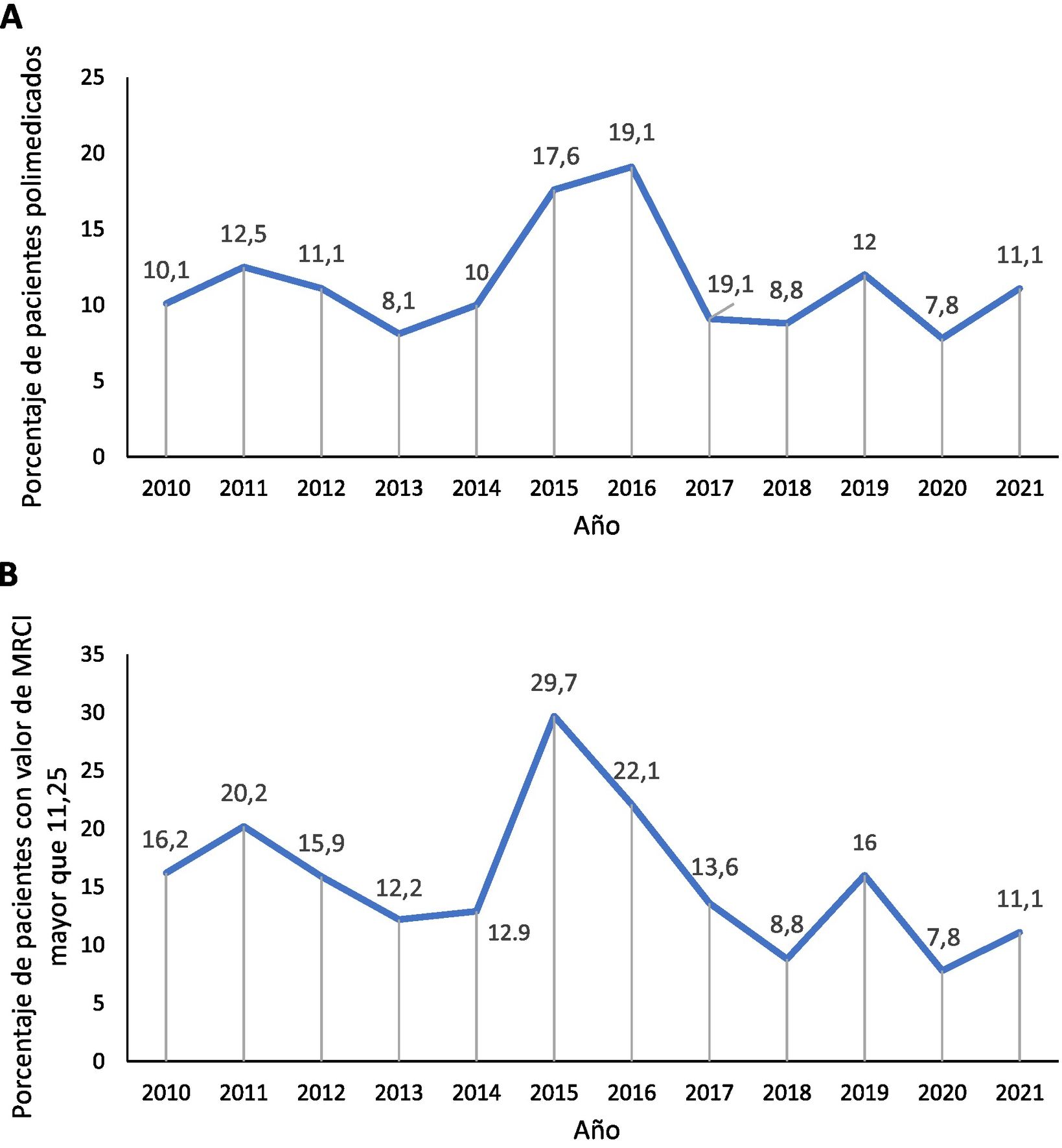
Tendencia promedio y asociación entre polifarmacia y un alto índice de complejidad del régimen de medicación (MRCI) durante el período de estudioLa figura 1a y b muestra la tendencia de los porcentajes de las PVV polimedicadas y de los pacientes con un valor MRCI superior a 11,25 en cada año de seguimiento. Durante el periodo de estudio, no se observaron tendencias lineales en polifarmacia ni en las PVV con un valor MRCI superior a 11,25. La correlación global entre los pacientes polimedicados y los definidos como complejos en función del valor del MRCI durante el periodo de estudio fue de 0,789 (p < 0,01).
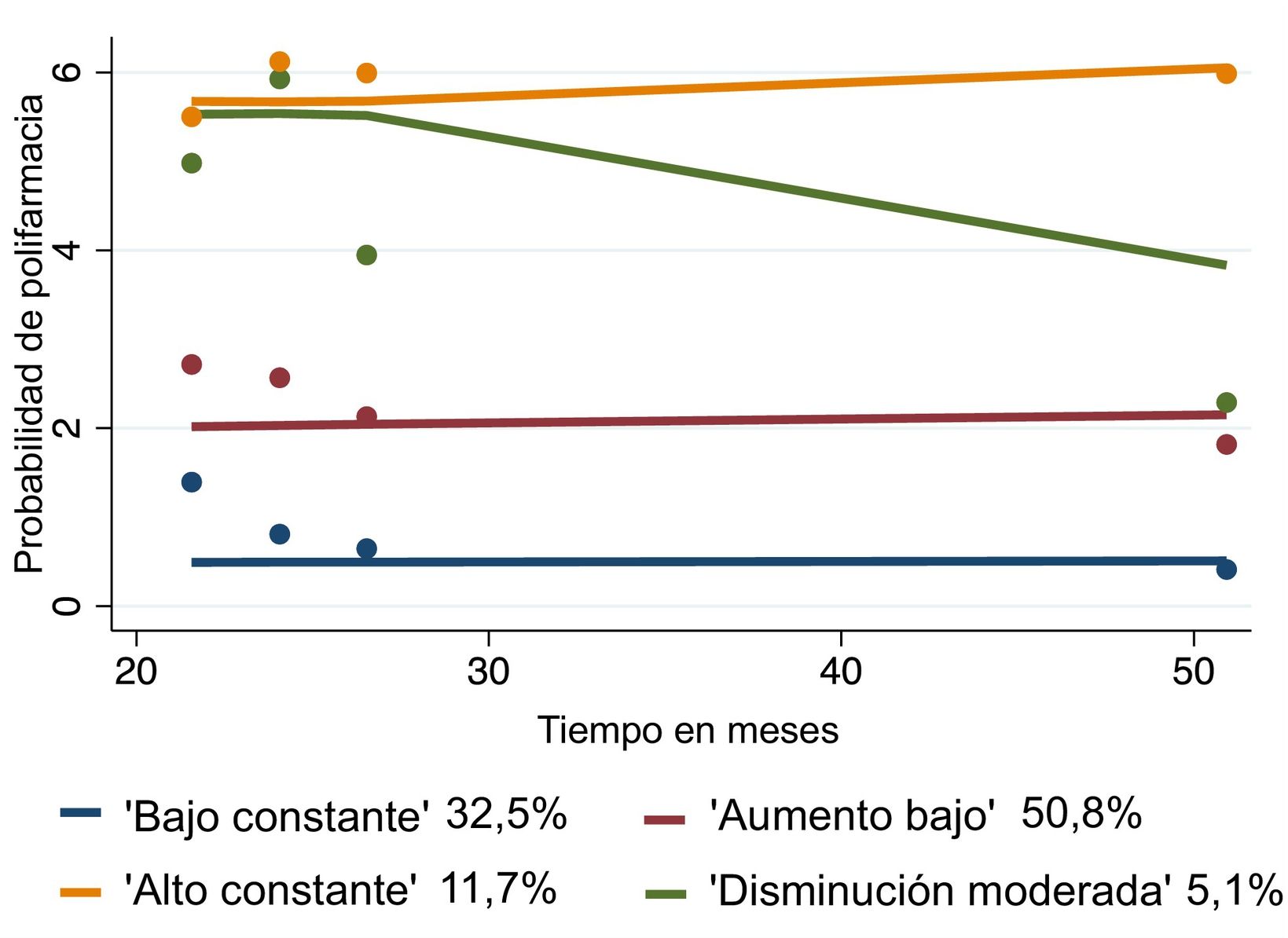
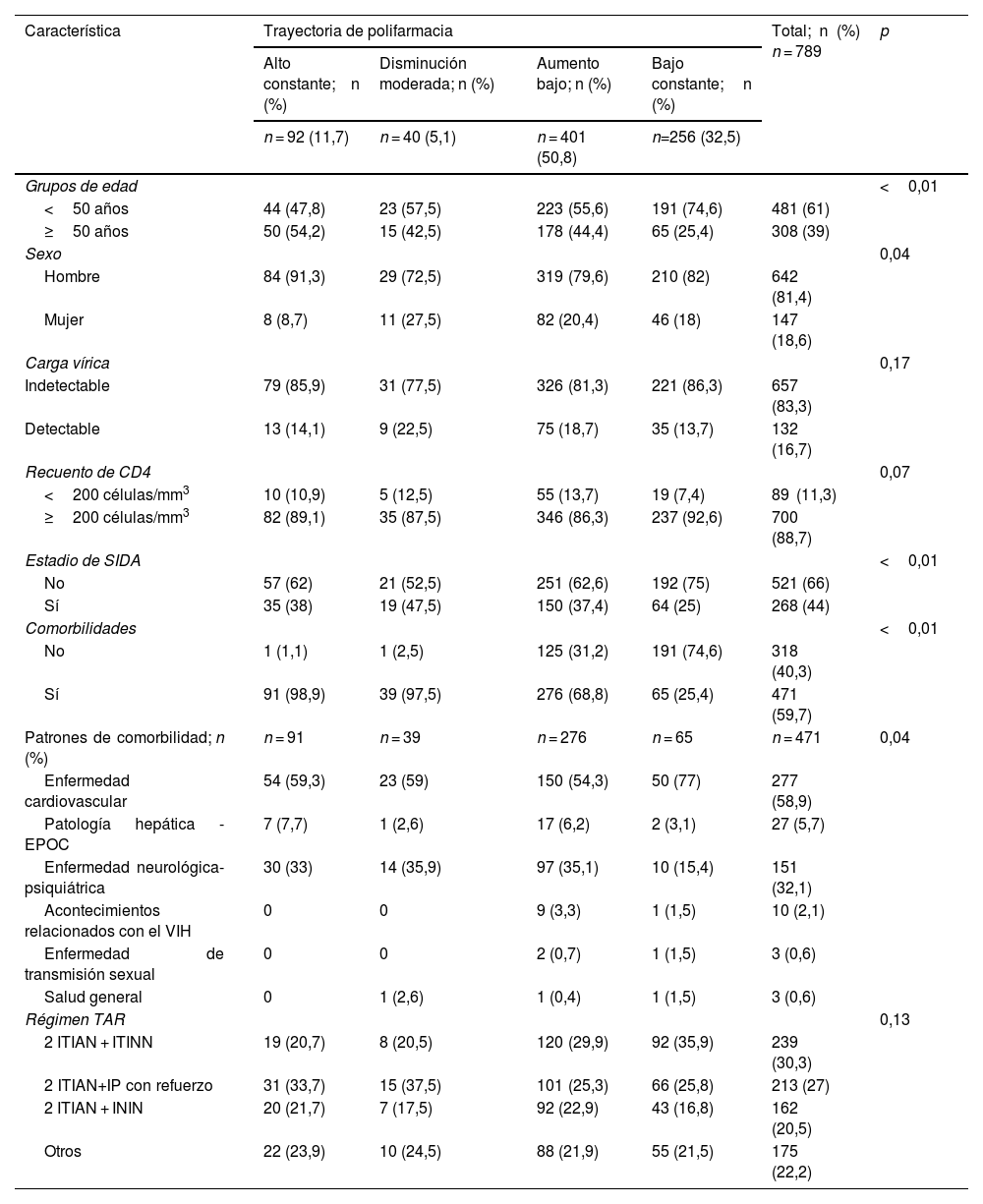
Trayectorias de polifarmaciaEn primer lugar, se realizó el GBTM teniendo en cuenta los tratamientos prescritos y los fármacos sin receta. Se identificaron 4 trayectorias de polifarmacia latentes que se denominaron «alto constante» (n = 92; 11,7%), «disminución moderada» (n = 40; 5,1%), «aumento bajo» (n = 401; 50,8%) y «bajo constante» (n = 256; 32,5%), como se muestra en la figura 2. Los patrones de polifarmacia de los grupos «alto constante», «aumento bajo» y «bajo constante» se mantuvieron en gran medida estables. En la tabla 1 se muestran las características al inicio del presente estudio basadas en la polifarmacia, considerando las trayectorias generales de uso de fármacos.
Características de las personas que conviven con el VIH basadas en grupos de polifarmacia al inicio del estudio (todos los medicamentos)
| Característica | Trayectoria de polifarmacia | Total; n (%) n = 789 | p | |||
|---|---|---|---|---|---|---|
| Alto constante; n (%) | Disminución moderada; n (%) | Aumento bajo; n (%) | Bajo constante; n (%) | |||
| n = 92 (11,7) | n = 40 (5,1) | n = 401 (50,8) | n = 256 (32,5) | |||
| Grupos de edad | <0,01 | |||||
| <50 años | 44 (47,8) | 23 (57,5) | 223 (55,6) | 191 (74,6) | 481 (61) | |
| ≥50 años | 50 (54,2) | 15 (42,5) | 178 (44,4) | 65 (25,4) | 308 (39) | |
| Sexo | 0,04 | |||||
| Hombre | 84 (91,3) | 29 (72,5) | 319 (79,6) | 210 (82) | 642 (81,4) | |
| Mujer | 8 (8,7) | 11 (27,5) | 82 (20,4) | 46 (18) | 147 (18,6) | |
| Carga vírica | 0,17 | |||||
| Indetectable | 79 (85,9) | 31 (77,5) | 326 (81,3) | 221 (86,3) | 657 (83,3) | |
| Detectable | 13 (14,1) | 9 (22,5) | 75 (18,7) | 35 (13,7) | 132 (16,7) | |
| Recuento de CD4 | 0,07 | |||||
| <200 células/mm3 | 10 (10,9) | 5 (12,5) | 55 (13,7) | 19 (7,4) | 89 (11,3) | |
| ≥200 células/mm3 | 82 (89,1) | 35 (87,5) | 346 (86,3) | 237 (92,6) | 700 (88,7) | |
| Estadio de SIDA | <0,01 | |||||
| No | 57 (62) | 21 (52,5) | 251 (62,6) | 192 (75) | 521 (66) | |
| Sí | 35 (38) | 19 (47,5) | 150 (37,4) | 64 (25) | 268 (44) | |
| Comorbilidades | <0,01 | |||||
| No | 1 (1,1) | 1 (2,5) | 125 (31,2) | 191 (74,6) | 318 (40,3) | |
| Sí | 91 (98,9) | 39 (97,5) | 276 (68,8) | 65 (25,4) | 471 (59,7) | |
| Patrones de comorbilidad; n (%) | n = 91 | n = 39 | n = 276 | n = 65 | n = 471 | 0,04 |
| Enfermedad cardiovascular | 54 (59,3) | 23 (59) | 150 (54,3) | 50 (77) | 277 (58,9) | |
| Patología hepática - EPOC | 7 (7,7) | 1 (2,6) | 17 (6,2) | 2 (3,1) | 27 (5,7) | |
| Enfermedad neurológica-psiquiátrica | 30 (33) | 14 (35,9) | 97 (35,1) | 10 (15,4) | 151 (32,1) | |
| Acontecimientos relacionados con el VIH | 0 | 0 | 9 (3,3) | 1 (1,5) | 10 (2,1) | |
| Enfermedad de transmisión sexual | 0 | 0 | 2 (0,7) | 1 (1,5) | 3 (0,6) | |
| Salud general | 0 | 1 (2,6) | 1 (0,4) | 1 (1,5) | 3 (0,6) | |
| Régimen TAR | 0,13 | |||||
| 2 ITIAN + ITINN | 19 (20,7) | 8 (20,5) | 120 (29,9) | 92 (35,9) | 239 (30,3) | |
| 2 ITIAN + IP con refuerzo | 31 (33,7) | 15 (37,5) | 101 (25,3) | 66 (25,8) | 213 (27) | |
| 2 ITIAN + ININ | 20 (21,7) | 7 (17,5) | 92 (22,9) | 43 (16,8) | 162 (20,5) | |
| Otros | 22 (23,9) | 10 (24,5) | 88 (21,9) | 55 (21,5) | 175 (22,2) | |
EPOC: enfermedad pulmonar obstructiva crónica; ININ: inhibidor de la integrasa; IP: inhibidor de la proteasa; ITIAN; Inhibidor de la transcriptasa inversa análogo; ITINN: inhibidor de la transcriptasa inversa no análogo; SIDA: Síndrome de inmunodefiencia adquirida; TAR: medicamentos antirretrovirales; VIH: virus de la inmunodeficiencia humana.
La elección del modelo de polifarmacia de 4 variables se justifica porque, a pesar del menor BIC en modelos con menos variables, este número ofrece una mejor comprensión de las complejas relaciones clínicas y demográficas, cruciales para la gestión de los pacientes con VIH. Esta elección también está respaldada por la cita sistemática en la bibliografía de 4 trayectorias de polifarmacia, lo que proporciona una visión más detallada de las mismas.
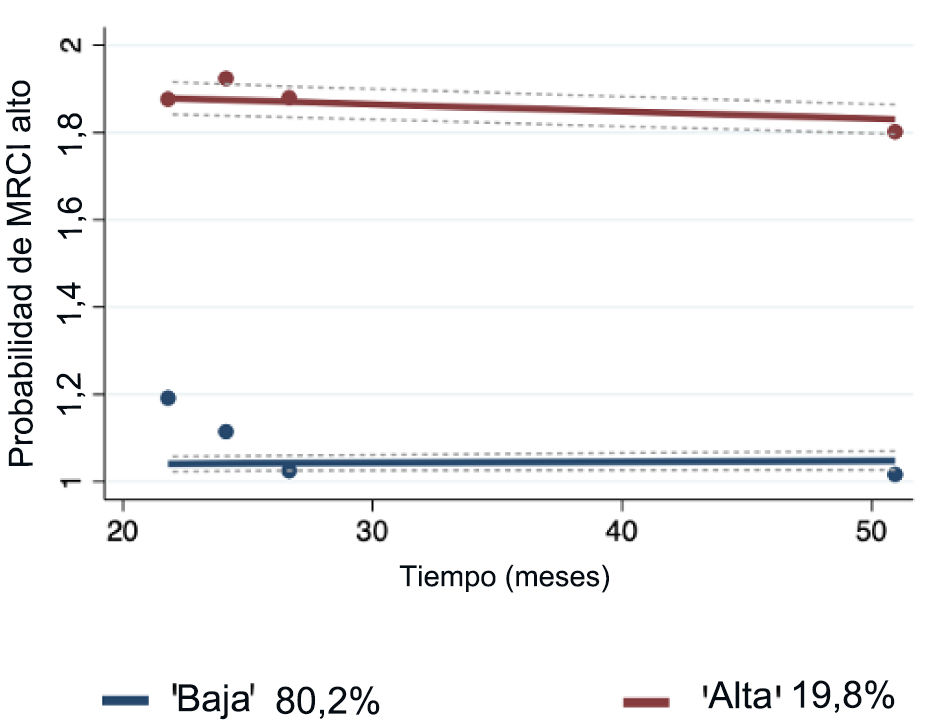
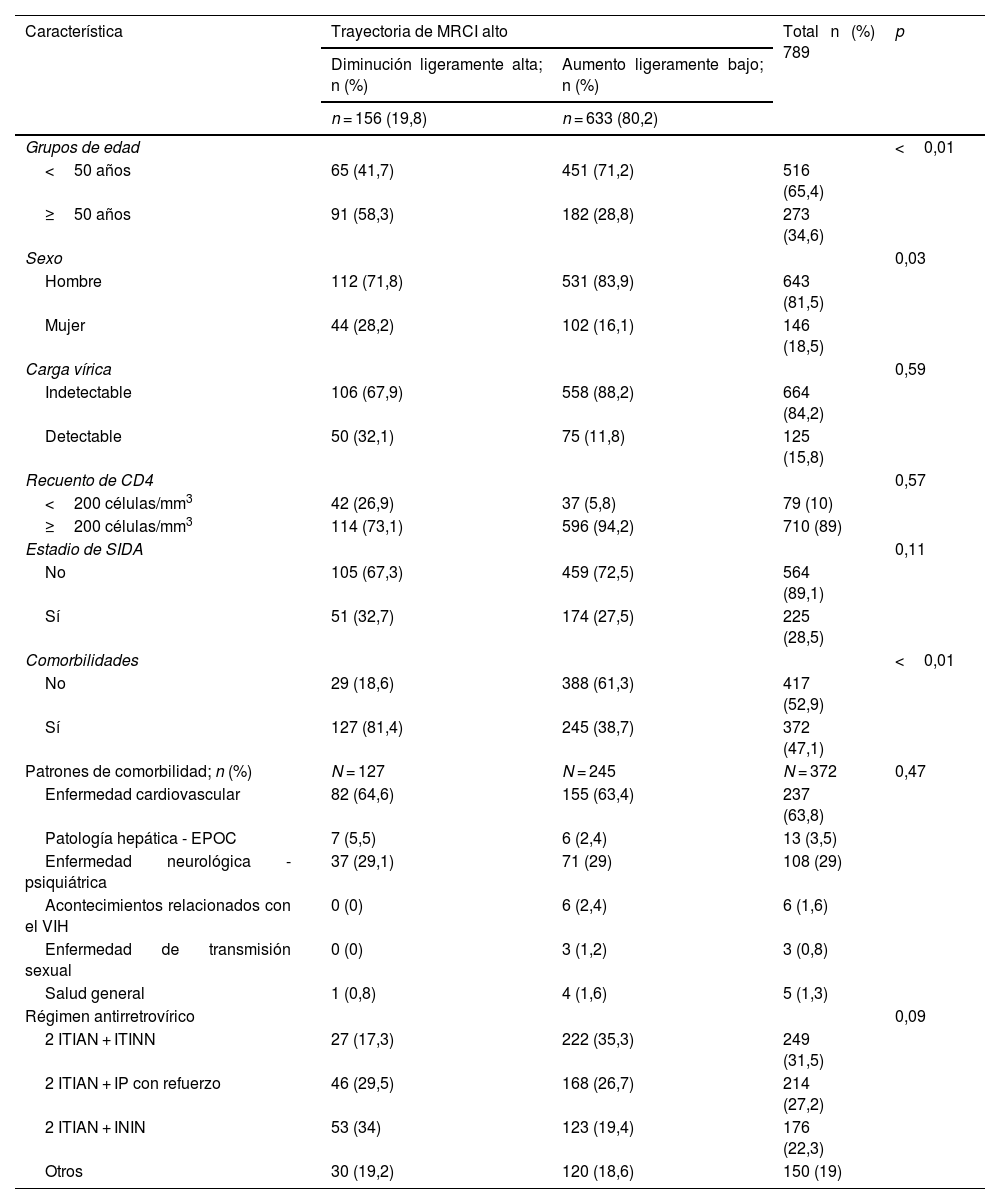
Trayectorias del índice de complejidad del régimen de medicación altoComo se muestra en la figura 3, en los pacientes con un índice de complejidad farmacoterapéutica igual o superior a 11,25, el GBTM identificó 2 trayectorias de complejidad definidas como «disminución ligeramente alta» (n = 156; 19,8%) y «aumento ligeramente bajo» (n = 633; 80,2%). En la tabla 2 se muestran las características al inicio del presente estudio según el índice de complejidad farmacoterapéutico.
Características de las personas viviendo con el virus de la inmunodeficiencia humana basadas en grupos de trayectoria del índice de complejidad del régimen de medicación al inicio del estudio
| Característica | Trayectoria de MRCI alto | Total n (%) 789 | p | |
|---|---|---|---|---|
| Diminución ligeramente alta; n (%) | Aumento ligeramente bajo; n (%) | |||
| n = 156 (19,8) | n = 633 (80,2) | |||
| Grupos de edad | <0,01 | |||
| <50 años | 65 (41,7) | 451 (71,2) | 516 (65,4) | |
| ≥50 años | 91 (58,3) | 182 (28,8) | 273 (34,6) | |
| Sexo | 0,03 | |||
| Hombre | 112 (71,8) | 531 (83,9) | 643 (81,5) | |
| Mujer | 44 (28,2) | 102 (16,1) | 146 (18,5) | |
| Carga vírica | 0,59 | |||
| Indetectable | 106 (67,9) | 558 (88,2) | 664 (84,2) | |
| Detectable | 50 (32,1) | 75 (11,8) | 125 (15,8) | |
| Recuento de CD4 | 0,57 | |||
| <200 células/mm3 | 42 (26,9) | 37 (5,8) | 79 (10) | |
| ≥200 células/mm3 | 114 (73,1) | 596 (94,2) | 710 (89) | |
| Estadio de SIDA | 0,11 | |||
| No | 105 (67,3) | 459 (72,5) | 564 (89,1) | |
| Sí | 51 (32,7) | 174 (27,5) | 225 (28,5) | |
| Comorbilidades | <0,01 | |||
| No | 29 (18,6) | 388 (61,3) | 417 (52,9) | |
| Sí | 127 (81,4) | 245 (38,7) | 372 (47,1) | |
| Patrones de comorbilidad; n (%) | N = 127 | N = 245 | N = 372 | 0,47 |
| Enfermedad cardiovascular | 82 (64,6) | 155 (63,4) | 237 (63,8) | |
| Patología hepática - EPOC | 7 (5,5) | 6 (2,4) | 13 (3,5) | |
| Enfermedad neurológica - psiquiátrica | 37 (29,1) | 71 (29) | 108 (29) | |
| Acontecimientos relacionados con el VIH | 0 (0) | 6 (2,4) | 6 (1,6) | |
| Enfermedad de transmisión sexual | 0 (0) | 3 (1,2) | 3 (0,8) | |
| Salud general | 1 (0,8) | 4 (1,6) | 5 (1,3) | |
| Régimen antirretrovírico | 0,09 | |||
| 2 ITIAN + ITINN | 27 (17,3) | 222 (35,3) | 249 (31,5) | |
| 2 ITIAN + IP con refuerzo | 46 (29,5) | 168 (26,7) | 214 (27,2) | |
| 2 ITIAN + ININ | 53 (34) | 123 (19,4) | 176 (22,3) | |
| Otros | 30 (19,2) | 120 (18,6) | 150 (19) | |
EPOC: enfermedad pulmonar obstructiva crónica; ININ: inhibidor de la integrasa; IP: inhibidor de la proteasa; ITIAN; Inhibidor de la transcriptasa inversa análogo; ITINN: inhibidor de la transcriptasa inversa no análogo; SIDA: Sindrome de inmunodeficiencia adquirida; VIH: virus de la inmunodeficiencia humana.
En el modelo conjunto se determinó el número óptimo de grupos identificados en el análisis univariante para cada variable (tabla 1, material complementario). Al contrastar los modelos univariante y dual para las trayectorias de polifarmacia, los resultados indicaron ligeros cambios en las probabilidades de pertenencia a un grupo, excepto en los casos caracterizados por valores de disminución moderada y aumento bajo (tabla 2a, material complementario). También se calcularon las probabilidades de pertenencia a un grupo al comparar los modelos univariante y dual para las trayectorias de un MRCI alto (tabla 2b, material complementario).
Interrelación entre los grupos de trayectorias de polifarmacia y de alta complejidad farmacoterapéutica según el índice de complejidad del régimen de medicaciónLa tabla 3a del material complementario muestra la probabilidad de pertenecer a los grupos de polifarmacia en función de la trayectoria de un MRCI elevado. Los resultados muestran que las PVV en el grupo de complejidad farmacoterapéutica «disminución ligeramente alta» pertenecen mayoritariamente a las categorías de polifarmacia «alto constante» seguidas de «disminución moderada». Como era de esperar, la mayoría de los miembros incluidos en el grupo de alta complejidad «aumento ligeramente bajo» se encontraban en el grupo de polifarmacia «bajo constante.»
En la tabla 3b del material complementario se muestra la probabilidad de pertenecer a los grupos de alta complejidad farmacoterapéutica condicionada por los grupos de polifarmacia. El análisis muestra resultados en línea con la tabla previa, ya que los grupos de polifarmacia «alto constante» y «disminución moderada» presentaron los porcentajes más altos dentro del grupo de MRCI «disminución ligeramente alta» con 56 y 37%, respectivamente. Del mismo modo, en el grupo de MRCI «aumento ligeramente bajo», los grupos de polifarmacia «bajo constante» (64%), y «aumento bajo» (34%) tuvieron un porcentaje más alto.
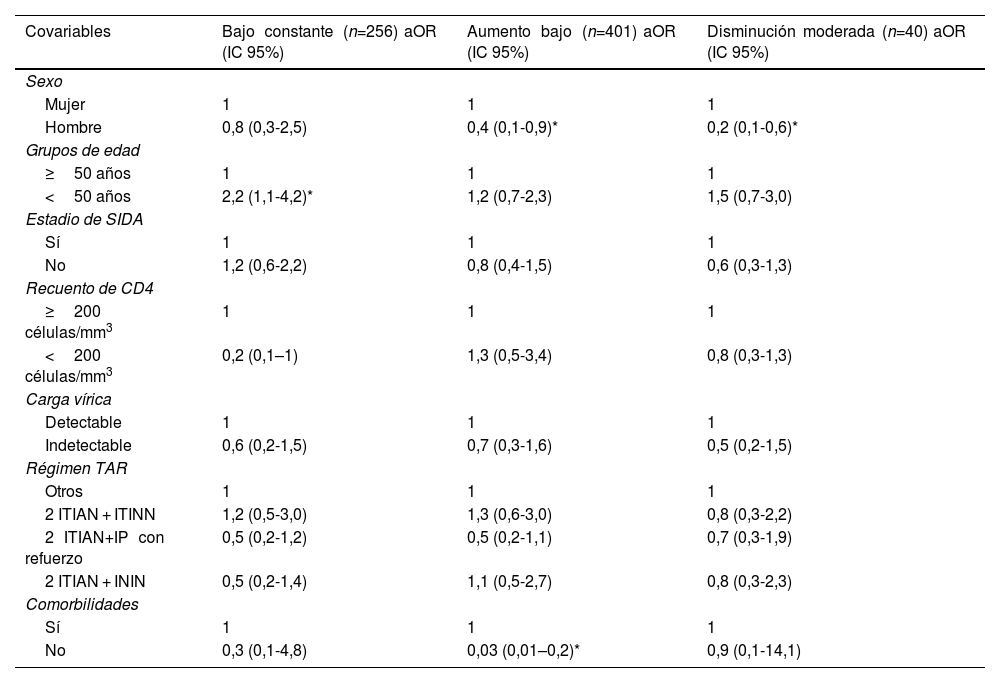
Predictores de la pertenencia a un grupo en las trayectorias de índice de complejidad del régimen de medicación altoEn la tabla 3 se muestran los predictores de pertenencia a un grupo por cada trayectoria de polifarmacia en comparación con el grupo de polifarmacia «alto constante» en el modelo multivariante multinomial. Los resultados mostraron que el predictor más significativo de pertenecer a la trayectoria «bajo constante» era una edad inferior a los 50 años. Además, el sexo masculino se identificó como predictor de «aumento bajo» y «disminución moderada».
Predictores de pertenencia a grupos de trayectorias de polifarmacia en comparación con el grupo de referencia de polifarmacia alto constante
| Covariables | Bajo constante (n = 256) aOR (IC 95%) | Aumento bajo (n = 401) aOR (IC 95%) | Disminución moderada (n = 40) aOR (IC 95%) |
|---|---|---|---|
| Sexo | |||
| Mujer | 1 | 1 | 1 |
| Hombre | 0,8 (0,3-2,5) | 0,4 (0,1-0,9)* | 0,2 (0,1-0,6)* |
| Grupos de edad | |||
| ≥50 años | 1 | 1 | 1 |
| <50 años | 2,2 (1,1-4,2)* | 1,2 (0,7-2,3) | 1,5 (0,7-3,0) |
| Estadio de SIDA | |||
| Sí | 1 | 1 | 1 |
| No | 1,2 (0,6-2,2) | 0,8 (0,4-1,5) | 0,6 (0,3-1,3) |
| Recuento de CD4 | |||
| ≥200 células/mm3 | 1 | 1 | 1 |
| <200 células/mm3 | 0,2 (0,1–1) | 1,3 (0,5-3,4) | 0,8 (0,3-1,3) |
| Carga vírica | |||
| Detectable | 1 | 1 | 1 |
| Indetectable | 0,6 (0,2-1,5) | 0,7 (0,3-1,6) | 0,5 (0,2-1,5) |
| Régimen TAR | |||
| Otros | 1 | 1 | 1 |
| 2 ITIAN + ITINN | 1,2 (0,5-3,0) | 1,3 (0,6-3,0) | 0,8 (0,3-2,2) |
| 2 ITIAN + IP con refuerzo | 0,5 (0,2-1,2) | 0,5 (0,2-1,1) | 0,7 (0,3-1,9) |
| 2 ITIAN + ININ | 0,5 (0,2-1,4) | 1,1 (0,5-2,7) | 0,8 (0,3-2,3) |
| Comorbilidades | |||
| Sí | 1 | 1 | 1 |
| No | 0,3 (0,1-4,8) | 0,03 (0,01–0,2)* | 0,9 (0,1-14,1) |
aOR: odds ratio ajustada; ININ: inhibidor de la integrasa; IP: inhibidor de la proteasa; ITIAN; Inhibidor de la transcriptasa inversa análogo; ITINN: inhibidor de la transcriptasa inversa no análogo; TAR: medicamentos antiretrovirales.
Nuestro análisis reveló 4 trayectorias de polifarmacia y la mayor proporción de PVV se clasificó en el grupo de «aumento bajo» (50,8%). En relación a los pacientes con un alto nivel de complejidad farmacoterapéutica (MRCI ≥11,25), el GBTM identificó 2 trayectorias, con un 80,2% en el grupo de trayectoria de polifarmacia «aumento bajo». El modelo conjunto no reveló ninguna relación aparente entre las trayectorias de polifarmacia y alta complejidad farmacoterapéutica.
En el análisis actual, el GBTM proporcionó una perspectiva única sobre la naturaleza cambiante de la situación de polifarmacia en las PVV, y se diferenciaron 4 categorías. Existen estudios previos que analizan las trayectorias de polifarmacia en un sexo concreto. Uno de ellos analizó tanto la adherencia como la polifarmacia en mujeres con VIH en Estados Unidos. Como en nuestro caso, se distinguieron 4 trayectorias de polifarmacia. Al igual que en nuestro estudio, la mayoría de estas mujeres se encontraba en el grupo de trayectoria de polifarmacia de «aumento bajo». Existe un mayor porcentaje de hombres con VIH en los grupos de polifarmacia «alto constante» y «bajo constante». Otro estudio significativo fue el de Ware et al., que usó el GBTM para examinar la polifarmacia entre los hombres VIH positivos de la cohorte MACS. Se identificaron 4 grupos y el 48% de los participantes no pertenecía a un grupo de polifarmacia17. Como en nuestro estudio, el estudio citado identificó que las PVV y los mayores de 50 años están asociados a grupos de polifarmacia. En nuestro caso, la trayectoria de polifarmacia «alto constante» presenta un mayor porcentaje de PVV mayores de 50 años.
Un estudio poblacional realizado en España analizó a 23.000 individuos con VIH e identificó una mayor prevalencia de polifarmacia entre las mujeres (45%) que en los hombres (30%)18. Sin embargo, como se muestra en la tabla 1, en nuestro estudio hay una mayor prevalencia de polifarmacia en los hombres respecto a las mujeres en todas las trayectorias de polifarmacia. Esta discrepancia puede deberse a las mayores tasas de enfermedades crónicas en las mujeres19. Merece señalar que en nuestro estudio, las comorbilidades relacionadas con enfermedades cardiovasculares son más prevalentes entre los hombres, lo que coincide con los hallazgos de Camps-Vilaró et al.20. El grupo de «disminución moderada» en edades inferiores a los 50 años que experimenta una carga reducida de fármacos se asocia a menudo con condiciones psiquiátrico-neurológicas, particularmente ansiedad y depresión21. Este fenómeno en PVV menores de 50 años puede explicarse por el desarrollo de trastornos neuropsiquiátricos que pueden estar relacionados con el diagnóstico de infección por VIH y el estigma asociado.
En general, los resultados revelaron que el predictor de pertenencia a la trayectoria de polifarmacia «bajo constante» era ser paciente con menos de 50 años. Todo ello está ampliamente descrito en la bibliografía, ya que los pacientes VIH mayores de 50 años padecen un proceso inflamatorio crónico subclínico que se asocia al desarrollo de comorbilidades asociadas a la edad y, por tanto, a la prescripción de medicamentos para el control de estas enfermedades crónicas22,23. Sin embargo, el carácter predictivo del sexo masculino destaca en las trayectorias de polifarmacia «aumento bajo» y «bajo constante». Como se ha descrito en diferentes estudios24,25, esto está relacionado con la mayor prevalencia de polifarmacia observada en las mujeres.
En este análisis, el GBTM proporcionó una perspectiva novedosa sobre la complejidad farmacoterapéutica alta que hasta ahora no se había explorado. Investigaciones anteriores han destacado la importancia de la complejidad farmacoterapéutica en desenlaces relacionados con la salud, y vinculan una elevada complejidad con una menor calidad de vida percibida por el paciente y con desenlaces adversos para la salud, como la mortalidad, especialmente entre los pacientes de edad avanzada26,27. Los hallazgos muestran significación estadística en la pertenencia al grupo «diminución ligeramente alta» de la trayectoria de complejidad farmacoterapéutica alta, especialmente para PVV con menos de 50 años y comorbilidades. Esta trayectoria se asocia con las trayectorias de polifarmacia «alto constante» y «disminución moderada», que en la literatura científica se describen como debidas a comorbilidades relacionadas con la edad22. Categorizar a las PVV en función de sus trayectorias de alta complejidad farmacoterapéutica puede ofrecer nuevas perspectivas para la identificación de pacientes y desarrollar estrategias que mejoren los desenlaces clínicos.
La interacción entre la polifarmacia y la alta complejidad farmacoterapéutica puede conllevar un mayor riesgo de efectos adversos, interacciones farmacológicas y mayores retos en la gestión del tratamiento y la adherencia del paciente. Además, puede requerir un seguimiento más estrecho y mayor colaboración multidisciplinar para optimizar la seguridad y eficacia del tratamiento.
Ya es conocido que la polifarmacia tiene una correlación positiva con la complejidad farmacoterapéutica. Sin embargo, contrariamente a nuestra hipótesis, los análisis primarios no revelaron ninguna interrelación entre los grupos de trayectorias de polifarmacia y de MRCI alto. Una posible explicación de nuestros hallazgos podría ser la presencia de un modificador de efecto entre la polifarmacia y el MRCI alto, como el grupo terapéutico de la medicación concomitante de los pacientes con TAR. Existe un estudio con pacientes ancianos y enfermedad renal crónica que muestra la influencia del grupo farmacoterapéutico del tratamiento sobre la complejidad farmacoterapéutica, y hallaron que en esta población los captadores de fosfato se asociaban a regímenes de medicación más complejos28.
Esta metodología ofrece nuevas vías de investigación para explorar las interrelaciones entre diversos efectos y facilitar la identificación de variantes modificadoras. Este conocimiento puede servir de base para crear estrategias de intervención dirigidas a controlar estos efectos. En concreto, favorece el desarrollo de estrategias de desprescripción para reducir los valores del MRCI y fomentar de esa manera desenlaces óptimos para salud, incluida una mejor calidad de vida.
Los resultados de este análisis muestran la importancia de evaluar a las PVV en las trayectorias de polifarmacia «alto constante» y «disminución moderada» debido a la asociación de este efecto con la prescripción de fármacos potencialmente inapropiados y los efectos negativos de la polifarmacia, por ejemplo las interacciones29,30. Se deberían implementar intervenciones como la desprescripción, que permiten abordar tanto la polifarmacia como la complejidad farmacoterapéutica del paciente.
Los puntos fuertes de este análisis son el gran tamaño de la muestra y el seguimiento prolongado de las PVV, lo que permitió al modelo identificar las trayectorias de ambas variables.
A pesar de estos resultados, hay que destacar una de sus limitaciones. Se trata de un estudio de cohortes de un solo centro por lo que las trayectorias pueden no ser generalizables a otras poblaciones de VIH. Esto podría suceder por las diferencias entre los programas de desprescripción y optimización farmacoterapéutica implementados en cada centro, lo que reduce tanto la prevalencia de pacientes polimedicados como de aquellos con alta complejidad farmacoterapéutica. Por último, a pesar del tamaño muestral incluido, existe la posibilidad de perder pacientes en el seguimiento a lo largo del tiempo por cambio de centro o abandono del tratamiento, lo que supone una limitación potencial que debe considerarse.
En conclusión, el GBTM dual no identificó una interrelación entre polifarmacia y un MRCI alto. Es esencial realizar en el futuro estudios en esta línea de investigación que tengan en cuenta posibles modificadores del efecto como el tipo de fármaco concomitante, debido a los resultados inducidos tanto por la polifarmacia como por el valor del MRCI en las PVV.
Contribución a la literatura científicaEste estudio utiliza el GBTM para examinar la polifarmacia y la complejidad del régimen de medicación en PVV. Identifica distintas trayectorias de polifarmacia, incluido un patrón destacable de «aumento bajo», e identifica trayectorias caracterizadas por un MRCI alto.
Estos hallazgos subrayan la compleja relación entre la polifarmacia y la complejidad de la medicación en las PVV. Se identificaron la edad y el sexo como factores que influyen en las trayectorias de polifarmacia, lo que subraya la necesidad de personalizar los enfoques terapéuticos. Para optimizar las estrategias de gestión del VIH en la práctica clínica, es crucial seguir investigando los efectos específicos de la medicación en los resultados del tratamiento.
Consideraciones éticasEl estudio cumplió todos los requisitos éticos y fue aprobado por el Comité de ética en la investigación clínica de Sevilla-Sur (C.I. 1341-N-23). Este estudio se realizó de acuerdo con las directrices de la Declaración de Helsinki para la investigación biomédica.
FinanciaciónLos autores declaran que esta investigación no recibió subvención alguna de organismos de financiación pública, comercial o sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Declaración de contribución de autoría CRediTEnrique Contreras Macías: Writing – review & editing, Writing – original draft, Visualization, Supervision, Project administration, Methodology, Investigation, Formal analysis, Data curation, Conceptualization. María de las Aguas Robustillo Cortés: Writing – review & editing, Writing – original draft, Methodology, Formal analysis, Data curation. Ramón Morillo Verdugo: Writing – review & editing, Writing – original draft, Validation, Supervision, Project administration, Conceptualization.