Estimar el coste-efectividad (CE) de belimumab en aquellos pacientes con biomarcadores positivos y enfermedad activa a pesar del tratamiento estándar (TE) desde la perspectiva social española.
MétodosA partir de un modelo de microsimulación, que permite simular la evolución natural de la enfermedad, se estimó el CE de belimumab + TE vs. TE. Se consideró una duración del tratamiento de dos años y un horizonte temporal de toda la vida. La extrapolación de eficacia a largo plazo se basó en los ensayos clínicos de belimumab y en la cohorte de pacientes John Hopkins de Estados Unidos; los datos de utilidades se obtuvieron de la literatura. Se calcularon costes directos e indirectos en base a datos españoles publicados (€, 2014), aplicando una tasa de descuento (TD) del 3% tanto a costes como a efectos. Los resultados se expresaron como ratio coste-efectividad incremental (ICER) en términos de años de vida ganados (AVG) y años de vida ajustados por calidad (AVAC). Se realizaron análisis de sensibilidad determinísticos (TD al 0% y 5%, duración de tratamiento 5 años y exclusión de costes indirectos) así como probabilísticos (PSA).
ResultadosEl ICER de belimumab + TE vs. TE fue de 16.647€/ AVG y 23.158€/AVAC respectivamente. La variación de la TD supuso la mayor variación de los resultados respecto al escenario base. En el 68% de los escenarios simulados en el PSA, belimumab fue una alternativa coste-efectiva considerando como umbral 30.000€/AVAC.
ConclusionesBelimumab puede considerarse una alternativa coste-efectiva desde la perspectiva social española.
To estimate the cost-effectiveness of belimumab in patients with systemic lupus erythematosus (SLE) presenting positive biomarkers and active disease despite standard treatment (ST), from the Spanish social perspective.
MethodsA microsimulation model was used to estimate the cost-effectiveness of belimumab plus ST versus ST alone. A treatment duration of two years with a life-time horizon were considered. Efficacy data were obtained from belimumab clinical trials and the evolution of the disease was simulated from John Hopkins’ patient cohort data in the United States. Utility data were obtained from literature review. Direct and indirect costs were calculated based on Spanish published data (€, 2014), applying a discount rate (DR) of 3% to both costs and effects. Results were expressed as incremental cost-effectiveness ratio (ICER) in terms of gained life years (LY) and quality of life adjusted life years (QALYs). Probabilistic (PSA) and deterministic sensitivity analyses (DR of 0% and 5%, 5-years treatment duration and excluding indirect costs) were performed to determine the robustness of the model.
ResultsThe incremental cost-effectiveness ratio (ICER) was 16,647€ per life year gained, with an incremental cost-utility ratio (ICUR) of 23,158€ per additional QALY gained. In 68% of the scenarios simulated in the PSA, belimumab was found to be a cost-effective alternative, considering a threshold of 30,000€/QALY.
ConclusionBelimumab can be regarded as a cost-effective alternative from the Spanish social perspective.
El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria de origen autoinmune, que afecta en el 90% de las ocasiones a mujeres en edad fértil, aunque también se puede presentar en la infancia, en décadas tardías y en hombres. Se calcula que en España hay aproximadamente unos 40.000 pacientes afectados, si bien los datos epidemiológicos son variables y sitúan la prevalencia entre los 34 y 91 casos/ 100.000 habitantes1,2. Se trata de una enfermedad multisistémica, muy variable de un paciente a otro, tanto por los síntomas como por su grado de intensidad y respuesta a los tratamientos.
El pronóstico y supervivencia de los pacientes ha mejorado drásticamente en las últimas décadas, pasándose de una tasa de supervivencia a 5 años del 50% durante los años cincuenta, a unos valores del 90% o superiores en la actualidad3. Sin embargo, los pacientes tienen una calidad de vida inferior a la de la población general y comparable o peor a la de otras patologías crónicas como la artritis reumatoide, la diabetes, la insuficiencia cardiaca o la EPOC4,5,6. El LES afecta a todas las esferas de la vida, incluyendo salud física y mental, vitalidad, dolor, aspectos sociales y emocionales. Factores como la fatiga, el dolor, la depresión y ansiedad afectan a la capacidad para afrontar actividades de la vida diaria, sociales y laborales7,8,9,10.
En la actualidad, el LES carece de un tratamiento curativo definitivo. La mayoría de pacientes sigue una evolución crónica y presentan exacerbaciones de la enfermedad, intercalados con períodos de inactividad. El objetivo de los tratamientos del LES es controlar la actividad de la enfermedad, evitar la aparición de brotes y el daño orgánico irreversible derivado de la enfermedad11. El tratamiento se ha basado clásicamente en el uso de glucocorticoides, ácido acetilsalicílico, antiinflamatorios no esteroideos, antipalúdicos y diversos inmunosupresores. Estos tratamientos han mejorado notablemente el pronóstico de la enfermedad, aunque no todos los pacientes responden y pueden conllevar una importante toxicidad12.
En 2011, la Agencia Europea del Medicamento aprobó el uso de belimumab como “tratamiento adyuvante en pacientes adultos con LES activo, con autoanticuerpos positivos, con un alto grado de actividad de la enfermedad (p.ej. anti-ADNdc positivo y bajo nivel de complemento) a pesar del tratamiento estándar” (TE)13, convirtiéndose en el primer tratamiento específico para esta patología en más de 50 años. Se trata de un anticuerpo monoclonal humano que se une específicamente a la forma soluble de la proteína estimuladora de linfocitos B humanos (BLyS, por su sigla en inglés), un factor de supervivencia de la célula B. Belimumab bloquea la unión de la forma soluble de BLyS a su receptor en las células B; este bloqueo inhibe la supervivencia de las células B, incluyendo las células B autorreactivas, y reduce la diferenciación de células B a células plasmáticas productoras de inmunoglobulinas. Los niveles de BLyS se encuentran elevados en los pacientes con LES y se han correlacionado con la actividad lúpica14.
La eficacia y seguridad de belimumab ha sido investigada en dos ensayos clínicos, aleatorizados, controlados con placebo, que incluyeron más de 1.600 pacientes con enfermedad activa. Después de 52 semanas de tratamiento, belimumab en una dosis de 10 mg/kg añadido a la TE, demostró superioridad vs. placebo más TE, en la variable principal eficacia, valorado mediante el índice de respuesta en LES (SRI). Así mismo, se observaron otros beneficios en otros criterios de valoración clínicos, como la reducción en la actividad de la enfermedad medida con la Escala de Actividad de la Enfermedad (Systemic Lupus Erythematosus Disease Activity Index, SLEDAI) en su versión modificada SELENA (Safety of Estrogen in Lupus Erythematosus National Assessment) (SELENA-SLEDAl), los brotes graves y el uso de esteroides. El tratamiento con belimumab fue generalmente tolerado, con tasas de acontecimientos adversos, similares a las observadas en el grupo tratado con placebo15,16.
Un análisis post-hoc posterior17, realizado a requerimiento de la Agencia Europea del Medicamento, mostró que las mayores tasas de respuesta se obtienen en aquellos pacientes serológicamente activos y con alto nivel de actividad, lo cual condujo a la actual aprobación en ficha técnica autorizada a nivel europeo13.
El objetivo de este estudio es estimar el coste-efectividad de belimumab añadido a la TE vs TE en pacientes con LES activo, con alto grado de actividad de la enfermedad, desde la perspectiva de la sociedad española, con la finalidad de facilitar la toma de decisiones.
MétodosLa presente evaluación económica se realizó mediante la adaptación de un modelo económico previamente empleado para evaluar la eficiencia de belimumab en otros países18,19,20, cuyo diseño permite simular la evolución de la enfermedad en pacientes tratados con belimumab + TE vs. TE. El escenario base considera un horizonte temporal de toda la vida del paciente y la perspectiva de la sociedad española.
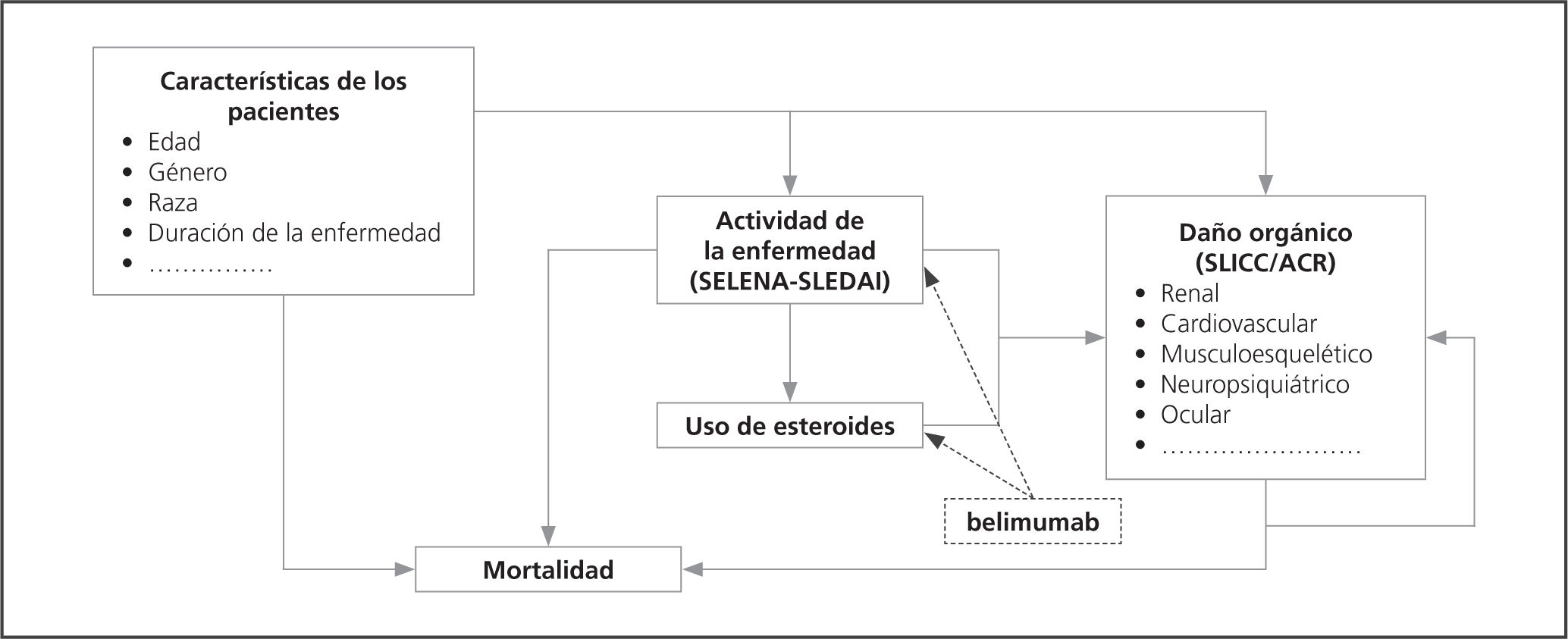
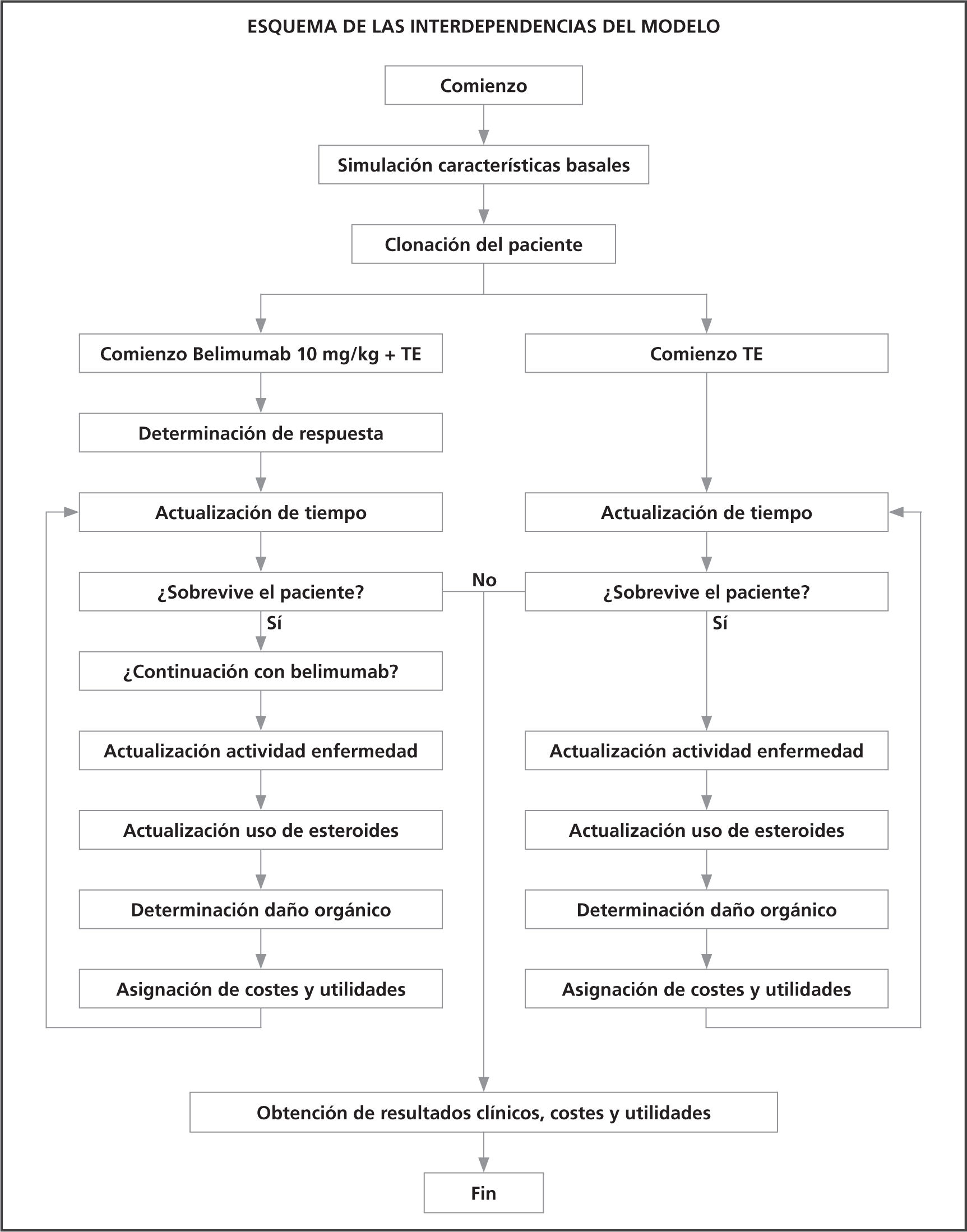
Estructura del modeloCon el objetivo de reflejar de forma adecuada la complejidad y la heterogeneidad de los pacientes con LES, se diseñó un modelo de microsimulación. Las metodologías de simulación a nivel de paciente, como la microsimulación, permiten considerar las múltiples interdependencias existentes entre las variables que alimentan el modelo. La figura 1 esquematiza cómo interactúan entre si las variables asociadas a cada paciente y que determinan su evolución a lo largo del tiempo: características del paciente, actividad de la enfermedad, uso de corticoesteroides, riesgo para desarrollar daño orgánico y de mortalidad. Esta información se determina basalmente para cada paciente, que evoluciona en paralelo por los dos brazos de tratamiento evaluados (Figura 2). Una vez que cada paciente recorre el flujo del modelo, la información se actualiza en ciclos anuales hasta su fallecimiento. Se realizó una micro-simulación de 50.000 pacientes.
La población analizada representa al subgrupo de pacientes incluido en los dos ensayos clínicos pivotales de belimumab (BLISS-52 y 76), que presentaba alto grado de actividad de la enfermedad y que coincide con la reflejada en la indicación aprobada de belimumab13.
Datos de de eficaciaDatos de eficacia durante el tratamientoLos datos de eficacia a corto plazo, proceden de los ensayos clínicos de belimumab BLISS-52 y BLISS-76 (de 52 y 76 semanas de duración respectivamente). La variable de eficacia primaria fue una variable compuesta, el índice SRI, que define la respuesta como cumplimiento de cada uno de los siguientes criterios en la semana 52 en comparación con los valores iniciales:
- •
Reducción de >4 puntos en la escala SELENA-SLEDAI y
- •
no nuevas puntuaciones en los dominios orgánicos British Isles Lupus Assessment Group (BILAG) A ó 2 nuevos BILAG B y
- •
no empeoramiento (aumento >0,30 puntos) en la escala de Evaluación Global del Médico (PGA)
A pesar de que la variable principal en estos estudios fue el índice SRI, en el modelo se consideró la respuesta al tratamiento en función de la reducción de puntos observada en la escala SELENA-SLEDAI (>4), dado que su relación con el resto de covariables a incluir en el modelo (daño orgánico, uso de esteroides, etc) ha sido mucho más estudiada y esta aproximación permite predecir la evolución de los pacientes con mayor precisión.
El análisis de los datos agrupados de los estudios BLISS-52 y BLISS-76 mostró que el porcentaje de pacientes respondedores según la escala SELENA-SLEDAI fue de 52,6% vs. 40,7% en el grupo de belimumab + TE vs. placebo + TE (p<0,0001)21.
Para el análisis del escenario base se ha considerado una duración de tratamiento de dos años y se ha asumido que el efecto absoluto de belimumab sobre la actividad de la enfermedad observado en los estudios BLISS-52 y 76 se va a mantener durante la duración del tratamiento. Se ha elegido esta duración de tratamiento ya que se aproxima bastante a la media de tratamiento observada en nuestro país en el momento de realizarse este análisis.
Efectos a largo plazo (post-tratamiento)Para poder vincular los efectos a corto plazo obtenidos con ambas alternativas de tratamiento con los efectos derivados de las mismas a largo plazo se construyeron diferentes modelos que representan la historia natural de la enfermedad y su relación con las diferentes covariables (grado de actividad de la enfermedad, uso de esteroides…).
Si bien los estudios BLISS no estaban diseñados para poder medir el efecto de belimumab a largo plazo, la relación de la actividad de la enfermedad (medida con la escala SELENA-SLEDAI) con el daño orgánico acumulado y con las tasas de mortalidad permiten realizar esta aproximación22. La evolución de los pacientes se modelizó en base al análisis de la cohorte de los pacientes con lupus de Maryland, Baltimore,US (Cohorte Johns Hopkins), por ser una de las cohortes más estudiadas y con mayor número de pacientes con LES23.
Como se ha comentado previamente, en esta base de datos no estaban disponibles los tres componentes del índice SRI, si bien si se disponía de las puntuaciones en la escala SELENA-SELEDAI que permiten estimar la probabilidad de respuesta para cada uno de los pacientes simulados.
Datos de seguridadDado que los efectos adversos en ambas alternativas de tratamiento fueron similares en los estudios BLISS, se asumió que su influencia en los resultados incrementales era nula, pues su peso en una rama de tratamiento se vería compensado por el de la otra rama, tanto a nivel de costes como de efectos. Por este motivo y con el fin de eliminar complejidad innecesaria del modelo, se decidió no incluir los efectos adversos en el análisis.
Datos de calidad de vidaPara transformar los años de vida ganados (AVG) en años de vida ajustados por calidad (AVAC), se emplearon las utilidades recogidas en los estudios BLISS a través del cuestionario EQ-5D. Para que estas utilidades reflejaran mejor la calidad de vida en pacientes españoles se ajustaron siguiendo el algoritmo de Dolan24 de UK, ya que según un estudio de Badía et al.,las utilidades de Reino Unido son equiparables a las españolas25.
Se calculó un modelo de regresión lineal para determinar los valores de utilidad de cada paciente en función de su valor en la escala SELENA-SLEDAI, edad y raza. Una vez determinado este valor de utilidad, se aplicaban adicionalmente en cada ciclo del mismo, las disutilidades asociadas a la aparición de los 12 tipos de daño orgánico acumulado recogidos en el modelo y definidos por la escala SLICC/ACR (Systemic Lupus International Collaborating Clinics/American College of Rheumatology) Damage Index for Systemic Lupus Erythematosus).
Estimación de los costesSe incluyeron tanto los costes directos sanitarios como los costes indirectos derivados de las pérdidas de productividad laboral, expresados en euros (Enero, 2014).
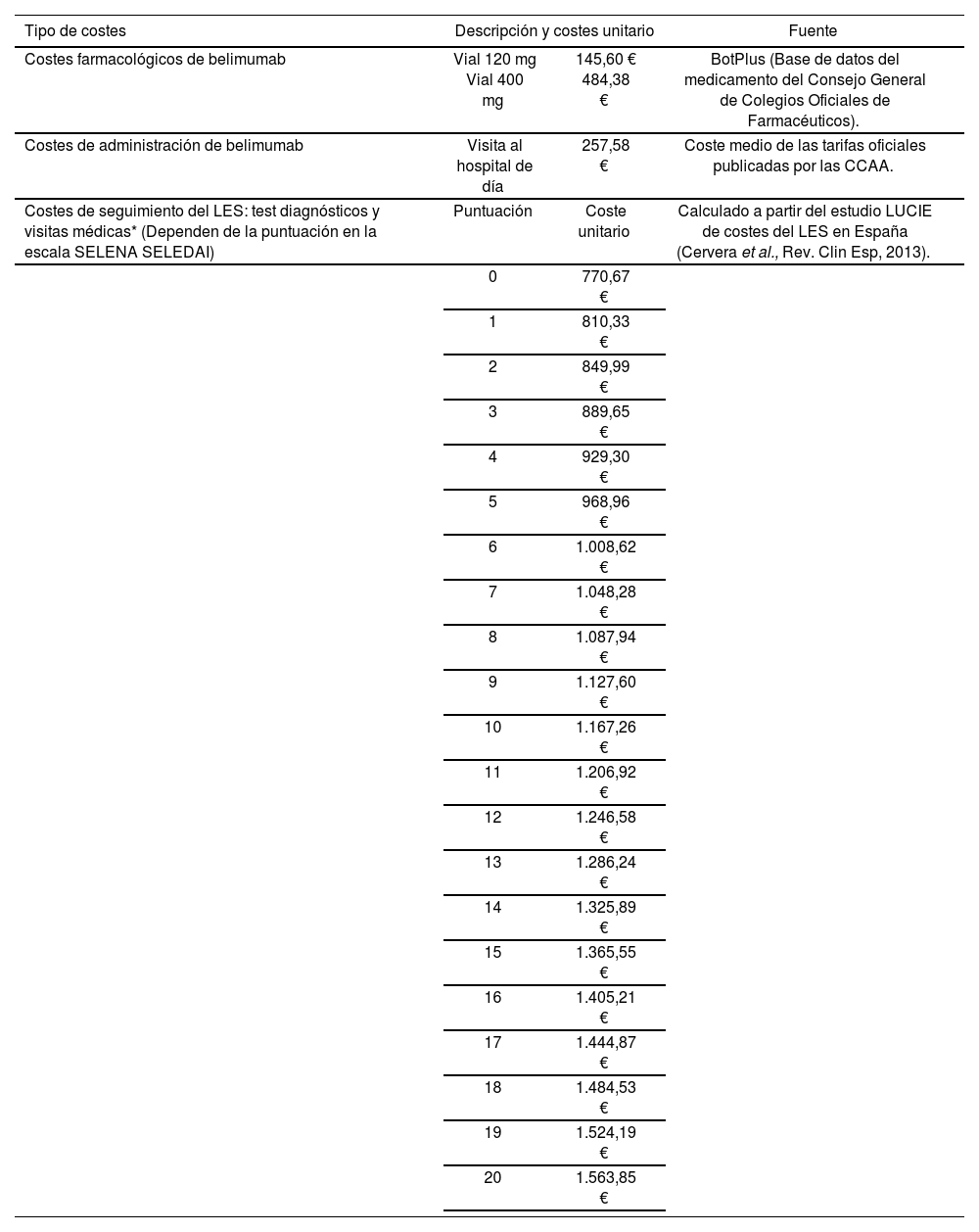
Costes directos sanitarios (Tablas 1 y 2)Costes farmacológicos: se consideró la posología recomendada (10 mg/kg los días 0, 14 y 28, y posteriormente en intervalos cada 4 semanas), una duración de tratamiento de 2 años, y un peso medio de 65,3 Kg22. Se tuvieron en cuenta las interrupciones de tratamiento debidas a respuesta insuficiente o discontinuación natural (falta de cumplimiento, solicitud del paciente, etc), datos extraídos de los estudios BLISS. No se tuvieron en cuenta las pérdidas de producto debidas al sobrante de los viales.
Costes directos sanitarios: costes farmacológicos, de administración y de seguimiento del LES
| Tipo de costes | Descripción y costes unitario | Fuente | |
|---|---|---|---|
| Costes farmacológicos de belimumab | Vial 120 mg Vial 400 mg | 145,60 € 484,38 € | BotPlus (Base de datos del medicamento del Consejo General de Colegios Oficiales de Farmacéuticos). |
| Costes de administración de belimumab | Visita al hospital de día | 257,58 € | Coste medio de las tarifas oficiales publicadas por las CCAA. |
| Costes de seguimiento del LES: test diagnósticos y visitas médicas* (Dependen de la puntuación en la escala SELENA SELEDAI) | Puntuación | Coste unitario | Calculado a partir del estudio LUCIE de costes del LES en España (Cervera et al., Rev. Clin Esp, 2013). |
| 0 | 770,67 € | ||
| 1 | 810,33 € | ||
| 2 | 849,99 € | ||
| 3 | 889,65 € | ||
| 4 | 929,30 € | ||
| 5 | 968,96 € | ||
| 6 | 1.008,62 € | ||
| 7 | 1.048,28 € | ||
| 8 | 1.087,94 € | ||
| 9 | 1.127,60 € | ||
| 10 | 1.167,26 € | ||
| 11 | 1.206,92 € | ||
| 12 | 1.246,58 € | ||
| 13 | 1.286,24 € | ||
| 14 | 1.325,89 € | ||
| 15 | 1.365,55 € | ||
| 16 | 1.405,21 € | ||
| 17 | 1.444,87 € | ||
| 18 | 1.484,53 € | ||
| 19 | 1.524,19 € | ||
| 20 | 1.563,85 € | ||
Todos los costes farmacológicos se expresan en (PVL - deducción del 7,5%) + IVA.
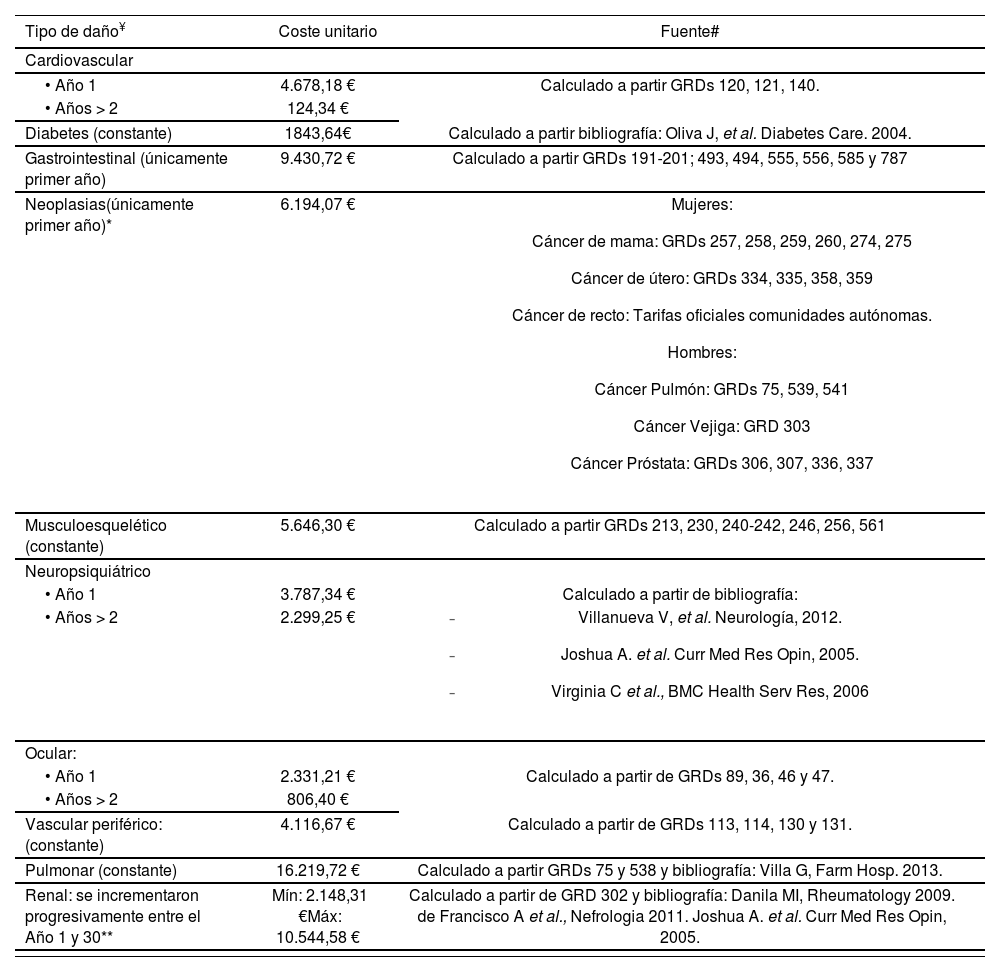
Costes asociados al daño orgánico
| Tipo de daño¥ | Coste unitario | Fuente# |
|---|---|---|
| Cardiovascular | ||
| • Año 1 | 4.678,18 € | Calculado a partir GRDs 120, 121, 140. |
| • Años > 2 | 124,34 € | |
| Diabetes (constante) | 1843,64€ | Calculado a partir bibliografía: Oliva J, et al. Diabetes Care. 2004. |
| Gastrointestinal (únicamente primer año) | 9.430,72 € | Calculado a partir GRDs 191-201; 493, 494, 555, 556, 585 y 787 |
| Neoplasias(únicamente primer año)* | 6.194,07 € |
|
| Musculoesquelético (constante) | 5.646,30 € | Calculado a partir GRDs 213, 230, 240-242, 246, 256, 561 |
| Neuropsiquiátrico | ||
| • Año 1 | 3.787,34 € | Calculado a partir de bibliografía: |
| • Años > 2 | 2.299,25 € |
|
| Ocular: | ||
| • Año 1 | 2.331,21 € | Calculado a partir de GRDs 89, 36, 46 y 47. |
| • Años > 2 | 806,40 € | |
| Vascular periférico: (constante) | 4.116,67 € | Calculado a partir de GRDs 113, 114, 130 y 131. |
| Pulmonar (constante) | 16.219,72 € | Calculado a partir GRDs 75 y 538 y bibliografía: Villa G, Farm Hosp. 2013. |
| Renal: se incrementaron progresivamente entre el Año 1 y 30** | Mín: 2.148,31 €Máx: 10.544,58 € | Calculado a partir de GRD 302 y bibliografía: Danila MI, Rheumatology 2009. de Francisco A et al., Nefrologia 2011. Joshua A. et al. Curr Med Res Opin, 2005. |
Las condiciones médicas asociadas a cada tipo de daño son las determinadas por la escala SLICC de daño orgánico en LES. Los costes se mantuvieron constantes a lo largo del tiempo o sufrieron variaciones a lo largo de los años, dependiendo del tipo de evento y la naturaleza de su evolución.
Se seleccionaron preferentemente los costes de las tarifas asociadas a GRDs y alternativamente los obtenidos de bibliografía publicada al respecto.
Se seleccionaron las 3 neoplasias más frecuentes por sexo, según el informe de la Sociedad Española de Oncología Médica, 2014. Para el cálculo de los costes totales de este daño en el modelo se ponderaron por la frecuencia de hombres y mujeres (8%/92%) en el estudio LUCIE, sobre costes del LES en España (Cervera et al, 2011).
Costes de administración: se consideró el coste medio de una visita al hospital de día.
Costes de seguimiento del LES: se calcularon en función de la puntuación del paciente en la escala SELENA SELEDAI26.
Costes asociados al daño orgánico: se tuvieron en cuenta los diferentes eventos recogidos en la escala SLICC/ACR para cada tipo daño.
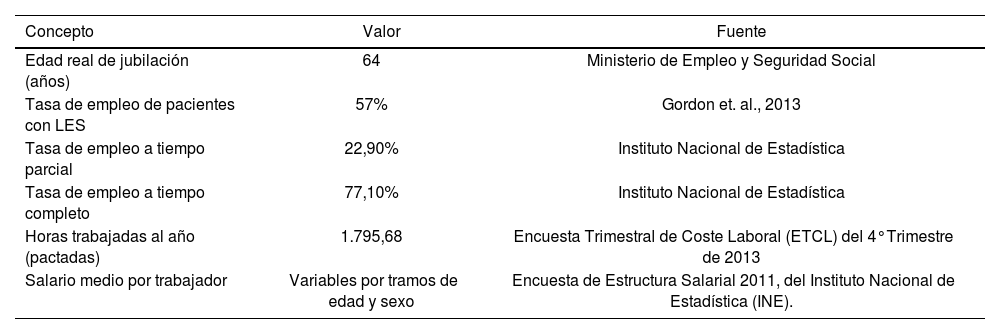
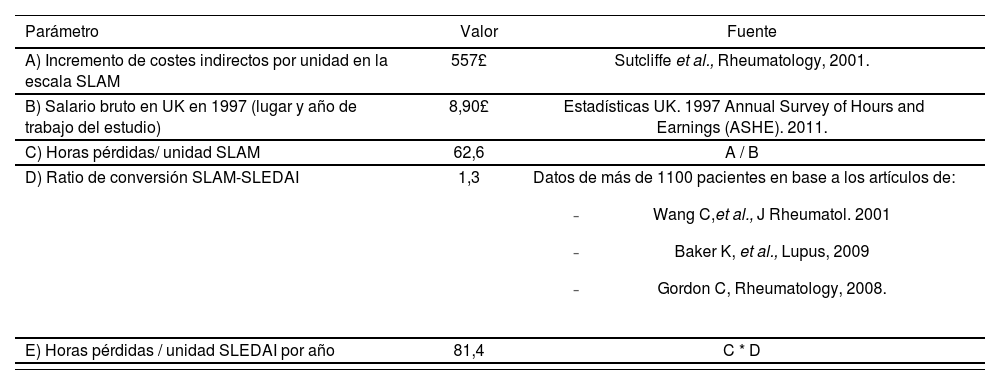
Costes indirectosPara calcular los costes indirectos se utilizó el método del capital humano, por el que la pérdida de productividad de un individuo procede tanto de sus periodos de incapacidad temporal, como de la muerte prematura. Los datos empleados para realizar esta aproximación se resumen en la tabla 3. La relación entre los costes indirectos y la actividad de la enfermedad ha sido descrita por Sutcliffe et al.27 En su trabajo presentaron un modelo de regresión logística sobre los costes indirectos del LES basado en la actividad de la enfermedad, medida por la escala SLAM (Systemic Lupus Activity Measure). Dado que a su vez, diversos estudios han establecido la correlación existente entre la escala SLAM y SLEDAI, se calculó el ratio SLAM/SLEDAI para poder estimar posteriormente las horas pérdidas de trabajo por unidad de puntuación de la escala SLEDAI (Tabla 4).
Datos empleados para el cálculo costes indirectos
| Concepto | Valor | Fuente |
|---|---|---|
| Edad real de jubilación (años) | 64 | Ministerio de Empleo y Seguridad Social |
| Tasa de empleo de pacientes con LES | 57% | Gordon et. al., 2013 |
| Tasa de empleo a tiempo parcial | 22,90% | Instituto Nacional de Estadística |
| Tasa de empleo a tiempo completo | 77,10% | Instituto Nacional de Estadística |
| Horas trabajadas al año (pactadas) | 1.795,68 | Encuesta Trimestral de Coste Laboral (ETCL) del 4°Trimestre de 2013 |
| Salario medio por trabajador | Variables por tramos de edad y sexo | Encuesta de Estructura Salarial 2011, del Instituto Nacional de Estadística (INE). |
Cálculo de las horas pérdidas de trabajo en función de la escala SLEDAI
| Parámetro | Valor | Fuente |
|---|---|---|
| A) Incremento de costes indirectos por unidad en la escala SLAM | 557£ | Sutcliffe et al., Rheumatology, 2001. |
| B) Salario bruto en UK en 1997 (lugar y año de trabajo del estudio) | 8,90£ | Estadísticas UK. 1997 Annual Survey of Hours and Earnings (ASHE). 2011. |
| C) Horas pérdidas/ unidad SLAM | 62,6 | A / B |
| D) Ratio de conversión SLAM-SLEDAI | 1,3 | Datos de más de 1100 pacientes en base a los artículos de:
|
| E) Horas pérdidas / unidad SLEDAI por año | 81,4 | C * D |
SLEDAI: Systemic Lupus Erythematosus Disease Activity Index; SLAM: Systemic Lupus Activity Measure.
Según recomiendan las principales guías de evaluación económica españolas se aplicó una tasa de descuento del 3% tanto para costes como para efectos28.
Expresión de los resultadosLos resultados del escenario base se expresaron como razón coste-efectividad incremental por AVG (ICER) y por AVAC (ICUR). Para el cálculo de ambos se utilizó la siguiente fórmula matemática:
Análisis de sensibilidadSe llevaron a cabo cuatro análisis de sensibilidad determinísticos para evaluar la robustez del modelo: variación de la tasa de descuento (0% y 5%), duración máxima del tratamiento con belimumab (5 años) y exclusión de los costes indirectos para explorar la perspectiva del Sistema Nacional de Salud (SNS). Adicionalmente, se realizó un análisis probabilístico (PSA) con 1.000 simulaciones del escenario base.
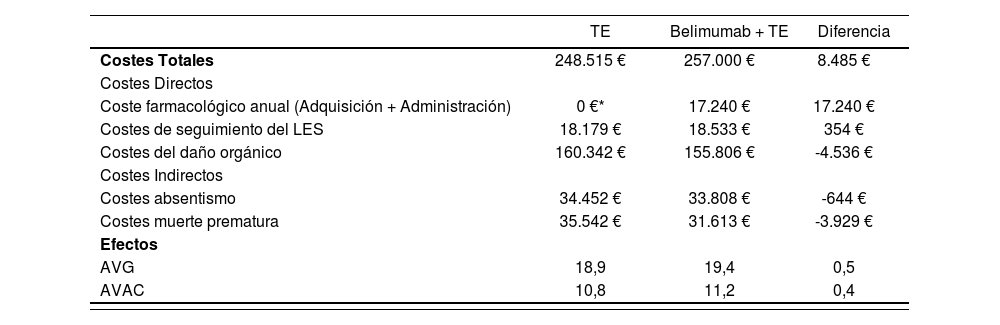
ResultadosLos resultados del escenario base mostraron que belimumab + TE logra un beneficio incremental vs. TE de 0,5 AVG y 0,4 AVACs, con un coste incremental de 8.485 €. Lo que supone un ICER de 16.647 €/AVG y de 23.158 €/ AVAC adicional ganado (Tabla 5). Los resultados de los análisis de sensibilidad mostraron que la máxima variación de los datos de ICER e ICUR se produce cuando se modifican los valores de la tasa de descuento entre un 0% (valores mínimos) y 5% (valores máximos). El resto de escenarios planteados se recogen en la tabla 6.
Resultados del escenario base
| TE | Belimumab + TE | Diferencia | |
|---|---|---|---|
| Costes Totales | 248.515 € | 257.000 € | 8.485 € |
| Costes Directos | |||
| Coste farmacológico anual (Adquisición + Administración) | 0 €* | 17.240 € | 17.240 € |
| Costes de seguimiento del LES | 18.179 € | 18.533 € | 354 € |
| Costes del daño orgánico | 160.342 € | 155.806 € | -4.536 € |
| Costes Indirectos | |||
| Costes absentismo | 34.452 € | 33.808 € | -644 € |
| Costes muerte prematura | 35.542 € | 31.613 € | -3.929 € |
| Efectos | |||
| AVG | 18,9 | 19,4 | 0,5 |
| AVAC | 10,8 | 11,2 | 0,4 |
AVG: Años de vida ganados; AVAC: Años de vida ajustados por calidad; TE: Tratamiento estándar.
Resultados de los análisis de sensibilidad determinísticos
| Tipo de análisis | ICER | ICUR |
|---|---|---|
| Tasas de descuento: 0% | 6.245 € | 9.866 € |
| Tasas de descuento: 5% | 27.759 € | 35.578 € |
| Tratamiento con belimumab: 5 años* | 24.672 € | 34.262 € |
| Análisis desde la perspectiva del SNS | 25.619 € | 35.640 € |
SNS: Sistema Nacional de Salud; ICER: ratio coste-efectividad incremental (“incremental cost-effectiveness ratio”); ICUR: ratio coste-utilidad incremental (“incremental cost-utility ratio”). * Manteniendo constante la eficacia obtenida por belimumab en los estudios BLISS durante esos cinco años de tratamiento.
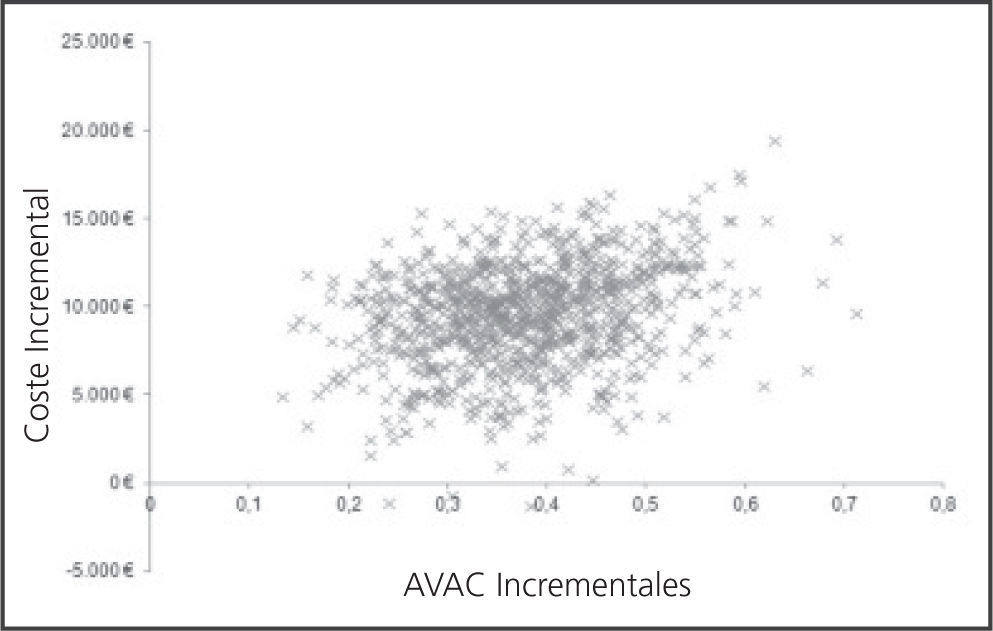
Por su parte, el PSA mostró que en el 68% de las simulaciones realizadas belimumab es un tratamiento coste-efectivo, si se establece un umbral de 30.000€/ AVAC (Figura 3)29,30.
DiscusiónLos resultados del presente trabajo muestran que belimumab puede considerarse una terapia coste-efectiva en pacientes con LES, con alto grado de actividad de la enfermedad, a pesar de TE, desde la perspectiva de la sociedad española. Adoptar esta perspectiva es especialmente relevante en enfermedades como el LES, que afectan fundamentalmente a pacientes jóvenes en edad laboral y cuyos costes indirectos suponen alrededor de dos tercios del coste global de la enfermedad25,31,32.
El modelo utilizado en el presente estudio ha sido presentado para la evaluación de belimumab por parte de diferentes agencias evaluadoras (Portugal, Polonia, Bélgica, etc), las cuales concluyeron que el modelo es robusto y captura adecuadamente las consecuencias clínicas y económicas del LES. Una de sus fortalezas fundamentales es la utilización de datos a nivel de paciente que alimentan el modelo de microsimulación; este tipo de enfoque permite describir con mayor detalle el transcurso de la enfermedad.
Con el objetivo de llevar a cabo un análisis conservador, los datos de eficacia procedieron únicamente de los estudios BLISS, cuyo objetivo primario se medía a las 52 semanas de tratamiento18,19. No obstante, ya se dispone de resultados de un estudio abierto a largo plazo. Los pacientes de este estudio fueron aquellos que completaron el ensayo clínico fase II de 52 semanas, doble ciego, controlado con placebo, así como su extensión de 24 semanas y continuaron recibiendo belimumab de forma abierta. Los resultados mostraron que el índice SRI aumenta progresivamente desde el 46% a las 52 semanas hasta el 65% a los 7 años33. Así mismo, los estudios realizados en práctica clínica habitual (estudios OBSErve) muestran una reducción sostenida en la puntuación de la escala SELENA-SLEDAI y la dosis y uso de esteroides, desde el inicio del tratamiento con Belimumab, hasta los 24 meses de terapia34,35.
La utilización de datos procedentes del estudio post-hoc realizado a requerimiento de la EMA20, si bien pudiera considerarse otra limitación, fue necesaria para adecuarse a la indicación de belimumab aprobada.
La falta de datos españoles, tanto para modelizar la enfermedad, como para estimar las utilidades y el absentismo laboral son otras de las limitaciones del presente estudio. Los estudios epidemiológicos en marcha en la actualidad, como el Registro nacional de pacientes con LES de la Sociedad Española de Reumatología (estudio RELESSER), podrían suponer un importante avance para evaluaciones futuras36.
Los valores del ICUR de belimumab obtenidos en el presente estudio se encuentran dentro del rango de valores publicado en otros países europeos (Italia, Polonia y Portugal), que oscilaron entre los 20.649€ y 28.754€ desde una perspectiva social y los 25.430€ y 36.335€ desde la perspectiva de sus respectivos sistemas sanitarios18,19,20.
En el futuro sería recomendable la realización de análisis coste-efectividad basados en datos de efectividad de belimumab en práctica clínica habitual y datos reales sobre costes directos e indirectos asociados al tratamiento.
AgradecimientosA Maarten Treur, de Pharmerit International, quien desarrolló el modelo económico original y revisó los resultados del presente estudio.
A Isabel Pérez Escolano, del departamento de Evaluación de Medicamentos de GSK España, por su ayuda y valiosos comentarios al presente artículo.
Conflicto de interesesEste estudio (código HO-14-14928) está financiado por GlaxoSmithKline (GSK). Silvia Díaz, Javier Parrondo y Laura A. Vallejo son empleados de GSK España. Angel M. García Aparicio recibió honorarios por consultaría durante su participación en el estudio.
Todos los autores cumplen con los criterios de autoría especificados en los “Requisitos de uniformidad para manuscritos enviados a revistas biomédicas: escribir y editar para publicaciones Biomédicas”, por lo que han contribuido de forma sustancial al desarrollo del trabajo:
Silvia Díaz, Javier Parrondo y Laura A. Vallejo han participado en la recopilación de datos, adaptación del modelo, análisis e interpretación de los datos y elaboración del artículo final Angel M. Aparicio ha participado en la validación de los datos y asunciones consideradas en el modelo, análisis e interpretación de los datos y elaboración del artículo final.