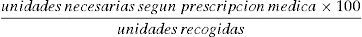Analizar si el cambio de tratamiento antirretroviral a efavirenz/emtricitabina/ tenofovir en dosis única diaria (EETu) incrementa la adherencia y mantiene la efectividad del mismo, y establecer el incremento de coste provocado por dicho cambio.
MétodosEstudio observacional, retrospectivo e intrasujeto, realizado en la unidad de dispensación a pacientes externos. El periodo de estudio fue un año (seis meses antes y seis meses después del cambio). Se revisaron los registros informáticos de dispensación y los días de hospitalización durante el periodo de estudio y se calculó la diferencia de adherencia al tratamiento. Para determinar la eficacia del tratamiento, se revisaron los datos de carga viral y linfocitos CD4 antes y después del cambio. Se recogió el coste de los tratamientos previo y posterior para cada paciente y se determinó el incremento de coste anual y por paciente.
ResultadosSe incluyeron en el estudio 127 pacientes. La diferencia de adherencia fue del 0,6%. El porcentaje de malos adherentes fue del 35,43 y del 40,94% antes y después del cambio de tratamiento, respectivamente. Los niveles de linfocitos CD4 y carga viral no cambiaron significativamente con el tratamiento. En análisis económico reveló un incremento de 25.374,60€ anuales y 199,80€/paciente.
ConclusionesEl uso de EETu no mejora el control de la infección por el VIH en términos de efectividad ni de adherencia y supone un aumento del gasto farmacéutico, por lo que su elección como tratamiento antirretroviral deberá basarse en criterios diferentes a los anteriormente descritos.
To analyse whether the change of antiretroviral therapy to efavirenz/emtricitabine/tenofovir in a single daily dose (EETu) increases adherence and maintains effectiveness, and establish the cost increase caused by the change.
MethodsAn observational, retrospective, and intra-subject study, performed in the outpatient dispensing unit. The study period was 1 year (6 months before and 6 months after the change). Computer dispensing records and days of hospitalisation during the study period were reviewed, and the difference in treatment adherence calculated. To determine the effectiveness of treatment, viral load and CD4 lymphocytes data before and after the change were reviewed. The cost before and after treatment for each patient was determined, and therefore the annual cost increase and the incremental cost per patient.
ResultsThe study included 127 patients. The difference in adherence was 0.6%. The percentage of poor adherence was 35.4% and 40.9% before and after the treatment change, respectively. The levels of CD4 lymphocytes and viral load did not change significantly with treatment. The economic analysis revealed an annual increase of 25 374.60 and €199.80 per patient.
ConclusionsThe use of EETu did not improve the control of HIV infection in terms of effectiveness and adherence, and resulted in increased economic costs. Therefore, its choice as antiretroviral treatment will have to be based on criteria other than those described above.
La introducción del tratamiento antirretroviral de gran actividad provocó un cambio en la evolución de la infección por VIH1,2; permitió mejor control de la replicación viral, preservación del sistema inmune y reducción de la incidencia de infecciones oportunistas y enfermedades malignas3, haciendo posible que la infección por VIH se convierta en una patología crónica con bajo porcentaje de evolución a sida.
La terapia antirretroviral clásica estaba constituida por regímenes complicados, con elevado número de tomas, interacciones farmacológicas y toxicidad a corto y largo plazo; todo esto contribuía en gran medida a reducir la adherencia al tratamiento. Diferentes estudios demuestran que se necesita que exista adherencia elevada para obtener resultados óptimos4–6 y minimizar la aparición de resistencias7–9. De hecho, la falta de adherencia es considerada como un determinante primario de fracaso virológico10.
Existen tres tipos de factores que influyen en la adherencia al tratamiento antirretroviral (TARV), clasificados en función de si dependen del paciente, del personal sanitario o del tratamiento4. Entre los factores dependientes del tratamiento se encuentran el número de fármacos, frecuencia de dosificación, duración del tratamiento, efectos adversos, factores nutricionales y estilo de vida del paciente.
El consumo activo de drogas, el alcoholismo y la presencia de comorbilidad psiquiátrica, así como el número de fármacos, frecuencia de dosificación, duración del tratamiento, restricciones alimentarias y efectos adversos, son los caracteres que se han relacionado de forma más contundente con la dificultad para conseguir una correcta adherencia al tratamiento.
Una de las terapias recomendadas en las guías clínicas11 es la combinación de dos fármacos análogos de nucleósido con efavirenz, un inhibidor de la transcriptasa inversa no análogo de nucleósido. La comercialización en 2008 de Atripla®, una asociación de efavirenz, emtricitabina y tenofovir en toma única diaria, permitió a los clínicos la oportunidad de ofrecer a los pacientes infectados por VIH una opción de tratamiento cómodo y potente, ya que sus componentes por separado han demostrado eficacia y seguridad en ensayos clínicos aleatorizados12 y presenta bioequivalencia farmacocinética con ellos13.
Por otro lado, el gasto en fármacos antirretrovirales ha ido aumentando con la aparición de los nuevos fármacos14,15. Por ello, es necesario conocer no solo si su uso está asociado a una mejora en los resultados terapéuticos y en la adherencia al tratamiento, sino también el incremento de coste anual que supone el empleo de estas terapias.
El objetivo del presente trabajo es conocer si el cambio de TARV a efavirenz/emtricitabina/tenofovir en dosis única diaria (EETu) incrementa la adherencia y mantiene la efectividad del TARV en condiciones reales de uso, y establecer el incremento de coste que supone dicho cambio.
MétodosDiseño y ámbito del estudioSe trata de un estudio observacional, con diseño retrospectivo intrasujeto, realizado con registros informáticos de dispensación cuya variable principal es la diferencia en el porcentaje de adherencia al tratamiento antirretroviral entre EETu y el TARV previo, en pacientes que reciben EETu como consecuencia de un cambio de tratamiento.
El estudio se llevó a cabo en la unidad de dispensación a pacientes externos del Servicio de Farmacia de un hospital universitario de 560 camas. Se incluyeron todos los pacientes mayores de 18 años que habían estado en tratamiento con EETu durante al menos 6 meses y que previamente habían recibido tratamiento antirretroviral consistente en más de una presentación farmacéutica al día.
Se excluyeron del estudio todos los pacientes naïve, aquellos que iniciaron tratamiento con EETu tras una interrupción programada del TARV o que no cumplían los criterios de inclusión.
Medidas de resultadosSe estableció como variable principal del estudio la diferencia en el porcentaje de adherencia al TARV. Se definió mala adherencia todo valor inferior al 95%4,16,17. Se calculó la adherencia media y también el número de malos adherentes. Se compararon los datos obtenidos durante los 6 meses anteriores al cambio de TARV con los obtenidos en los 6 meses posteriores al mismo.
Para la evaluación de la adherencia al TARV se utilizaron los registros de dispensación disponibles a través de la aplicación «Gestión de Pacientes Externos» del programa informático Farmatools®. Dado que cuando un paciente infectado por VIH ingresa en el hospital, el Servicio de Farmacia le facilita el TARV durante todo el periodo de hospitalización, para el cálculo de la adherencia se tuvo en cuenta el registro de medicación dispensada en unidosis a pacientes hospitalizados. La adherencia al TARV se calculó en base a la medicación recogida en los 6 meses previos y posteriores a la simplificación del tratamiento siguiendo la siguiente fórmula:
Como variables secundarias se determinaron: efectividad, coste del TARV de cada paciente antes y después del cambio y el incremento económico anual que supone para el hospital la utilización de la terapia unitaria con EETu.
Para conocer si el nuevo tratamiento mantiene la eficacia del TARV previo, se compararon los niveles de linfocitos CD4 y carga viral antes y tras 6 meses del cambio de tratamiento.
Para el análisis económico se comparó el coste por paciente y mes del TARV previo y el posterior. Se utilizó el PVL, disponible en la aplicación «Gestión Económica» del programa informático Farmatools®.
Para el cálculo del incremento de coste anual se calculó el coste de tratamiento para cada paciente y se multiplicó por la adherencia, expresada en tanto por uno. Esta operación se realizó para el TARV previo y para el posterior. Posteriormente, se calculó la diferencia de coste para cada paciente y se promediaron dichos datos, obteniendo el incremento de coste mensual por paciente. Al multiplicar este valor por 12 meses se obtuvo el incremento de coste anual por paciente. El incremento de coste anual producido por el cambio de TARV a EETu se calculó multiplicando la cifra anterior por el número de pacientes estudiados.
Tratamiento estadísticoSe realizó mediante el paquete estadístico SPSS versión 15.0. Las variables cuantitativas de eficacia (niveles de CD4 y carga viral) se describieron utilizando medidas centrales y se analizaron mediante la t de Student. Para el estudio de la adherencia se empleó la prueba de chi cuadrado. Se estableció la significación estadística en el valor de p<0,05.
ResultadosSe incluyeron en el estudio 127 pacientes infectados por VIH que sufrieron un cambio de sus tratamientos a EETu.
Las características demográficas de los pacientes incluidos en el estudio, así como la presencia de comorbilidades y el consumo de tóxicos se detallan en la tabla 1.
Características de la población incluida en el estudio
| Edad (años) | 44,2 años | 40,3 años | ||||||
| Sexo (%) | Hombres | Mujeres | Hombres | Mujeres | ||||
| N | % | N | % | N | % | N | % | |
| 82 | 76,6% | 25 | 23,4% | 6 | 30% | 14 | 70% | |
| Proporción de | N | % | N | % |
| Infecciones oportunistas | 53 | 49 | 14 | 70% |
| Patología psiquiátrica | 23 | 21 | 2 | 10% |
| Coinfección VIH-VHC | 71 | 65 | 8 | 40% |
| Alcoholismo | 57 | 53 | 4 | 20% |
| Tabaquismo | 66 | 61 | 2 | 10% |
| Historia de ADVP | 58 | 54 | 0 | 0% |
El tratamiento previo era efavirenz y emtricitabina/tenofovir, ambas formulaciones en toma única en el 74,8% de los casos (n=95). El TARV previo en el resto de los pacientes se detalla en la tabla 2.
Tratamiento antirretroviral previo en el grupo de pacientes que no utilizaba la combinación de fármacos evaluada (efavirenz-emtricitabina-tenofovir)
| 2 AN+IP (n=12) | 2 AN+NN (n=18) | 3 AN (n=1) | 1 AN+NN (n=1) | ||||
| Fármaco empleado | n | Fármaco empleado | n | Fármaco empleado | n | Fármaco empleado | n |
| TDF +FTC + LPV/r | 3 | 3TC + ddI + EFV | 9 | 3TC + AZT + ABC | 1 | ddI + EFV | 1 |
| TDF +FTC + ATV/r | 2 | 3TC + AZT + EFV | 3 | ||||
| 3TC + AZT + IDV/r | 1 | 3TC + ABC + EFV | 3 | ||||
| 3TC + AZT + SQV/r | 1 | 3TC + d4T + EFV | 1 | ||||
| 3TC + AZT + ATV/r | 2 | 3TC + ABC + NVP | 1 | ||||
| 3TC + ABC + ATV/r | 1 | TDF + FTC + NVP | 1 | ||||
| 3TC + ddI + LPV/r | 2 | ||||||
La diferencia de adherencia entre el tratamiento previo y posterior fue del 0,6% (IC 95%: -1,66 a 2,86%); dicha diferencia no fue estadísticamente significativa (p=0,503). La adherencia fue del 93,87% (IC 95%: 92,29 a 95,45%) en el TARV previo y del 93,27% (IC 95%: 91,68 a 94,87%) en el posterior. El porcentaje de malos adherentes tampoco mejora al cambiar el tratamiento; de hecho, se encontraron 45 pacientes (35,43%) con adherencia <95% en el tratamiento previo y 52 (40,94%) en el tratamiento posterior al cambio, siendo una diferencia estadísticamente significativa (p<0,001).
Tampoco se encontraron diferencias significativas en la adherencia en los pacientes cuyo TARV previo no era una combinación de efavirenz, emtricitabina y tenofovir (94,14% en el TARV previo y 93,85% en el posterior, p=0,816).
El valor medio de carga viral fue de 52,59copias/ml (IC 95%: 48,82 a 56,37copias/ml) antes y 82,55copias/ml (IC 95%: 38,74a 126,35copias/ml) después del cambio (p=0,160). De todos los pacientes estudiados, 5 presentaron carga viral detectable (superior a 50copias/ml) antes del cambio de tratamiento y 9 a los 6 meses de este.
Los recuentos de linfocitos CD4 fueron de 584,84células/mm3 (IC 95%: 534,12a 635,55células/mm3) antes del cambio de tratamiento y 614,59células/mm3 (IC 95%: 563,23 a 665,96células/mm3) 6 meses después del mismo, no siendo estas diferencias estadísticamente significativas (p=0,415).
Análisis económicoEl coste medio mensual fue de 637,31€ para el tratamiento previo y de 653,96€ para el posterior. Esto supone un aumento de 199,80 € por paciente y año, lo que supone para el hospital un incremento de 25.374,60€ anuales.
DiscusiónNo se encuentran diferencias en la adherencia al tratamiento ni en los parámetros utilizados para evaluar la efectividad del mismo (carga viral y recuento de linfocitos CD4). En más del 74% de los casos el TARV previo estaba constituido por dos presentaciones, también en toma única diaria y con los mismos principios activos que el TARV posterior. El hecho de no cambiar la composición química del TARV implica que los problemas relacionados con la medicación en cuanto a efectos adversos e interacciones con otros fármacos permanezcan prácticamente inalterados tras el cambio de tratamiento. Esto, sumado a que el número de tomas sigue siendo el mismo en este 74% de los pacientes estudiados, puede explicar en cierto modo los resultados obtenidos.
Cabe señalar que a pesar de no haberse encontrado diferencias en la adherencia media, el porcentaje de pacientes con adherencia subóptima (inferior al 95%) se incrementó con el cambio de tratamiento pasando del 35,43 al 40,94%, aunque este hecho no se tradujo en pérdida de efectividad. Una posible explicación puede ser que los pacientes pasen a tener una percepción de menor gravedad acerca de su enfermedad por haberse reducido el tratamiento a un solo comprimido, sin olvidar la influencia del tiempo desde el inicio del tratamiento en la adherencia al mismo18.
Existen diferentes estudios que demuestran que la adherencia al TARV aumenta al reducir el número de tomas19–21. Sin embargo, los datos relativos al efecto de reducir el número de comprimidos manteniendo el de tomas son muy limitados.
Hodder et al.22 realizaron un estudio analizando los resultados comunicados por los pacientes a los que se les cambió un régimen con un inhibidor de la proteasa (IP) o con un inhibidor de la transcriptasa inversa no análogo de nucleósido (NN) a EETu. La encuesta de preferencia de medicación reveló que el 91% prefirió el régimen de EETu. Tras 48 semanas de tratamiento, el 97% de los pacientes del grupo de EETu comunicó que su régimen era muy fácil de seguir, en comparación con el 81% de los pacientes que continuaron con su régimen (p<0,0001). Por el contrario, no se observaron diferencias estadísticamente significativas en el cumplimiento del tratamiento entre los dos grupos.
El estudio realizado por Bangsberg et al.23 obtuvo diferencias estadísticamente significativas en las cifras de adherencia al tratamiento al cambiar al régimen de EETu. Independientemente del fármaco asociado a los análogos de nucleósido (inhibidor de la proteasa o inhibidor de la transcriptasa inversa no nucleosídico –ITNN–), en más del 50% de los pacientes el TARV previo era un régimen de administración en dos tomas diarias, mientras que en nuestro caso, el TARV previo del 77% de los pacientes era en una sola toma diaria. Si tenemos en cuenta los pacientes con TARV previo basado en ITNN, la proporción de pacientes con adherencia superior al 90% no mejoró significativamente al cambiar el TARV a EETu.
Airoldi et al.24 también encontraron incrementos significativos en las cifras de adherencia al cambiar el TARV a EETu. En este caso, el método empleado para medir la adherencia fue diferente: utilizaron información aportada por el paciente a través de 4 preguntas independientes empleando una escala visual analógica para recoger los datos.
Dejesus et al.3 no encontraron diferencias en la adherencia con el cambio de TARV a EETu, señalando como posible causa la elevada cifra de adherencia al TARV previo de sus pacientes (superior al 96%) al igual que ocurría en el trabajo de Hodder et al en el que tampoco se encontraron diferencias significativas.
Existen diversos métodos para cuantificar la adherencia al TARV, siendo los más utilizados el recuento de medicación sobrante, los registros de dispensación de farmacia y los cuestionarios sobre adherencia al tratamiento. Debido a las limitaciones que presentan estos métodos, se recomienda combinar varios de ellos para obtener una información más exacta25,26. Nuestro trabajo presenta la limitación de haber utilizado únicamente los registros de dispensación de farmacia, esto afectaría tanto al tratamiento previo como al posterior, por lo que se puede suponer que la diferencia de adherencia entre ambos tratamientos permanecería inalterada.
Se eligió como punto de corte de mala adherencia aquella inferior al 95%. A pesar de que los tratamientos basados en NN permiten menor adherencia para mantener la supresión viral, Apisarnthanarak y Mundi17 demostraron que con adherencias entre el 75 y el 94% disminuye la proporción de pacientes con carga viral indetectable, siendo estas diferencias estadísticamente significativas (p<0,05). En nuestro caso la adherencia al TARV no solo no mejoró, sino que el porcentaje de malos adherentes se incrementó en un 15% al cambiar el tratamiento.
La situación actual en materia de sanidad hace imprescindible la selección de tratamientos que, además de ser efectivos, constituyan la mejor alternativa en términos de coste-efectividad. En este caso, se obtuvo un aumento de coste de 199,80€ por paciente y año y 25.374,60€ por año sin que ello se tradujera en una mejoría en el control de la enfermedad.
En el análisis económico solo hemos tenido en cuenta el coste farmacológico. Como las diferencias encontradas tanto a nivel de adherencia como de control virológico e inmunológico no han sido estadísticamente significativas, es de suponer que el uso de recursos y costes indirectos derivados del empeoramiento de la enfermedad no afectarían a los resultados encontrados.
En cuanto a las posibles implicaciones que puedan tener los resultados expuestos en la práctica clínica diaria, la selección de EETu como terapia antirretroviral deberá basarse en criterios diferentes a los de mejora de la efectividad o adherencia, ya que ha quedado demostrado que estos supuestos no tendrán lugar al cambiar el tratamiento a EETu.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.