la insuficiencia cardiaca es un síndrome cada vez más frecuente, con una prevalencia en ascenso, que asocia importantes costes, fundamentalmente relacionados con la hospitalización. De hecho, la insuficiencia cardiaca es el diagnóstico más frecuente en las altas hospitalarias en España.
Objetivoanalizar el impacto económico de nuevos tratamientos para la insuficiencia cardiaca con fracción de eyección del ventrículo izquierdo reducida, como sacubitrilo/valsartán, instaurado tanto al alta como desde el ingreso hospitalario.
Material y métodosel presente estudio de evaluación económica se realizó mediante la elaboración de un modelo de Markov. Se comparó el tratamiento con sacubitrilo/valsartán desde el ingreso o tras el alta hospitalaria, siendo el comparador el enalapril. Se analizaron los costes totales, años de vida ganados, años de vida ajustados por calidad y ratio de coste-efectividad incremental y ratio de coste-utilidad incremental. Los datos se obtienen de los estudios PARADIGM-HF y PIONEER-HF.
Resultadoslos resultados de los casos base de las 3 comparaciones realizadas mostraron que sacubitrilo/valsartán produjo beneficios en años de vida ganados y años de vida ajustados a calidad respecto a enalapril, mostrando una ratio de coste-efectividad incremental por debajo de los 20.000 €/AVAC y que dicha ratio era mejor en los escenarios de inicio de sacubitrilo/valsartán en el ámbito hospitalario una vez resuelta la descompensación.
Conclusióneste estudio muestra que el inicio de sacubitrilo/valsartán desde el ingreso hospitalario por insuficiencia cardiaca es coste-efectivo desde el punto de vista del Servicio Nacional de Salud en España.
Heart failure is an increasingly common syndrome with a rising prevalence, which associates significant costs, mainly related to hospitalization. In fact, heart failure is the most frequent diagnosis in hospital discharges in Spain.
ObjectiveTo analyze the economic impact of new treatments for heart failure with reduced ejection fraction such as sacubitril/valsartan in out-patient and in-patient setting.
Material and methodsThe present economic evaluation study was carried out by developing a Markov model. Treatment with sacubitril/valsartan from admission or after hospital discharge was compared, with enalapril being the comparator. Total costs, years of life gained, quality-adjusted life years, and incremental cost-effectiveness ratio and incremental cost-utility ratio were analyzed. Data were obtained from the PARADIGM-HF and PIONEER-HF studies.
ResultsThe results of the base cases of the three comparisons made showed that sacubitril/valsartan produced benefits in years of life gained and quality-adjusted life years compared to enalapril showing incremental cost-utility ratio below €20,000/QALY and that this ratio was better in scenarios starting sacubitril/valsartan in the hospital setting once decompensation was resolved.
ConclusionThis study shows that starting sacubitril/valsartan from hospital admission for heart failure is cost-effective from the perspective of the National Health Service in Spain.
La insuficiencia cardiaca (IC) es un síndrome de elevada prevalencia que afecta de forma significativa la morbimortalidad y la calidad de vida de los pacientes que la padecen.
Si bien, la incidencia de la IC se ha estabilizado, la prevalencia continúa aumentando, debido fundamentalmente al envejecimiento de la población y a la aparición de tratamientos que mejoran la supervivencia de los pacientes. De esta forma se estima que en el mundo hay unos 56 millones de pacientes con IC (prevalencia entre 1 y 3%)1. Mientras que en España esta se sitúa en el 1,89%2 y se incrementa con la edad, subiendo al 8% entre los 65 y 74 años, y alcanzando el 16,1% en personas de 75 años o más3.
Debido a su alta prevalencia e impacto sobre la supervivencia y la calidad de vida de los pacientes, la insuficiencia cardiaca se considera un problema de salud pública. De esta forma, el coste medio anual de seguimiento por paciente se sitúa sobre los 3.000 €/año, siendo las hospitalizaciones el principal componente de este coste4.
Sacubitrilo/valsartán (Sac/Val), una combinación molecular de antagonista de angiotensina II (ARA II) e inhibidor de la neprilisina (ARNI), está indicado para el tratamiento de la insuficiencia cardiaca con fracción de eyección reducida (ICFEr). En su desarrollo, el ensayo PARADIGM-HF comparó este con enalapril, un inhibidor de la enzima convertidora de la angiotensina (IECA), en el ámbito ambulatorio. El estudio PIONEER-HF realizó esta comparación, en el ámbito hospitalario, en pacientes con ICFEr estabilizados tras una descompensación aguda. Ambos estudios mostraron la superioridad de Sac/Val, tanto en la reducción de mortalidad como en la disminución de ingresos hospitalarios y otros parámetros susceptibles de producir un mayor consumo de recursos. Sin embargo, dado que Sac/Val es un fármaco innovador cuyo coste es superior al de enalapril (especialidad farmacéutica genérica) se hace necesario determinar la ratio de coste-utilidad incremental (RCUI) del empleo de Sac/Val en dichos ámbitos, como elemento de ayuda en la toma de decisiones de prescripción de dicho fármaco.
El objetivo del presente trabajo fue evaluar el coste-efectividad y coste-utilidad, en ambos ámbitos, ambulatorio y hospitalario, del tratamiento con Sac/Val en pacientes con ICFEr, desde la perspectiva del sistema sanitario español, para determinar la alternativa y el ámbito con mayor probabilidad de mostrarse coste-efectiva como soporte a una toma de decisiones informadas en la selección del tratamiento más adecuado.
MetodologíaPreguntas PICOPara la realización del siguiente estudio se realizaron 3 preguntas PICO correspondientes a la combinación de intervención (tratamiento con Sac/Val) y del ámbito en el que esta se inicia (inicio durante el ingreso hospitalario e inicio al alta). A continuación, se describen las 3 preguntas:
- •
PICO 1
- ◦
Población: pacientes adultos con ICFEr que ingresan en hospital por descompensación aguda de la enfermedad.
- ◦
Intervención: tratamiento con enalapril (hasta 10 mg 2 veces al día) durante la estancia hospitalaria (una vez resuelta la descompensación) e iniciar el tratamiento de Sac/Val (hasta 97 mg/103 mg 2 veces al día) en el ámbito ambulatorio tras el alta del paciente.
- ◦
Comparador: tratamiento con enalapril (hasta 10 mg 2 veces al día) desde su ingreso en el hospital (una vez resuelta la descompensación).
- ◦
Resultados (Outcomes): costes totales, años de vida ganados (AVG), años de vida ajustados por calidad (AVAC) y ratio de coste-efectividad incremental (RCEI) y ratio de coste-utilidad incremental (RCUI).
- ◦
- •
PICO 2
- ◦
Población: pacientes adultos con ICFEr que ingresan en hospital por descompensación aguda de la enfermedad.
- ◦
Intervención: tratamiento con Sac/Val (hasta 97 mg/103 mg 2 veces al día) durante la estancia hospitalaria (una vez resuelta la descompensación), y continuar este en el ámbito ambulatorio.
- ◦
Comparador: tratamiento con enalapril (hasta 10 mg 2 veces al día) desde su ingreso en el hospital (una vez resuelta la descompensación).
- ◦
Resultados (Outcomes): costes totales, AVG, AVAC y RCEI y RCUI.
- ◦
- •
PICO 3
- ◦
Población: pacientes adultos con ICFEr que ingresan en hospital por descompensación aguda de la enfermedad.
- ◦
Intervención: tratamiento con Sac/Val (hasta 97 mg/103 mg 2 veces al día) durante la estancia hospitalaria (una vez resuelta la descompensación) y continuar este en el ámbito ambulatorio.
- ◦
Comparador: tratamiento con enalapril (hasta 10 mg 2 veces al día) durante la estancia hospitalaria (una vez resuelta la descompensación) e iniciar el tratamiento de Sac/Val (hasta 97 mg/103 mg 2 veces al día) en el ámbito ambulatorio tras el alta del paciente.
- ◦
Resultados (Outcomes): costes totales, AVG, AVAC, RCEI y RCUI.
- ◦
El presente estudio de evaluación económica se realizó mediante la elaboración de un modelo de Markov, basado en la estructura previamente publicada por De Gaziano et al. para la evaluación económica en Estados Unidos, publicado en 20165 y actualizado en 20206. El diseño de este modelo permite simular la evolución de los pacientes tratados con las alternativas evaluadas desde el ingreso hospitalario, en el que reciben el diagnóstico de ICFEr, hasta su fallecimiento. El modelo fue desarrollado utilizando Microsoft® Excel 365 y Visual Basic para aplicaciones.
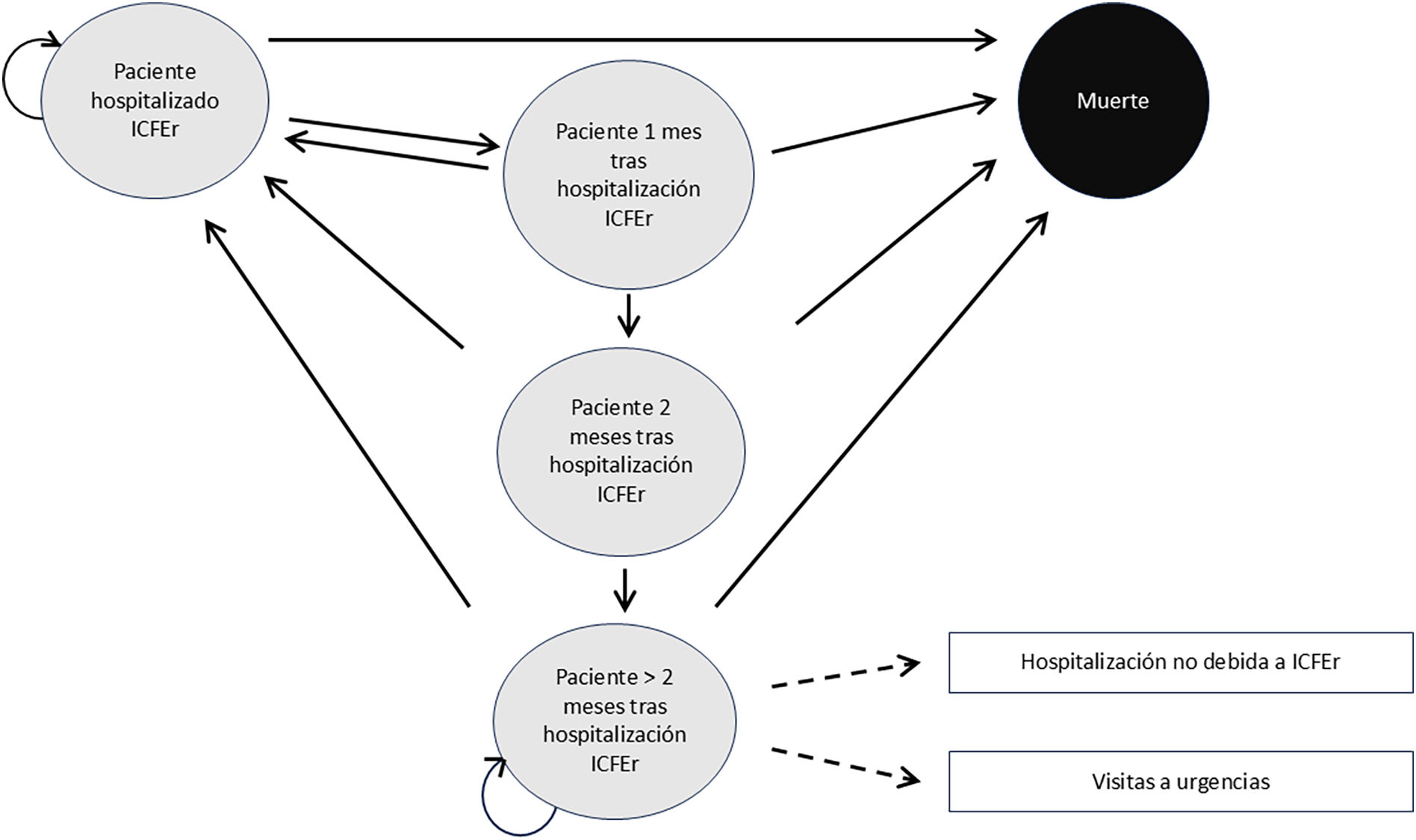
Como se puede ver en la figura 1, se trata de un modelo de Markov de 5 estados: paciente hospitalizado por IC (después de la estabilización tras una descompensación aguda por insuficiencia cardiaca); paciente un mes después de la hospitalización; paciente 2 meses después de la hospitalización; paciente con más de 2 meses después de la hospitalización por IC; y muerte (estado absorbente). Los pacientes transitan de un estado a otro en ciclos de un mes, con base en probabilidades de transición que están determinadas por la probabilidad de mortalidad por cualquier causa, hospitalización por IC y hospitalización por causas distintas de la IC.
De esta forma, los pacientes inician el modelo en el estado hospitalizado porIC y, al cabo de un mes pueden seguir ingresados (paciente hospitalizado IC), ser dados de alta (un mes tras la hospitalización por IC) o fallecer (muerte). Los pacientes, tras un mes de alta, pueden volver a ser ingresados (paciente hospitalizado por IC), seguir de alta (2 meses tras hospitalización por IC) o fallecer (muerte). El paciente 2 meses tras el alta puede volver a ser ingresado (paciente hospitalizado por IC), seguir de alta (>2 meses tras hospitalización IC) o fallecer (muerte). El paciente que lleva más de 2 meses de alta puede continuar de alta (en el mismo estado), volver a ser ingresado (paciente hospitalizado por IC), o fallecer (muerte). Por último, el estado muerte es un estado absorbente, es decir que todo el paciente que llega aquí deja de transicionar por la cadena de Markov.
Horizonte temporal, perspectiva y descuentoSe ha considerado un horizonte temporal de toda la vida del paciente (dado que los pacientes con ICFEr son pacientes mayores, se ha considerado que este horizonte temporal es equiparable a 30 años). La perspectiva utilizada ha sido la del sistema nacional de salud español (costes directos sanitarios). Siguiendo las recomendaciones de las guías españolas, en el caso base se ha aplicado un descuento del 3% a costes y efectos.
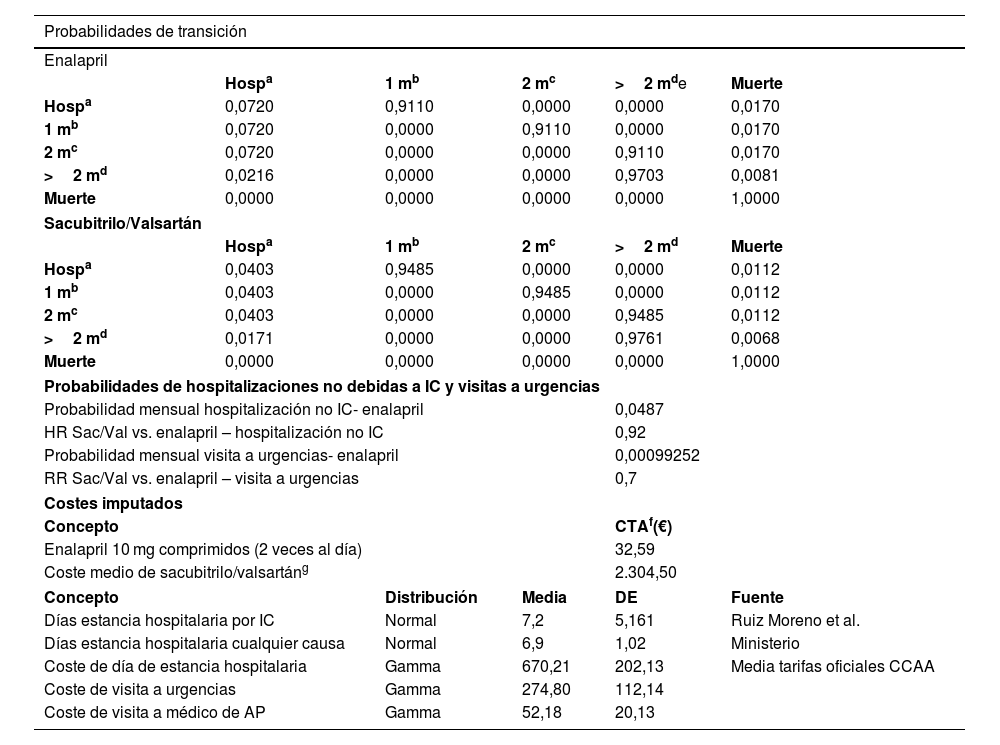
Probabilidades de transiciónLas probabilidades de transición para enalapril se basan en datos de Gaziano et al. 2020, que se derivaron de los estudios PIONEER-HF (para transiciones desde estados de hospitalización y hasta 2 meses después de la hospitalización) y PARADIGM-HF (para transiciones más allá de los 2 meses después de la hospitalización). Las probabilidades de transición para los brazos de Sac/Val se basan en los HR de los estudios PIONEER-HF (durante los primeros 2 meses después de la hospitalización) y PARADIGM-HF (más allá de los 2 meses después de la hospitalización). Las probabilidades de transición entre los distintos estados se muestran en la tabla 1.
Inputs. Parámetros del modelo
| Probabilidades de transición | |||||
|---|---|---|---|---|---|
| Enalapril | |||||
| Hospa | 1 mb | 2 mc | >2 mde | Muerte | |
| Hospa | 0,0720 | 0,9110 | 0,0000 | 0,0000 | 0,0170 |
| 1 mb | 0,0720 | 0,0000 | 0,9110 | 0,0000 | 0,0170 |
| 2 mc | 0,0720 | 0,0000 | 0,0000 | 0,9110 | 0,0170 |
| >2 md | 0,0216 | 0,0000 | 0,0000 | 0,9703 | 0,0081 |
| Muerte | 0,0000 | 0,0000 | 0,0000 | 0,0000 | 1,0000 |
| Sacubitrilo/Valsartán | |||||
| Hospa | 1 mb | 2 mc | >2 md | Muerte | |
| Hospa | 0,0403 | 0,9485 | 0,0000 | 0,0000 | 0,0112 |
| 1 mb | 0,0403 | 0,0000 | 0,9485 | 0,0000 | 0,0112 |
| 2 mc | 0,0403 | 0,0000 | 0,0000 | 0,9485 | 0,0112 |
| >2 md | 0,0171 | 0,0000 | 0,0000 | 0,9761 | 0,0068 |
| Muerte | 0,0000 | 0,0000 | 0,0000 | 0,0000 | 1,0000 |
| Probabilidades de hospitalizaciones no debidas a IC y visitas a urgencias | |||||
| Probabilidad mensual hospitalización no IC- enalapril | 0,0487 | ||||
| HR Sac/Val vs. enalapril – hospitalización no IC | 0,92 | ||||
| Probabilidad mensual visita a urgencias- enalapril | 0,00099252 | ||||
| RR Sac/Val vs. enalapril – visita a urgencias | 0,7 | ||||
| Costes imputados | |||||
| Concepto | CTAf(€) | ||||
| Enalapril 10 mg comprimidos (2 veces al día) | 32,59 | ||||
| Coste medio de sacubitrilo/valsartáng | 2.304,50 | ||||
| Concepto | Distribución | Media | DE | Fuente | |
| Días estancia hospitalaria por IC | Normal | 7,2 | 5,161 | Ruiz Moreno et al. | |
| Días estancia hospitalaria cualquier causa | Normal | 6,9 | 1,02 | Ministerio | |
| Coste de día de estancia hospitalaria | Gamma | 670,21 | 202,13 | Media tarifas oficiales CCAA | |
| Coste de visita a urgencias | Gamma | 274,80 | 112,14 | ||
| Coste de visita a médico de AP | Gamma | 52,18 | 20,13 | ||
AP: atención primaria; CCAA: comunidades autónomas; CTA: coste medio de tratamiento anual; Hops: hospitalización; HR: hazard ratios; IC: insuficiencia cardiaca.
Se asumió que las hospitalizaciones no debidas a IC y las visitas a urgencias se producen solo pasados los 2 meses tras el alta y que no afectan a la calidad de vida del paciente. Las tasas de hospitalizaciones no relacionadas con IC y las visitas a urgencias proceden del estudio del estudio PARADIGM-HF. A partir de estos datos se ha obtenido su probabilidad mensual tal y como se muestra en la tabla 1.
Consumo de recursos y costesPara la estimación de los costes de tratamiento farmacológico se obtuvieron los precios en PVP + IVA (disponibles en: https://www.sanidad.gob.es/profesionales/nomenclator.do consulta: 30/05/2023), estimándose el coste medio de tratamiento anual (CTA) de Sac/Val a partir de los datos del estudio de utilización de Cataluña7.
Los costes del resto de recursos consumidos se calcularon aplicando el coste unitario del recurso por las unidades de este consumidas. Así, los ingresos hospitalarios se han estimado a partir de las bases de datos del Ministerio de Sanidad y Consumo y de la literatura. Los costes unitarios de los recursos se han obtenido de la media de las tarifas oficiales de las CCAA. Respecto al seguimiento, se imputó una visita al médico de atención primaria tras el alta hospitalaria (imputada en el estado de salud al mes del alta) y 2 visitas anuales en el paciente estable (imputadas proporcionalmente en el estado de salud de más de 2 meses tras el alta). Todos estos costes se muestran en la tabla 1.
Estimación de las utilidadesPara la estimación de las utilidades dependientes de edad y tiempo de la alternativa de enalapril, se utilizó el modelo mixto generado a partir de las puntuaciones del EQ-5D-3L obtenidas en el estudio PARADIGM-HF que fueron publicadas en Gaziano et al.5. Del mismo modelo se obtuvieron los decrementos de utilidad asociados a la hospitalización de los pacientes y el incremento que se produce cuando el paciente está en tratamiento con Sac/Val.
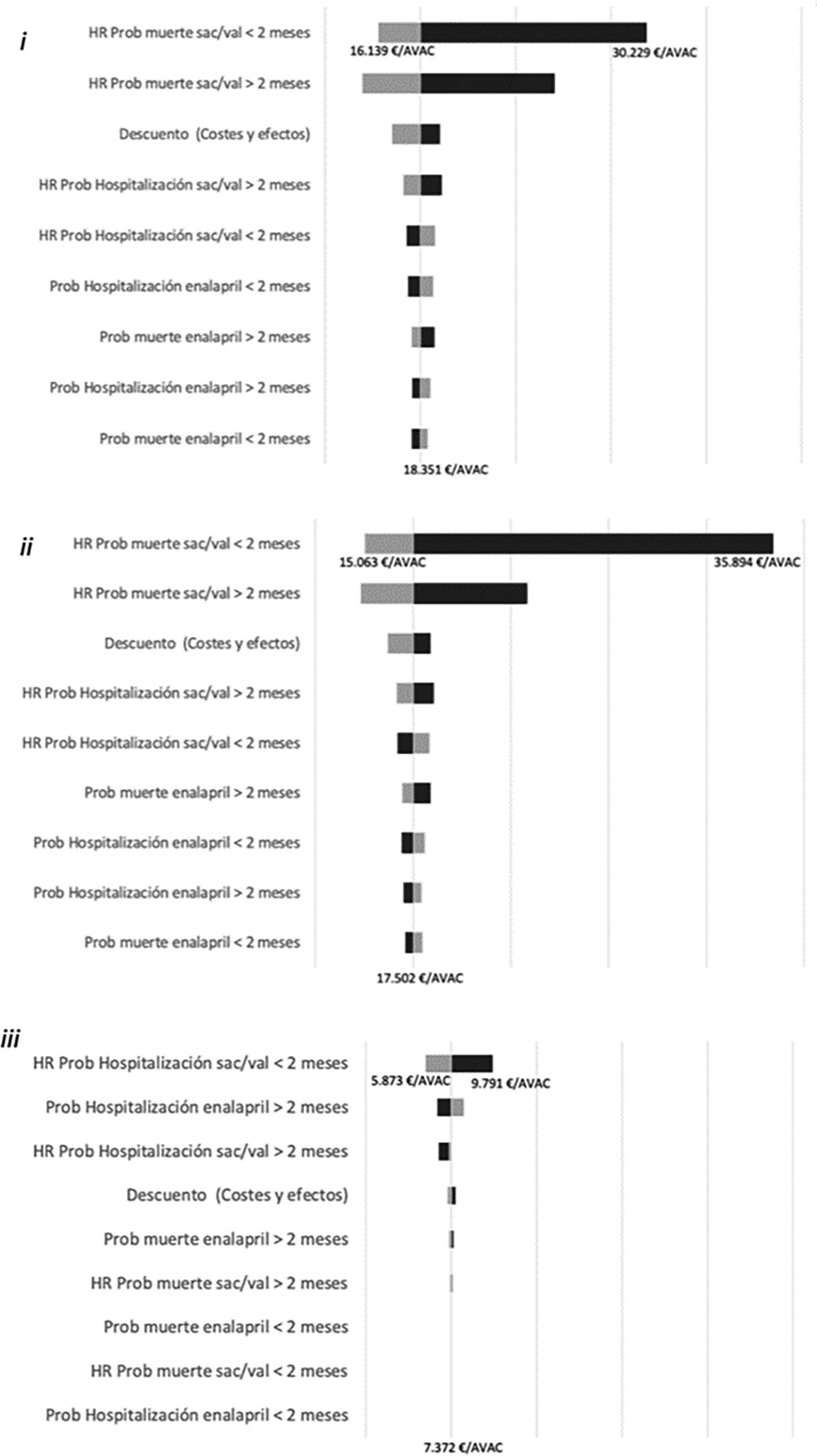
Análisis de sensibilidadSe realizaron análisis de tornado de las 3 comparaciones (preguntas PICO) mediante análisis de sensibilidad univariante que aplicó valores mínimo y máximo a los siguientes parámetros:
- •
Probabilidad de hospitalización de enalapril:
- ◦
en los 2 primeros meses tras el ingreso
- ◦
transcurridos más de 2 meses tras el ingreso
- ◦
- •
HR de la probabilidad de hospitalización de Sac/Val frente a enalapril:
- ◦
en los 2 primeros meses tras el ingreso
- ◦
transcurridos más de 2 meses tras el ingreso
- ◦
- •
Probabilidad de muerte en tratamiento con enalapril:
- ◦
en los 2 primeros meses tras el ingreso
- ◦
transcurridos más de 2 meses tras el ingreso
- ◦
- •
HR de la probabilidad de muerte con Sac/Val frente a enalapril:
- ◦
en los 2 primeros meses tras el ingreso
- ◦
transcurridos más de 2 meses tras el ingreso
- ◦
- •
Descuento (a costes y efectos)
Adicionalmente se realizó un análisis de sensibilidad probabilístico para cada una de las 3 comparaciones (preguntas PICO). En estos, se realizaron 1.000 simulaciones, obteniendo al azar los parámetros del modelo a partir de sus correspondientes distribuciones de probabilidad.
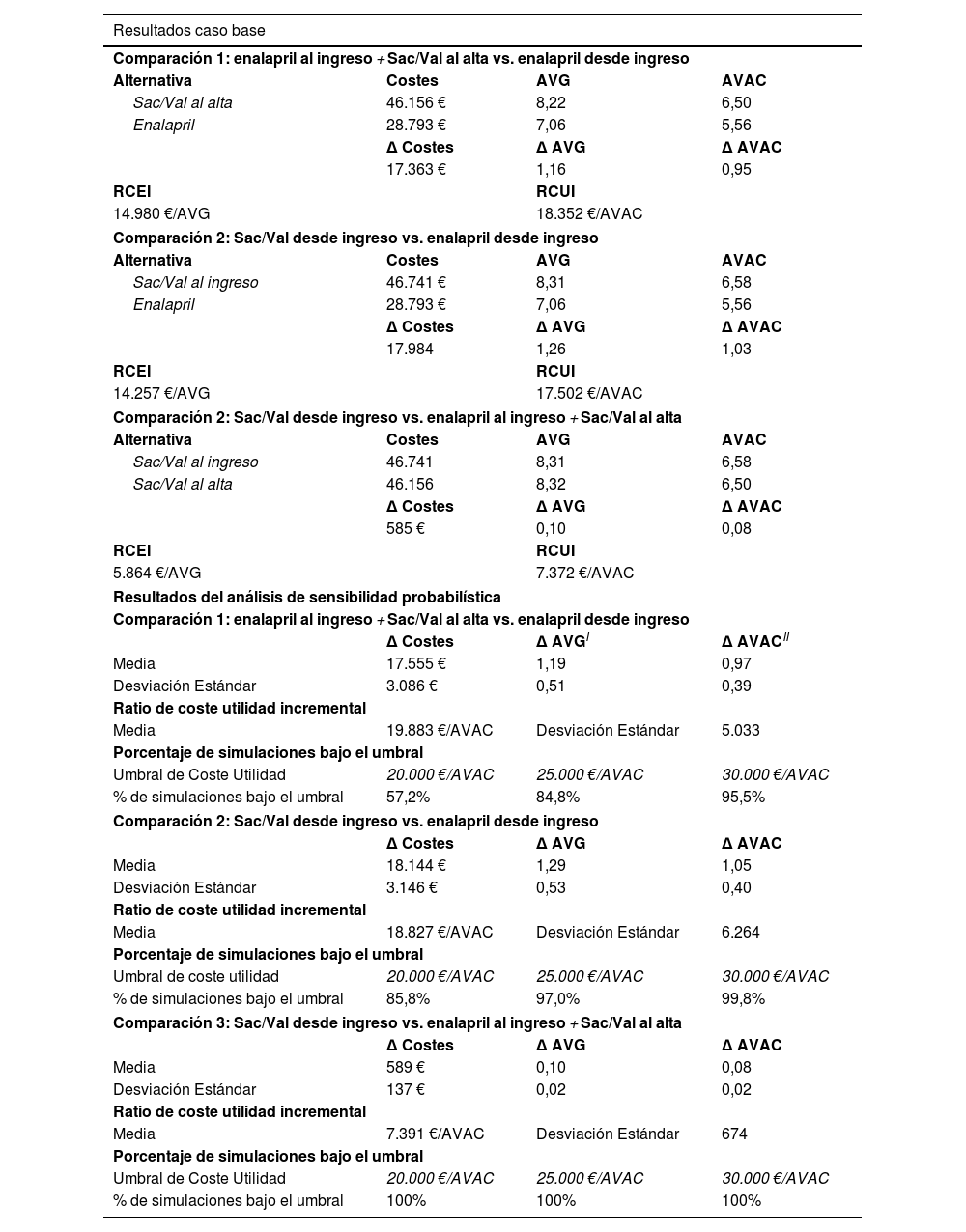
ResultadosLos resultados de los casos base de las 3 comparaciones presentados en la tabla 2 mostraron que Sac/Val produjo beneficios en AVG y AVAC respecto a enalapril, mostrando RCUI por debajo de los 20.000 €/AVAC y que dicha ratio era mejor en los escenarios de inicio de Sac/Val en el ámbito hospitalario una vez resuelta la descompensación.
Resultados de las 3 comparaciones
| Resultados caso base | |||
|---|---|---|---|
| Comparación 1: enalapril al ingreso + Sac/Val al alta vs. enalapril desde ingreso | |||
| Alternativa | Costes | AVG | AVAC |
| Sac/Val al alta | 46.156 € | 8,22 | 6,50 |
| Enalapril | 28.793 € | 7,06 | 5,56 |
| Δ Costes | Δ AVG | Δ AVAC | |
| 17.363 € | 1,16 | 0,95 | |
| RCEI | RCUI | ||
| 14.980 €/AVG | 18.352 €/AVAC | ||
| Comparación 2: Sac/Val desde ingreso vs. enalapril desde ingreso | |||
| Alternativa | Costes | AVG | AVAC |
| Sac/Val al ingreso | 46.741 € | 8,31 | 6,58 |
| Enalapril | 28.793 € | 7,06 | 5,56 |
| Δ Costes | Δ AVG | Δ AVAC | |
| 17.984 | 1,26 | 1,03 | |
| RCEI | RCUI | ||
| 14.257 €/AVG | 17.502 €/AVAC | ||
| Comparación 2: Sac/Val desde ingreso vs. enalapril al ingreso + Sac/Val al alta | |||
| Alternativa | Costes | AVG | AVAC |
| Sac/Val al ingreso | 46.741 | 8,31 | 6,58 |
| Sac/Val al alta | 46.156 | 8,32 | 6,50 |
| Δ Costes | Δ AVG | Δ AVAC | |
| 585 € | 0,10 | 0,08 | |
| RCEI | RCUI | ||
| 5.864 €/AVG | 7.372 €/AVAC | ||
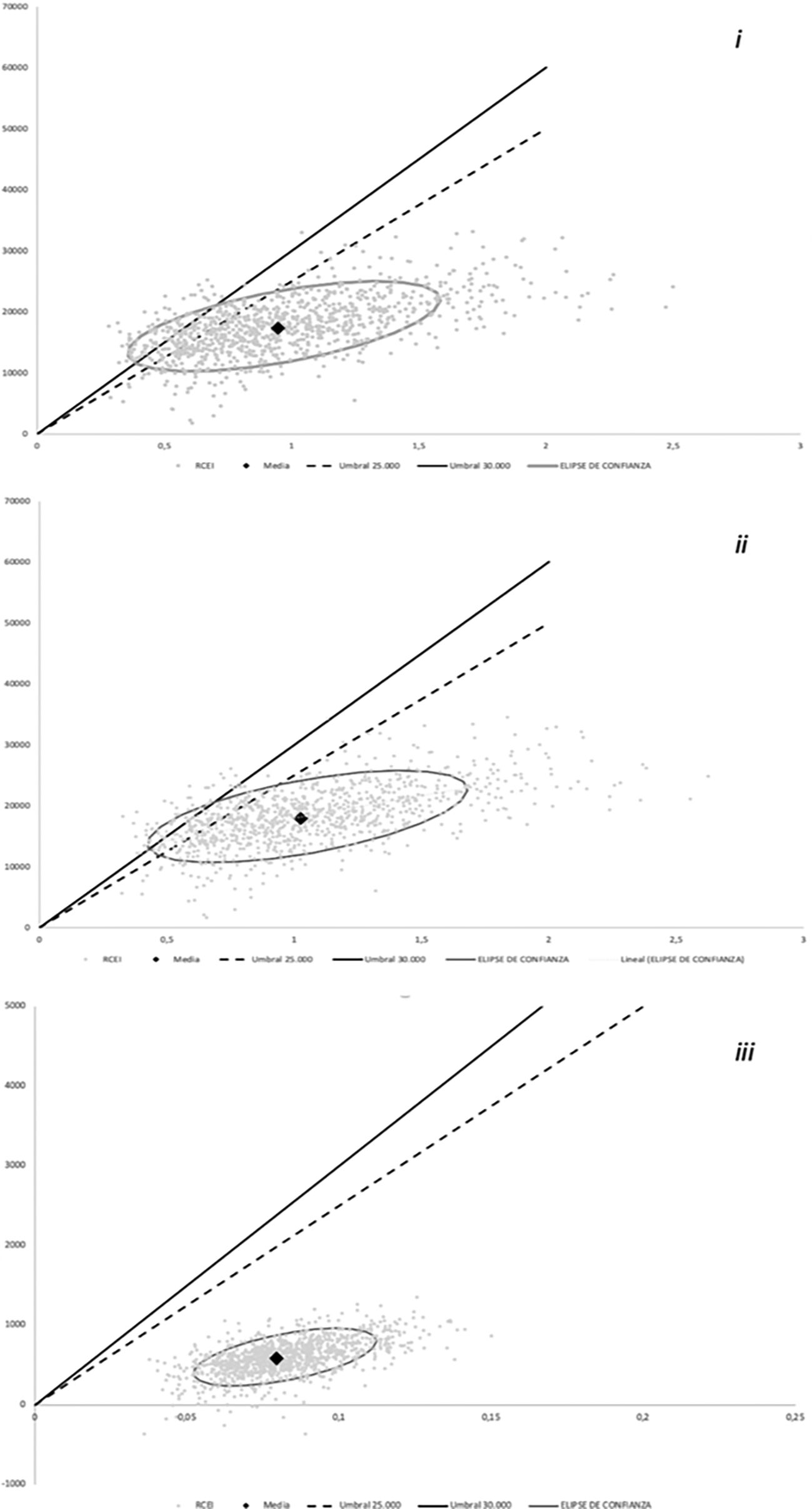
| Resultados del análisis de sensibilidad probabilística | |||
| Comparación 1: enalapril al ingreso + Sac/Val al alta vs. enalapril desde ingreso | |||
| Δ Costes | Δ AVGI | Δ AVACII | |
| Media | 17.555 € | 1,19 | 0,97 |
| Desviación Estándar | 3.086 € | 0,51 | 0,39 |
| Ratio de coste utilidad incremental | |||
| Media | 19.883 €/AVAC | Desviación Estándar | 5.033 |
| Porcentaje de simulaciones bajo el umbral | |||
| Umbral de Coste Utilidad | 20.000 €/AVAC | 25.000 €/AVAC | 30.000 €/AVAC |
| % de simulaciones bajo el umbral | 57,2% | 84,8% | 95,5% |
| Comparación 2: Sac/Val desde ingreso vs. enalapril desde ingreso | |||
| Δ Costes | Δ AVG | Δ AVAC | |
| Media | 18.144 € | 1,29 | 1,05 |
| Desviación Estándar | 3.146 € | 0,53 | 0,40 |
| Ratio de coste utilidad incremental | |||
| Media | 18.827 €/AVAC | Desviación Estándar | 6.264 |
| Porcentaje de simulaciones bajo el umbral | |||
| Umbral de coste utilidad | 20.000 €/AVAC | 25.000 €/AVAC | 30.000 €/AVAC |
| % de simulaciones bajo el umbral | 85,8% | 97,0% | 99,8% |
| Comparación 3: Sac/Val desde ingreso vs. enalapril al ingreso + Sac/Val al alta | |||
| Δ Costes | Δ AVG | Δ AVAC | |
| Media | 589 € | 0,10 | 0,08 |
| Desviación Estándar | 137 € | 0,02 | 0,02 |
| Ratio de coste utilidad incremental | |||
| Media | 7.391 €/AVAC | Desviación Estándar | 674 |
| Porcentaje de simulaciones bajo el umbral | |||
| Umbral de Coste Utilidad | 20.000 €/AVAC | 25.000 €/AVAC | 30.000 €/AVAC |
| % de simulaciones bajo el umbral | 100% | 100% | 100% |
AVG: Años de vida canados; AVAC: años de vida ajustados por calidad; RCEI: ratio de coste efectividad incremental; RCUI: ratio de coste utilidad incremental.
Con relación a los análisis de sensibilidad univariantes, los tornados de la figura 2 muestran que el parámetro que más afecta al modelo es la HR de la probabilidad de muerte en el brazo de Sac/Val cuando han transcurrido menos de 2 meses desde el ingreso por descompensación.
Los resultados del caso base se ven reforzados con los de los análisis de sensibilidad probabilístico mostrados en la tabla 2 y la figura 3.
DiscusiónLos resultados del presente estudio muestran que las alternativas de tratamiento con Sac/Val son coste-efectivas cuando se comparan al tratamiento con IECA, siendo más eficiente cuando el inicio de tratamiento con Sac/Val se produce en el hospital una vez estabilizado el paciente en lugar de esperar a que el paciente inicie el tratamiento de forma ambulatoria tras el alta hospitalaria. Estos hallazgos se han mostrado tanto en los distintos análisis determinísticos como en los probabilísticos.
Cuando se revisaron los resultados de los análisis probabilísticos para determinar en qué escenarios Sac/Val se situaba por encima del umbral de eficiencia (considerado como 25.000 €/AVAC) pudo observarse que, al igual que en los análisis de sensibilidad probabilísticos, las variables que afectaban a que se produjera esto eran las relacionadas con la mortalidad en las comparaciones de Sac/Val frente a enalapril y las relacionadas con la hospitalización en las comparaciones entre iniciar ARNI en el ingreso o tras al alta. En el caso de las comparaciones frente a enalapril, este hallazgo era lo esperable, ya que el valor de HR =1 es aquel que iguala efectos entre los fármacos comparados de forma que lo más eficiente pasa a ser el más barato. Lo mismo ocurre en el caso de las comparaciones entre distintos inicios de Sac/Val en donde, al estar igualada la mortalidad en ambos brazos son los ingresos hospitalarios los que marcan la diferencia ya que un inicio temprano de ARNI disminuye el número de estos. Este hallazgo coincide con los obtenidos en la revisión sistemática de Proudfoot et al.8.
En cuanto a esta eficiencia (coste/utilidad), los resultados obtenidos están en concordancia con la revisión de Proudfoot8, siendo estos similares tanto a los de modelos de Gaziano5,6, a partir de los cuales se han realizado las presentes adaptaciones al entorno español, como a otros modelos publicados en entorno europeo como Suiza9, Alemania10, Países Bajos11 o, más cercanamente a nosotros, Portugal12. Todos estos coinciden con la evaluación realizada por el NICE inglés13. Un resultado semejante a favor de la eficiencia de Sac/Val puede verse también en estudios donde la perspectiva utilizada fue la de la sociedad14, aunque debería valorarse si los resultados de dicho estudio USA son extrapolables a la realidad de España.
Los estudios de coste-efectividad (coste-utilidad) constituyen una herramienta fundamental de información que ayuda en la toma de decisiones sobre financiación. Los resultados del presente estudio muestran la alternativa más eficiente para el sistema (la que más aporta por unidad económica). Estos estudios complementan la información aportada por el impacto presupuestario, que únicamente tiene en cuenta los costes de los tratamientos, sin incluir aquellos derivados de otros aspectos de la atención en salud.
Como todos los análisis de este tipo, los modelos farmacoeconómicos dependen de los datos que los alimentan, los cuales van a ser su principal limitación. En este sentido, los datos relacionados con la eficacia de los fármacos del presente estudio proceden de ensayos clínicos y pueden diferir de la práctica clínica real ya sea por sus criterios de inclusión y exclusión de los mismos o por su duración limitada. Así, la modelización hace que tenga que extrapolarse la eficacia a los pacientes susceptibles de financiación y a un escenario que incluya toda la vida del paciente.
Para disminuir la incertidumbre producida por esta extrapolación se ha realizado un análisis de sensibilidad probabilístico, el cual genera escenarios de distinta eficacia a partir de una distribución de probabilidad. Mostrando los resultados de este análisis que Sac/Val es la alternativa coste-efectiva en la mayoría de los escenarios. Así mismo, es de suponer que la influencia de la extrapolación temporal en este caso es baja, debido a que la ICFEr es una enfermedad que afecta a pacientes mayores con un horizonte de vida relativamente corto.
A su vez, se ha adoptado un enfoque conservador que consiste en no imputar otros ahorros producidos por Sac/Val como son, por ejemplo, aquellos derivados de los desfibriladores automáticos implantables (DAI) evitados, cuyo valor unitario se sitúa por encima de los 20.000 € (media de las tarifas oficiales de las CCAA). En este sentido, un estudio de coste-efectividad italiano mostró que el tratamiento con Sac/Val era la estrategia dominante sobre la implantación de DAI15.
Debe también comentarse que los beneficios derivados del uso de Sac/Val sobre enalapril son, muy posiblemente, consecuencia de que, mientras el IECA actúa únicamente sobre la vía de la angiotensina II, el Sac/Val lo hace implicando, adicionalmente a esta vía, la de la neprilisina. Como el mecanismo patológico de la ICFEr implica 5 vías distintas, añadiendo a las 2 anteriormente descritas, la vía de la norepinefrina, la de la aldosterona y la del cotransportador del sodio y glucosa tipo 2 (SGLT-2), las últimas recomendaciones internacionales abogan por actuar cuanto antes sobre las 5 vías, utilizando una cuádruple terapia con ARNI (que actúa sobre 2 vías). En este sentido, y para transponer a la realidad española el estudio de coste-efectividad sobre este asunto realizado en EE. UU.16, sería interesante la realización de un estudio de coste efectividad del tratamiento de estos pacientes con la cuádruple terapia de 5 vías: ARNI, betabloqueador (BB), antagonista del receptor de aldosterona (ARM) e inhibidor de la SGLT-2; frente al tratamiento recomendado actualmente por los criterios de financiación españoles, que implica un tratamiento gradual comenzado únicamente actuando sobre 3 vías (IECA, BB y ARM). Los ensayos clínicos demuestran una reducción muy precoz de los eventos clínicos en los pacientes tratados con Sac/Val desde el momento del ingreso hospitalario; esto explicaría los resultados favorables en términos de coste-efectividad.
ConclusionesLos resultados de este estudio muestran que, bajo las asunciones utilizadas en el modelo, el tratamiento desde el ingreso hospitalario con Sac/Val de los pacientes con IC con ICFEr podría considerarse coste-efectivo, siendo la opción más eficiente para el SNS español, por delante del tratamiento con este fármaco al alta y del tratamiento con enalapril.
Aportación a la literatura científicaEl presente estudio muestra la eficiencia para el Sistema Nacional de Salud español del uso de sacubitrilo/valsartán (cuanto antes mejor) para el tratamiento de los pacientes con insuficiencia cardiaca con fracción de eyección reducida. A pesar del tiempo que sacubitrilo/valsartán lleva disponible, es el primer estudio publicado bajo la perspectiva del Sistema Nacional de Salud español. Los resultados de este tipo de estudios son útiles para ayudar en proceso de toma de decisiones de financiación de medicamentos.
FinanciaciónLos autores declaran que este estudio fue financiado por Novartis Farmacéutica SA.
Declaración de autoríaAntonio García-Quintana: diseño y concepción del estudio, recopilación y análisis de datos, escritura y revisión del artículo y aprobación del manuscrito para publicación. Javier Parrondo: diseño y concepción del estudio recopilación y análisis de datos, escritura y revisión del artículo y aprobación del manuscrito para publicación. Héctor Alonso Ramos: Análisis de los datos; escritura y revisión del artículo; aprobación del manuscrito para publicación.
Conflicto de interesesLos autores declaran que no tienen conflictos de intereses.
Declaración de contribución de autoría CRediTAntonio García-Quintana: Writing – review & editing, Visualization, Validation, Supervision, Methodology, Formal analysis, Conceptualization. Héctor Alonso Ramos: Writing – review & editing, Visualization, Validation, Methodology, Formal analysis, Conceptualization. Javier Parrondo: Writing – review & editing, Writing – original draft, Visualization, Validation, Supervision, Software, Resources, Project administration, Methodology, Investigation, Funding acquisition, Formal analysis, Data curation, Conceptualization.