el propósito de este estudio es determinar las combinaciones de medicamentos incompatibles y de compatibilidad desconocida más comunes y determinar la compatibilidad de cada par de medicamentos utilizados en los hospitales con base en libros de referencia y revistas.
Métodosse trata de un estudio transversal y prospectivo. Todos los bebés que ingresaron en la unidad de cuidados intensivos neonatales del primero de mayo al 31 de julio de 2021 fueron muestra del estudio. Se excluyeron los pacientes que no recibieron al menos 2 medicamentos coadministrados y que permanecieron menos de 24 horas en la unidad. Solo se consideraron las combinaciones fármaco-fármaco y se excluyeron de este estudio las demás administraciones no farmacológicas (soluciones electrolíticas, nutrición parenteral y hemoderivados). Los datos de compatibilidad se obtuvieron de la literatura y los motores de búsqueda en línea (micromedex NeoFax Essentials 2020, la Guía de administración de medicamentos inyectables de los Hopitales de la UCL [University College London], Departamento de Farmacia, 3ª edición, el Manual Trissel sobre medicamentos inyectables, 15ª edición y revistas publicadas).
Resultadoslas combinaciones de fármacos más prescritas fueron ampicilina-gentamicina (31,72%), amikacina-ampicilina sulbactam (9,05%), amikacina-ampicilina sulbactam-aminofilina (3,08%). La combinación medicamentosa incompatible más común fue ampicilina-gentamicina (31,71%), la mayoría de combinaciones medicamentosas cuya compatibilidad se desconocía fue amikacina-ampicilina sulbactam (9,05%).
Conclusionesla alta prevalencia de fármacos incompatibles y de compatibilidad desconocida identificada, permite que la comprobación de su compatibilidad se pueda realizar a través de un gráfico bidimensional para minimizar la incidencia de incompatibilidades.
The purpose of this study is to determine the most common incompatible and unknown compatibility drug combinations and determine the compatibility of each pair of drugs used in hospitals based on reference books and journals.
MethodsThis is a prospective cross-sectional study. All babies who were admitted to the Neonatal Intensive Care Units from May First to July 31st 2021 were sample of the study. Patients who did not receive at least two drugs coadministrated concurrently and who stayed less than 24 hours were excluded. Only drug-drug combinations were considered and the other non-drug administrations (electrolyte solutions, parenteral nutritions, and blood products) were excluded. Compatibility data were obtained from literature and online search engines (micromedex NeoFax Essentials 2020, UCL Hospitals Injectable Medicines Administration Guide: Pharmacy Department, 3rd Edition, Trissel Handbook on injectable drugs 15th edition, and published journals).
ResultsThe most commonly prescribed drug combinations were ampicillin-gentamicin (31.72%), amikacin-ampicillin sulbactam (9.05%), amikacin-ampicillin sulbactam-aminophylline (3.08%). The most common drug incompatible combination was ampicillin-gentamicin (31.71%), for the most drug combinations whose compatibility unknown were amikacin-ampicillin sulbactam (9.05%).
ConclusionsThe high prevalence of incompatible drugs and unknown compatibility was identified, so checking its compatibility can be carried out through a two-dimensional chart to minimize the incidence of incompatibilities.
Se produce una incompatibilidad farmacológica cuando ocurre una interacción colateral entre distintos medicamentos durante el proceso de preparación o administración de los mismos1. El estado de los pacientes ingresados en las unidades de cuidados intensivos (UCI), requiere la administración de diversas medicaciones intravenosas2. La situación es aún más complicada en los pacientes de las unidades de cuidados intensivos neonatales (UCIN) debido a que estos pacientes presentan restricción de líquidos, una reducida tasa de perfusión y un acceso venoso deficiente3,4. Dicha situación suele aumentar la probabilidad de que el paciente necesite la administración de varias medicaciones simultáneas por vía intravenosa4. En Indonesia, existen algunos estudios relacionados con la compatibilidad de los medicamentos intravenosos en la unidad de cuidados intensivos pediátricos (UCIP)5, pero no existen estudios realizados en la UCIN. Por esta razón, el objetivo de este estudio fue contrastar las combinaciones de fármacos incompatibles más comunes y las compatibilidades desconocidas más habituales, según los datos aportados por los libros y revistas de referencia.
Material y métodosSe realizó un estudio transversal prospectivo para determinar las combinaciones de fármacos administradas por una sola vía mediante perfusión en Y en la UCIN de un hospital terciario de Java Central (Indonesia). La muestra estuvo constituida por todos los bebés que ingresaron en la UCIN entre el primero de mayo y el 31 de julio de 2021. Se excluyeron aquellos pacientes que no recibían un mínimo de 2 fármacos administrados simultáneamente o que permanecieron hospitalizados menos de 24 horas.
Una combinación de fármacos se define como una combinación de 2 o más medicamentos administrados simultáneamente. Mientras que los pares de fármacos se definen como medicamentos obtenidos a partir de una combinación. Incluye la administración de los fármacos por bolo, perfusión o jeringa. Solo se consideraron las combinaciones de fármaco-fármaco y se excluyeron las administraciones no farmacológicas (por ejemplo soluciones electrolíticas, nutrición parenteral y productos sanguíneos). Los datos de compatibilidad se obtuvieron de publicaciones especializadas y de motores de búsqueda en Internet. La fuente principal utilizada durante el estudio fue el Micromedex NeoFax Essentials 2020, pero también se utilizaron otros datos como la guía del hospital University College de Londres (UCL), el Manual de Trissel sobre fármacos inyectables (15ª edición, versión inglesa) y diversas revistas especializadas. La compatibilidad farmacológica se clasificó en 3 categorías: compatibles (C), incompatibles (I) y sin información disponible (NI).
ResultadosSe incluyeron en el estudio 112 neonatos con 6.173 administraciones de fármacos y 1.558 combinaciones de fármacos administradas simultáneamente. La combinación de fármacos consistió en la coadministración de 2 fármacos en 1.130 casos (72,53%), de 3 fármacos en 314 casos (20,15%), de 4 fármacos en 104 casos (6,68%) y de 5 fármacos en 10 casos (0,64%). Las características clínicas y demográficas se muestran en la tabla 1.
Características clínicas y demográficas
| Características de la población | Valor |
|---|---|
| Número de pacientes | 112 |
| Proporción de sexos (hombre/mujer) | 56/56 |
| Edad gestacional (semanas) (media, ± DE) | 35 ± 3,63 |
| Duración de la estancia (media, ± DE) | 9 ± 14,54 |
| Número de fármacos intravenosos | 23 |
| Fármacos coadministrados con más frecuencia, n (%) | |
| Ampicilina-gentamicina (I) | 494 (31,71%) |
| Amikacina-ampicilina/sulbactam (NI) | 141 (9,05%) |
| Amikacina-ampicilina/sulbactam-aminofilina (NI) | 48 (3,08%) |
| Amikacina-cefotaxima (C) | 45 (2,89%) |
C: compatible; DE: desviación estándar, I: incompatible; n: número de medicamentos combinados; NI: sin información disponible.
De un total de 1.558 combinaciones, 244 (15,66%) se clasificaron como compatibles, 702 (45,06%) incompatibles y 612 (39,28%) como compatibilidad compatible (sin información disponible). La tabla 1 resume la clasificación de los fármacos más comunes en las distintas categorías (incompatibles, compatibles y sin información disponible). Los fármacos administrados con mayor frecuencia fueron la ampicilina sulbactam (22,10%), la ampicilina (12,98%), la gentamicina (10,22%), la aminofilina (9,20%), la amikacina (8,44%), el paracetamol (7,31%), el meropenem (6,95%), la cefotaxima (6,11%), el metronidazol (4,60%) y el ciprofloxacino (2,28%).
DiscusiónSe registraron 702 combinaciones de fármacos incompatibles, de las cuales más del 50% se debió al uso de ampicilina-gentamicina. Esta incompatibilidad se debe a que los antibióticos betalactámicos ocasionan la inactivación de los aminoglucósidos. La gentamicina debe administrarse una hora antes de la administración de la ampicilina6. La ampicilina, la furosemida, el fenobarbital, la fenitoína y el meropenem son fármacos con un pH alto (> 7) y, en teoría, si se añaden a una solución con un pH bajo, como la glucosa al 5% (pH 4-4,5), puede producirse una precipitación de los primeros5. La solubilidad del fármaco puede aumentar mediante el proceso de ionización de una molécula. Si la molécula del fármaco actúa como un aceptor de protones (bases de Lowry-Bronsted), se puede producir una ionización si la molécula se encuentra en una solución con un pH bajo, normalmente como una sal de clorhidrato o de sulfato de hidrógeno. Por el contrario, si una molécula puede perder un protón o un ion de hidrógeno (ácido débil de Lowry-Bronsted), la ionización se produce en la presencia de un pH alto7. Los cambios de concentración afectarán a la incompatibilidad de los fármacos. Fármacos compatibles a bajas concentraciones, se vuelven incompatibles a concentraciones más elevadas1.
No existen directrices internacionales a la hora de abordar los problemas de incompatibilidad farmacológica8. No obstante, existen herramientas de apoyo para la toma de decisiones, en la forma de manuales, gráficos bidimensionales de incompatibilidad, bases de datos en línea e investigaciones publicadas, lo cual ayuda a minimizar la incidencia. La incidencia de incompatibilidad se puede reducir mediante la elaboración de una lista de medicamentos de uso frecuente y su compatibilidad. Dicha lista permitiría a los profesionales sanitarios realizar consultas rápidas y sencillas antes de la administración2. El conocimiento experto para identificar incompatibilidades de fármacos es muy importante, especialmente en la UCIN. El paso más importante para minimizar la incompatibilidad antes de la administración de fármacos combinados es tener en cuenta determinados aspectos como la concentración óptima, el pH del disolvente, el envase y las características de los fármacos.
Una limitación de este estudio es que se realizó en un único hospital. Por tanto, describe la incidencia de incompatibilidad intravenosa de un solo centro. Además, el periodo de estudio fue de 3 meses. Sería interesante llevar a cabo investigaciones en otros centros ya que eso permitiría describir mejor la tasa de incidencia y el perfil de compatibilidad en las UCIN de Indonesia.
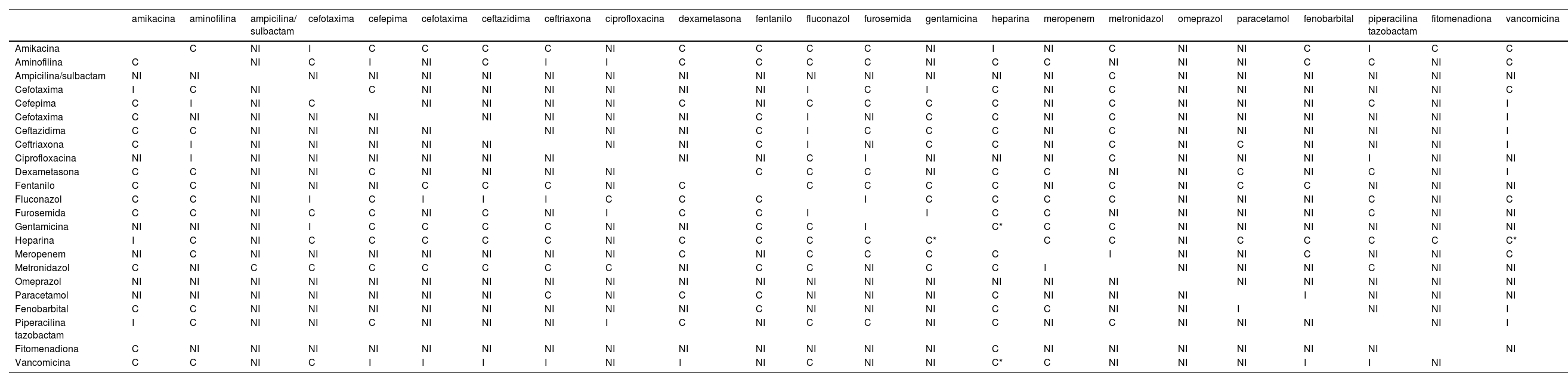
ConclusiónDe acuerdo con la explicación anterior, este estudio identificó 1.558 combinaciones de fármacos, de los cuales 244 combinaciones resultaron compatibles, 702 incompatibles y 612 se clasificaron como compatibilidad desconocida. Las combinaciones con mayor incompatibilidad y de las que no se tiene información disponible son ampicilina-gentamicina (31,71%) y amikacina-ampicilina sulbactam (9,05%), respectivamente. El primer paso para reducir la incidencia fue la elaboración de una tabla bidimensional (tabla 2) para poder observar a simple vista la compatibilidad entre fármacos.
Tabla de compatibilidad
| amikacina | aminofilina | ampicilina/ sulbactam | cefotaxima | cefepima | cefotaxima | ceftazidima | ceftriaxona | ciprofloxacina | dexametasona | fentanilo | fluconazol | furosemida | gentamicina | heparina | meropenem | metronidazol | omeprazol | paracetamol | fenobarbital | piperacilina tazobactam | fitomenadiona | vancomicina | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Amikacina | C | NI | I | C | C | C | C | NI | C | C | C | C | NI | I | NI | C | NI | NI | C | I | C | C | |
| Aminofilina | C | NI | C | I | NI | C | I | I | C | C | C | C | NI | C | C | NI | NI | NI | C | C | NI | C | |
| Ampicilina/sulbactam | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | C | NI | NI | NI | NI | NI | NI | |
| Cefotaxima | I | C | NI | C | NI | NI | NI | NI | NI | NI | I | C | I | C | NI | C | NI | NI | NI | NI | NI | C | |
| Cefepima | C | I | NI | C | NI | NI | NI | NI | C | NI | C | C | C | C | NI | C | NI | NI | NI | C | NI | I | |
| Cefotaxima | C | NI | NI | NI | NI | NI | NI | NI | NI | C | I | NI | C | C | NI | C | NI | NI | NI | NI | NI | I | |
| Ceftazidima | C | C | NI | NI | NI | NI | NI | NI | NI | C | I | C | C | C | NI | C | NI | NI | NI | NI | NI | I | |
| Ceftriaxona | C | I | NI | NI | NI | NI | NI | NI | NI | C | I | NI | C | C | NI | C | NI | C | NI | NI | NI | I | |
| Ciprofloxacina | NI | I | NI | NI | NI | NI | NI | NI | NI | NI | C | I | NI | NI | NI | C | NI | NI | NI | I | NI | NI | |
| Dexametasona | C | C | NI | NI | C | NI | NI | NI | NI | C | C | C | NI | C | C | NI | NI | C | NI | C | NI | I | |
| Fentanilo | C | C | NI | NI | NI | C | C | C | NI | C | C | C | C | C | NI | C | NI | C | C | NI | NI | NI | |
| Fluconazol | C | C | NI | I | C | I | I | I | C | C | C | I | C | C | C | C | NI | NI | NI | C | NI | C | |
| Furosemida | C | C | NI | C | C | NI | C | NI | I | C | C | I | I | C | C | NI | NI | NI | NI | C | NI | NI | |
| Gentamicina | NI | NI | NI | I | C | C | C | C | NI | NI | C | C | I | C* | C | C | NI | NI | NI | NI | NI | NI | |
| Heparina | I | C | NI | C | C | C | C | C | NI | C | C | C | C | C* | C | C | NI | C | C | C | C | C* | |
| Meropenem | NI | C | NI | NI | NI | NI | NI | NI | NI | C | NI | C | C | C | C | I | NI | NI | C | NI | NI | C | |
| Metronidazol | C | NI | C | C | C | C | C | C | C | NI | C | C | NI | C | C | I | NI | NI | NI | C | NI | NI | |
| Omeprazol | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | |
| Paracetamol | NI | NI | NI | NI | NI | NI | NI | C | NI | C | C | NI | NI | NI | C | NI | NI | NI | I | NI | NI | NI | |
| Fenobarbital | C | C | NI | NI | NI | NI | NI | NI | NI | NI | C | NI | NI | NI | C | C | NI | NI | I | NI | NI | I | |
| Piperacilina tazobactam | I | C | NI | NI | C | NI | NI | NI | I | C | NI | C | C | NI | C | NI | C | NI | NI | NI | NI | I | |
| Fitomenadiona | C | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | NI | C | NI | NI | NI | NI | NI | NI | NI | |
| Vancomicina | C | C | NI | C | I | I | I | I | NI | I | NI | C | NI | NI | C* | C | NI | NI | NI | I | I | NI |
Andika Dwi Mahendra, Suci Hanifah y Chynthia Pradiftha Sari han participado en la concepción y diseño del trabajo, recogida, análisis e interpretación de los datos, la redacción del artículo y su revisión crítica con importantes contribuciones intelectuales y la aprobación de la versión final para su publicación.
FinanciaciónEste trabajo ha sido financiado por el Departamento de Farmacia, Facultad de Matemáticas y Ciencias Naturales de la Universidad Islámica de Indonesia.
Reponsabilidades éticasEste estudio se realizó de acuerdo con la norma ética de la Declaración de Helsinki. La declaración ética se obtuvo de la Facultad de Medicina de la Universidad Muhammadiyah de Surakarta, n° 3860/C.2/KEPK-FKUMS/XI/2021.
Contribución a la literatura científicaEste es el primer estudio que describe posibles incompatibilidades entre medicamentos intravenosos en una unidad de cuidados intensivos neonatales de Indonesia. En Indonesia existen varios estudios que describen posibles incompatibilidades farmacológicas en la unidad de cuidados intensivos o en la unidad de cuidados intensivos pediátricos, pero no existe ningún estudio realizado en la unidad de cuidados intensivos neonatales. Por lo tanto, este estudio, basado en las últimas referencias, puede servir a estudios futuros como referencia actualizada de la compatibilidad de la medicación intravenosa en unidades de cuidados intensivos neonatales.
AgradecimientosLos autores desean agradecer al Departamento de Farmacia, Facultad de Matemáticas y Ciencias Naturales de la Universidad Islámica de Indonesia por su apoyo financiero.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.