Evaluar la efectividad y la seguridad del natalizumab en el tratamiento de la esclerosis múltiple remitente recidivante en un hospital de tercer nivel.
MétodoEstudio observacional, prospectivo, de los pacientes adultos tratados con natalizumab desde mayo de 2007 hasta febrero de 2009. Tratamiento: natalizumab 300mg cada cuatro semanas. Criterio de respuesta: valoración de la progresión de la enfermedad, aparición de brotes y evaluación de imágenes mediante resonancia magnética. Se han recogido las reacciones adversas durante el tratamiento con natalizumab.
ResultadosTreinta pacientes (el 73% eran mujeres); promedio de edad: 34±8,4 años; escala expandida del estado de discapacidad medio basal: 3,4±1,3, y número de brotes en el último año: 2,1±1,2. Cinco pacientes suspendieron el tratamiento, uno por abandono del tratamiento, dos por ineficacia y dos por reacciones anafilácticas. Catorce pacientes completaron un año de tratamiento con resultados satisfactorios. Se obtuvieron reducciones de la escala expandida del estado de discapacidad del 36, el 47, el 31, el 54 y el 28% a los 3, los 6, los 9, los 12 y los 15 meses de tratamiento, respectivamente. La prevalencia de pacientes libres de recidiva fue del 94, el 76 y el 54% a los 3, los 6 y los 12 meses, respectivamente. Las imágenes de resonancia magnética al año de tratamiento correspondientes a 11 pacientes no mostraron nuevas lesiones. Dos pacientes sufrieron reacciones anafilácticas graves y otro sufrió una reacción urticarial. Un 6,6% de los pacientes presentó anticuerpos neutralizantes que motivaron la suspensión del tratamiento.
ConclusionesLa efectividad y la seguridad obtenidas en nuestros pacientes sugieren que el natalizumab constituye una alternativa para los pacientes refractarios o con formas agresivas de esclerosis múltiple, aunque falta conocer los efectos a largo plazo y la evolución de la aparición de anticuerpos neutralizantes.
Assessing the effectiveness and safety of natalizumab for treating relapsing-remitting multiple sclerosis in a tertiary hospital.
MethodObservational, prospective study of adult patients treated with natalizumab from May 2007 until February 2009. Treatment: 300mg natalizumab every four weeks.
Response criteria: assessment of disease progression, appearance of flare-ups and assessment of magnetic resonance images. Adverse reactions during treatment with natalizumab were recorded.
ResultsThirty patients (73% female); average age 34±8.4 years; mean baseline EDSS 3.4±1.3; number of flare-ups in the past year 2.1±1.2. Treatment was discontinued in five patients, due to refusal in one case, ineffectiveness in two cases and anaphylaxis in the other two cases. Fourteen patients completed one year of treatment with satisfactory results. A lower EDSS score by 36%, 47%, 31%, 54% and 28% was obtained at 3, 6, 9, 12 and 15 months of treatment respectively. The prevalence of relapse-free patients was 94%, 76% and 54% at 3, 6 and 12 months. MRI imaging studies in 11 patients one year after they began treatment showed no new lesions. Two patients suffered severe anaphylactic shock and another one had an outbreak of urticaria. The presence of neutralising antibodies was the reason for suspending treatment in 6.6% of the patients.
ConclusionsThe treatment's effectiveness and safety in our patient group suggest that natalizumab is a treatment for refractory patients or those with aggressive types of multiple sclerosis, although we do not yet know about its long-term effects and the evolution of the appearance of neutralising antibodies.
La esclerosis múltiple (EM) es una enfermedad neurológica discapacitante crónica y recurrente del SNC. Las lesiones suelen ser múltiples y están distribuidas por todo el SNC1. La EM está caracterizada por el desarrollo de lesiones inflamatorias en el cerebro y la médula espinal, dando lugar a zonas de desmielinización y degeneración axonal. Los brotes o recidivas son episodios de disfunción neurológica aguda que duran al menos 24h, si bien suelen instaurarse a lo largo de días, para estabilizarse y remitir en semanas2. La escala expandida del estado de discapacidad (EDSS) de Kurtzke se utiliza para medir la progresión de la enfermedad, puntúa la disfunción desde 0 (ausencia de discapacidad) a 10 (muerte), con intervalos de 0,5. La resonancia magnética nuclear (RMN) supone un avance importante y se utiliza para descartar otras enfermedades, determinar los criterios de diseminación en el espacio y en el tiempo y el estudio T1 con gadolinio evidencia enfermedad activa (pueden observarse los puntos de rotura de la barrera hematoencefálica) y las imágenes T2 de lesiones hiperintensas nos permiten evaluar la carga lesional del paciente.
La terapia inicial se basa habitualmente en interferón beta y/o glatirámero. Para pacientes con EMRR con alta actividad inflamatoria se utiliza mitoxantrona, ciclofosfamida, corticoides intravenosos y natalizumab.
El natalizumab es un anticuerpo monoclonal que bloquea la integrina alfa-4-beta-1, molécula de adhesión que se expresa en la superficie linfocitaria en un proceso necesario para la migración de los linfocitos de sangre periférica hacia el SNC. El natalizumab está indicado como tratamiento modificador de la enfermedad en monoterapia en la EMRR muy activa para los pacientes con elevada actividad de la enfermedad a pesar del tratamiento con un interferón beta o pacientes con EMRR grave de evolución rápida. Su uso está contraindicado en asociación a otros fármacos y debe descartarse la posibilidad de inmunosupresión preexistente, además de cumplir con un programa de vigilancia preestablecido3,4. El objetivo de este estudio es evaluar la efectividad y la seguridad asociada al natalizumab en pacientes adultos con EMRR en un hospital de tercer nivel.
MétodoEstudio observacional y prospectivo de los pacientes adultos con EMRR tratados con natalizumab en un hospital de tercer nivel desde mayo de 2007 hasta febrero de 2009. Son pacientes que presentaron formas agresivas y de evolución rápida de EM en los que habían fracasado los tratamientos inmunomodulares convencionales. Se recogieron los datos demográficos, diagnósticos y clínicos en una base de datos utilizada en la práctica diaria para el seguimiento de los pacientes en tratamiento con natalizumab. Todos los tratamientos con natalizumab fueron aprobados por el Comité Asesor para la Esclerosis Múltiple de la Agencia Valenciana de Salud de acuerdo con criterios específicos. La eficacia del tratamiento se monitorizó a través de los siguientes criterios clínicos: a) el estado de discapacidad del paciente a través de la EDSS a los 3, los 6, los 9 y los 12 meses; b) la disminución del número de brotes o recidivas durante el tratamiento; c) la evaluación de imágenes de la RMN: imágenes T1 de lesiones realzadas con gadolinio e imágenes T2 de lesiones hiperintensas.
Se registraron las reacciones adversas durante el tratamiento y la presencia de anticuerpos neutralizantes (anticuerpos antinatalizumab).
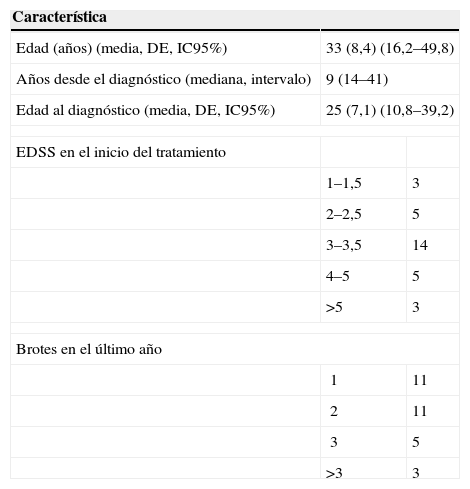
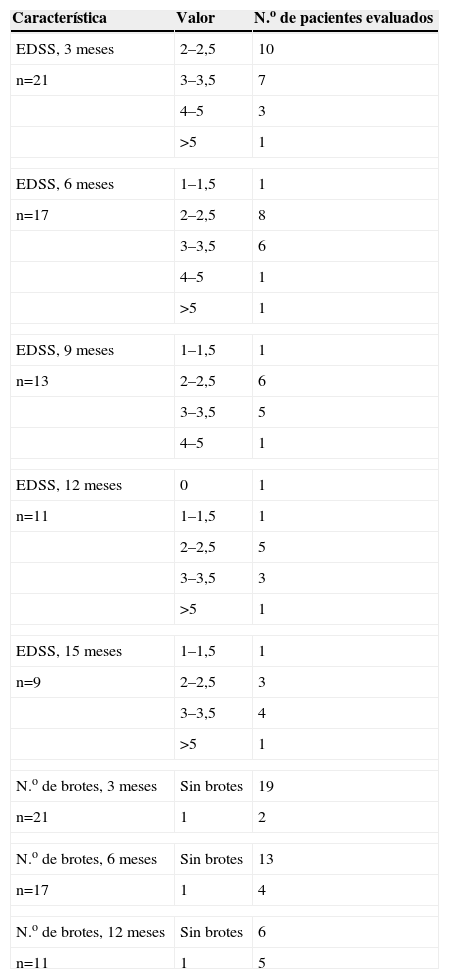
ResultadosLas características demográficas y clínicas de los pacientes se muestran en la tabla 1. Treinta pacientes (el 73% eran mujeres) recibieron al menos una dosis de natalizumab durante el período de estudio (intervalo: 1–22). Los pacientes fueron tratados previamente con fármacos inmunomoduladores convencionales, el 97% de los pacientes utilizó alguno de los tres interferones beta, el 37% utilizó acetato de glatirámero y el 17% utilizó mitoxantrona. El 26% de tres tipos de fármacos distintos. Un paciente debutó con un cuadro inflamatorio de evolución agresiva, por lo que se valoró comenzar con natalizumab, con respuesta satisfactoria hasta el momento de suspender el tratamiento (abandono del país). Se dispusieron de imágenes de RMN de todos los pacientes que confirmaron lesiones de EM (lesiones en placas características) antes de iniciar el tratamiento con natalizumab y de los controles periódicos pertinentes. Se confirmó la inmunocompetencia de los pacientes antes de comenzar el tratamiento. Se observó la presencia de IgG en líquido cefalorraquídeo en 25 pacientes, dato característico en los pacientes con EM y que confirma el carácter inflamatorio de la enfermedad. De los 30 pacientes, 5 suspendieron el tratamiento; 1 por abandono del tratamiento (se fue del país), aunque recibió 8 ciclos con buena respuesta y tolerancia; 2 por ineficacia, y 2 por reacciones anafilácticas en la segunda infusión. Catorce pacientes completaron un año de tratamiento con resultados satisfactorios. La respuesta al tratamiento medida a través de la EDSS y la aparición de brotes se exponen en la tabla 2. Se obtuvieron reducciones de la EDSS del 36, el 47, el 31, el 54 y el 28% a los 3, los 6, los 9, los 12 y los 15 meses de tratamiento, respectivamente. La prevalencia de pacientes libres de recidiva fue del 94, el 76 y el 54% a los 3, los 6 y los 12 meses, respectivamente. Las imágenes de la RMN al año correspondientes a 11 pacientes no evidenciaron nuevas lesiones (lesiones captantes realzadas con gadolinio).
Características demográficas y clínicas basales de los pacientes en estudio (n=30)
| Característica | ||
| Edad (años) (media, DE, IC95%) | 33 (8,4) (16,2–49,8) | |
| Años desde el diagnóstico (mediana, intervalo) | 9 (14–41) | |
| Edad al diagnóstico (media, DE, IC95%) | 25 (7,1) (10,8–39,2) | |
| EDSS en el inicio del tratamiento | ||
| 1–1,5 | 3 | |
| 2–2,5 | 5 | |
| 3–3,5 | 14 | |
| 4–5 | 5 | |
| >5 | 3 | |
| Brotes en el último año | ||
| 1 | 11 | |
| 2 | 11 | |
| 3 | 5 | |
| >3 | 3 | |
DE: desviación estándar; EDSS: escala expandida del estado de discapacidad; IC: intervalo de confianza.
Resultados de efectividad (discapacidad y brotes)
| Característica | Valor | N.o de pacientes evaluados |
| EDSS, 3 meses | 2–2,5 | 10 |
| n=21 | 3–3,5 | 7 |
| 4–5 | 3 | |
| >5 | 1 | |
| EDSS, 6 meses | 1–1,5 | 1 |
| n=17 | 2–2,5 | 8 |
| 3–3,5 | 6 | |
| 4–5 | 1 | |
| >5 | 1 | |
| EDSS, 9 meses | 1–1,5 | 1 |
| n=13 | 2–2,5 | 6 |
| 3–3,5 | 5 | |
| 4–5 | 1 | |
| EDSS, 12 meses | 0 | 1 |
| n=11 | 1–1,5 | 1 |
| 2–2,5 | 5 | |
| 3–3,5 | 3 | |
| >5 | 1 | |
| EDSS, 15 meses | 1–1,5 | 1 |
| n=9 | 2–2,5 | 3 |
| 3–3,5 | 4 | |
| >5 | 1 | |
| N.o de brotes, 3 meses | Sin brotes | 19 |
| n=21 | 1 | 2 |
| N.o de brotes, 6 meses | Sin brotes | 13 |
| n=17 | 1 | 4 |
| N.o de brotes, 12 meses | Sin brotes | 6 |
| n=11 | 1 | 5 |
EDSS: escala expandida del estado de discapacidad.
Dos pacientes sufrieron reacciones anafilácticas graves que provocaron la suspensión definitiva del tratamiento y otro paciente sufrió una reacción urticarial que requirió premedicación con metilprednisolona, pero que no motivó la discontinuación del tratamiento. En cuanto a la aparición de anticuerpos anti-natalizumab, inicialmente se detectaron en tres pacientes (10%), uno de estos pacientes mostró ineficacia, otro mostró reacción anafiláctica grave en la segunda infusión y el tercer paciente continuó con buena respuesta, ya que se negativizaron al cabo de las semanas, lo que significa que en un 6,6% de los pacientes persistieron los anticuerpos antinatalizumab.
DiscusiónEl natalizumab presenta un mecanismo de acción diferente, por lo que constituye una alternativa para los pacientes refractarios a los tratamientos convencionales. Los pacientes estudiados fueron refractarios a los fármacos inmunomoduladores y con EMRR4 de evolución rápida, por lo que se consideraron candidatos a tratamiento con natalizumab, cumpliendo los criterios de las guías NICE para natalizumab en EMRR4.
Dos grandes ensayos clínicos han demostrado la eficacia del natalizumab de la EMRR5,6 y, aunque no hay ensayos de natalizumab frente al tratamiento estándar, se han realizado análisis indirectos de natalizumab con interferón beta y acetato de glatirámero que muestran resultados favorables para el natalizumab4. Se compararon los datos de eficacia y seguridad del natalizumab obtenidos en el ensayo clínico AFFIRM y los procedentes de revisiones sistemáticas para interferón beta y glatirámero. Natalizumab se asoció a una disminución estadísticamente significativa en las tasas de recaída cuando se comparaba con el interferón beta y el glatirámero. En cuanto a los efectos adversos, no se encontraron diferencias estadísticamente significativas entre el natalizumab y el glatirámero; sin embargo, cuando se comparó con el interferón beta, el natalizumab mostró menor riesgo de reacciones pseudogripales. En cuanto a la eficacia medida a través de las imágenes de RMN, el ensayo AFFIRM concluyó que el natalizumab previno la formación de nuevas lesiones7.
Los datos sobre la efectividad obtenida en nuestros pacientes son prometedores, aunque deben tomarse con cautela ya que se dispone de pocos pacientes que hayan alcanzado un año de tratamiento (se dispone de datos de respuesta de 11 pacientes). El natalizumab mejoró tanto la discapacidad como el número de brotes en los pacientes evaluados, aunque el porcentaje de pacientes libre de recidiva disminuyó con el paso de los meses, esto no se debe a que disminuyera la efectividad del natalizumab, sino a que el número de pacientes evaluados fue menor. En algún paciente la EDSS no ha disminuido porque los brotes anteriores al tratamiento con natalizumab dejaron secuelas no recuperables en el paciente.
Tras la aprobación del natalizumab por la FDA se notificaron tres casos de leucoencefalopatía multifocal progresiva (LMP) que provocaron la retirada de este dos años después de su comercialización. La LMP es una enfermedad grave desmielinizante del SNC que tiene lugar por la reactivación del poliomavirus JC en el contexto de una imnunosupresión. Tras un estudio de los datos disponibles sobre seguridad y eficacia, y valorados los riesgos, la EMEA aprobó de nuevo el natalizumab para pacientes con EMRR en los que haya fracasado el interferón beta o sean intolerantes a este, o en aquellas formas agresivas de rápida evolución. El laboratorio fabricante advierte en su ficha técnica que debe descartarse la posibilidad de inmunosupresión preexistente antes de iniciar la terapia con natalizumab, no tratar concomitantemente con otros fármacos inmunosupresores y, por último, recomienda disponer de la imagen de una RMN reciente que confirme la ausencia de lesiones sugestivas de LMP3.
En agosto de 2008, la Agencia Española de Medicamentos y Productos Sanitarios emitió una alerta que informaba que la detección de algún caso de LMP en Europa (ninguno en España) no modificaba la relación beneficio-riesgo del fármaco en las condiciones de autorización actuales, así como del modo de evitar el desarrollo de LMP8.
En cuanto a la toxicidad, dos pacientes sufrieron reacciones adversas graves relacionadas con la infusión que provocaron la suspensión del tratamiento (en uno de estos pacientes se confirmó la presencia de anticuerpos antinatalizumab), pero ningún paciente ha experimentado LMP. Yoursy et al evaluaron el riesgo de sufrir LMP en más de 3.000 pacientes tratados con natalizumab durante una media de 17 meses. Solo los tres casos ya conocidos previamente son confirmados como LMP a pesar de estudiar casos sospechosos, por lo que concluyeron que el riesgo de sufrir LMP es de uno cada 1.000 pacientes tratados9. Otros autores han analizado el beneficio del natalizumab comparado con el interferón beta-1a, valorando la reducción de recidivas, la progresión de la enfermedad y el riesgo de LMP, concluyendo que ambos poseen un beneficio similar sobre los pacientes con EM y que el beneficio obtenido con el natalizumab supera el riesgo de LMP10. En los pacientes tratados previamente con otras terapias inmunomoduladoras se debe evaluar rigurosamente el estado inmunitario antes de iniciar la administración con natalizumab para minimizar el riesgo de desarrollar infecciones oportunistas, incluyendo la LMP11.
En los ensayos clínicos, el 10% de los pacientes mostró anticuerpos antinatalizumab, persistiendo estos en un 6% (positivo en un nuevo análisis tras un intervalo de seis semanas como mínimo). En nuestro estudio el dato obtenido es similar ya que, aunque inicialmente se detectaron anticuerpos neutralizantes en tres pacientes, solo en dos ha sido motivo de ineficacia y/o toxicidad, requiriendo la suspensión del tratamiento (6,6%).
Las principales limitaciones del estudio son el limitado número de pacientes evaluados y que, al tratarse de un estudio observacional, la efectividad y la seguridad no pueden ser establecidas adecuadamente al no disponer de un grupo control de referencia.
En conclusión, la efectividad y la seguridad obtenidas en estos pacientes sugieren que el natalizumab constituye una alternativa terapéutica para los pacientes refractarios o con formas agresivas de EM, aunque falta conocer los efectos a largo plazo y la evolución de la aparición de anticuerpos neutralizantes durante el tratamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Este trabajo se presentó parcialmente en el 53 Congreso Nacional de la Sociedad Española de Farmacia Hospitalaria celebrado en Valencia del 21–24 de octubre de 2008.