Analizar la perspectiva de médicos, farmacéuticos y enfermeros sobre la importancia de diferentes actividades de apoyo a la adherencia antirretroviral e identificar las dificultades que se encuentran para poder incorporar las recomendaciones establecidas.
MétodoEstudio observacional, transversal y con componente analítico. A partir de las recomendaciones 2008 de GESIDASEFH-PNS sobre mejora de la adherencia se diseñaron 3 cuestionarios: «Medidas ideales» (MI), «Medidas reales» (MR) y «Problemas de apoyo a la adherencia» (CPA). Se determinó el índice alfa de Cronbach para analizar la fiabilidad de los cuestionarios, así como coeficientes de concordancia entre las escalas MI y MR. Se aplicaron las pruebas de chi cuadrado o Montecarlo para analizar la relación entre proveedores de salud y los ítems de los 3 cuestionarios.
ResultadosParticiparon 58 profesionales sanitarios. El porcentaje de respuesta obtenido fue del 76,3%. El índice alfa de Cronbach para los cuestionarios MI, MR y CPA fueron 0,852, 0,933 y 0,818, respectivamente. El coeficiente de correlación intraclase obtenido fue 0,280. Se obtuvieron diferencias significativas en las comparaciones múltiples de los cuestionarios MI y MR entre médicos y farmacéuticos. En el estudio de relaciones también se encontraron diferencias significativas en una de las respuestas al cuestionario MI, 3 al MR y 5 al CPA, principalmente debidas a la falta de tiempo y de formación.
ConclusionesSe encontraron diferencias en la perspectiva que los diferentes proveedores de la salud tienen sobre las medidas de apoyo a la adherencia, siendo la falta de tiempo y de formación las principales causas que justifican esta desigualdad.
To analyse physicians’, pharmacists’ and nurses’ perspectives on the importance of different antiretroviral treatment adherence support activities and identify the main obstacles to meeting established recommendations which health professionals encounter.
MethodCross-sectional observational and analytical study. Three questionnaires were designed based on 2008 GESIDA/SEFH/PNS recommendations for improving treatment adherence: “ideal measures” (IM), “real measures” (RM) and “adherence support problems” (ASP). Cronbach's Alpha index was determined to analyse questionnaire reliability and correlation coefficients between the MI and MR scales. We applied the Chi-square test or Monte Carlo method to analyse the correlation between health providers and items on the three questionnaires.
ResultsParticipants consisted of 58 health professionals. The response rate was 76%. The Cronbach Alpha indices for the IM, RM and ASP questionnaires were 0.852, 0.933 and 0.818 respectively. The resulting intraclass correlation coefficient was 0.280. Significant differences were found for multiple comparisons of IM and RM questionnaires among physicians and pharmacists. The analysis of relationships between providers also found significant differences for one of the answers on the IM questionnaire, three on the RM and five on the ASP.
ConclusionsWe observed that several health professionals have different perspectives on measures of support for treatment adherence, with differences arising mainly due to lack of time and training.
Una óptima adherencia al tratamiento antirretroviral, entendida como la capacidad del paciente de implicarse correctamente en la elección, inicio y control de la terapia, que permita mantener el cumplimiento riguroso del mismo, es fundamental para alcanzar los objetivos terapéuticos que se persiguen con este tipo de terapias: supresión virológica y recuperación inmunológica1,2.
En los últimos años se han publicado múltiples trabajos que estudian las variables predictoras de la adherencia. En el último consenso de GESIDA-PNS se incluyen estudios de seguimiento longitudinal con varias determinaciones de adherencia, en distintas poblaciones y en diferentes entornos sanitarios2. A pesar de que se ha mejorado enormemente en la facilidad de toma de la medicación, con la aparición de presentaciones farmacéuticas de varios principios activos coformulados en la misma forma farmacéutica y la potenciación de la toma de medicamentos en una única administración diaria, existen muchas limitaciones que hacen difícil generalizar los resultados de los diferentes estudios: el método utilizado para medir la adherencia, los factores evaluados, la población estudiada y el propio diseño de la investigación.
Los factores estudiados que influyen en la adherencia pueden clasificarse en 3 grandes grupos: los relacionados con el individuo, con el tratamiento y con el equipo asistencial y el sistema sanitario3–6.
Es conocido que la relación que se establece entre el equipo asistencial y el paciente es de suma importancia. La confianza, la continuidad, la accesibilidad, la flexibilidad y la confidencialidad son factores que influyen de manera favorable. Estudios como el de Scheneider et al.7, en el que se valoraban diferentes aspectos de la relación médico-paciente (estilo de comunicación general, suministro de información específica acerca de la infección por el virus de la inmunodeficiencia humana [VIH], participación en la toma de decisiones, satisfacción y confianza), sugieren que la calidad de esta relación es un factor importante de intervención para mejorar la adherencia al tratamiento antirretroviral.
Tradicionalmente los estudios de valoración de la adherencia se han centrado casi siempre en los pacientes y muy pocos lo han hecho sobre los agentes implicados en el manejo del paciente VIH8–9.
Actualmente, alcanzar una adherencia óptima al tratamiento antirretroviral sigue siendo un reto no solo para los pacientes sino también para el resto del equipo asistencial. Aunque las recomendaciones actuales indican que todos los profesionales relacionados con el manejo del paciente infectado por el VIH deben proporcionar medidas de apoyo a la adherencia, ningún estudio, en nuestro ámbito, ha valorado las diferentes perspectivas que médicos, farmacéuticos y enfermeros tienen acerca de la importancia de las actividades de apoyo a la adherencia y en qué medida se incorporan estas recomendaciones a la práctica diaria, así como identificar cuáles son las barreras, dificultades y las diferentes opiniones que los diversos agentes implicados en el cuidado del paciente VIH se encuentran en la practica clínica asistencial.
El objetivo de este estudio es determinar la concordancia en las respuestas emitidas por 3 tipos de proveedores de salud en Andalucía: médicos, farmacéuticos y enfermeros, acerca de la importancia de las diferentes actividades de apoyo a la adherencia antirretroviral recogidas en las recomendaciones actuales, así como entre las «medidas ideales» y las «medidas reales» aplicadas en la práctica clínica e identificar las barreras y dificultades que se encuentran en nuestro ámbito sanitario para incorporar las recomendaciones establecidas a nivel nacional.
Material y métodoEstudio observacional, descriptivo, transversal y con componente analítico en el que se incluyeron todos aquellos proveedores de salud: médicos, farmacéuticos y enfermeros que dedican su actividad rutinaria total o parcialmente al seguimiento y cuidado de los pacientes infectados por el VIH en todos los centros del sistema sanitario público de Andalucía.
El estudio se realizó en 2 fases. En primer lugar, a partir de las recomendaciones 2008 de GESIDASEFH-PNS sobre mejora de la adherencia, se diseñaron 3 cuestionarios. En todos ellos, inicialmente y siempre de manera anónima, se preguntó sobre características demográficas del proveedor de salud: sexo, tipo de especialización, años de experiencia y carga asistencial.
El primero de los cuestionarios diseñados, denominado «Medidas ideales de apoyo a la adherencia antirretroviral» (MI), preguntaba al proveedor de salud acerca de cómo de importante y necesarias resultaban 23 medidas de apoyo a la adherencia, utilizando una escala de graduación de 1-5 siendo: 5=«Debe ser ofrecido a todos mis pacientes» y 1=«No debe ser ofrecido a ninguno de mis pacientes».
El segundo de los cuestionarios, «Medidas reales de apoyo a la adherencia antirretroviral» (MR), hacía referencia a con qué frecuencia los proveedores de salud proporcionan cada uno de los 23 ítems listados, usando una escala de graduación de 1-5 siendo: 5=«Yo personalmente lo proporciono a todos mis pacientes» y 1=«Yo personalmente no lo proporciono a ninguno de mis pacientes». En este apartado se permitía indicar que la actividad en concreto es delegada en otro proveedor de salud.
Por último, el tercero de los cuestionarios, «Cuestionario problemas de apoyo a la adherencia» (CPA), se diseñó para identificar, de entre las justificaciones ofrecidas, cuáles son las barreras que encuentran los profesionales dentro del sistema de salud para proporcionar en su totalidad la medidas de apoyo a la adherencia propuestas anteriormente.
En segundo lugar, los cuestionarios fueron enviados sistemáticamente por correo electrónico a todos los servicios de farmacia y enfermedades infecciosas o medicina interna de todos los centros hospitalarios de primer o segundo nivel de Andalucía, durante el mes de septiembre de 2010. Los encuestados dispusieron de un máximo de 3 meses para responder a los cuestionarios. Se designó un investigador colaborador por cada centro participante. Todos los cuestionarios se respondieron de manera anónima, bien vía correo electrónico, bien fax. Se acordó no obtener más de 3 respuestas por tipo de profesional y centro. Los participantes no recibieron remuneración alguna por responder a los cuestionarios.
Se determinó como estadístico principal del estudio la estimación del coeficiente de correlación intraclase, en cada uno de los estratos definidos por el proveedor de salud (farmacéutico/médico/enfermero), definida como una medida de fiabilidad entre 2 mediciones globales realizadas a los mismos sujetos con 2 criterios diferentes (real/ideal). Para el cálculo del tamaño muestral mínimo se asumió un valor esperado del coeficiente de correlación intraclase de 0,8, un nivel de confianza del 95%, una precisión o amplitud del intervalo de 0,2, la realización de 2 mediciones por individuo y un modelo de 2 factores de efectos mixtos.
Los cálculos se determinaron a partir de fórmulas de Bonett10,11 con ayuda de hojas de cálculo Excel. Se realizó una exploración o depuración estadística de los datos mediante métodos numéricos y gráficos. Las variables cuantitativas se resumieron con medias y desviaciones estándar o, en caso de distribuciones asimétricas, con medianas y percentiles P25 y P75 y las variables cualitativas con porcentajes. Esta descripción se realizó por estratos (farmacéutico/médico/enfermero) y se completó con las correspondientes representaciones gráficas según el tipo de información (numérica/no numérica).
Para analizar las propiedades del cuestionario de medición y las relaciones entre sus elementos se obtuvo el índice alfa de Cronbach, como medida global de la replicabilidad o de la consistencia interna de la escala en su conjunto.
Para estudiar la concordancia entre las valoraciones de los cuestionarios MI/MR en cada estrato, se calcularon los coeficientes de correlación intraclase, sus intervalos al 95% de confianza y se contrastaron las hipótesis de que dichos coeficientes eran nulos en la población de estudio.
Por otro lado, se realizaron tablas de contingencia y se aplicó la prueba chi cuadrado o bien los métodos no asintóticos de la prueba de Montecarlo y la prueba exacta de Fisher, para analizar la relación entre los proveedores y determinados problemas de adherencia, así como entre los proveedores y los ítems de las escalas real e ideal. Se realizó un test de Anova para comprobar las diferencias en las puntuaciones otorgadas a las cuestionarios MI/MR en función del proveedor de salud, mediante los estadísticos de Bonferroni y Tamhane.
El análisis de los datos se realizó con el programa SPSS 19.0 para Windows.
ResultadosUn total de 58 profesionales de la salud participaron en el estudio: 24 farmacéuticos, 17 médicos y 17 enfermeros de 18 centros hospitalarios de Andalucía. El porcentaje de respuesta obtenido fue del 76,3%. Las características demográficas de la población analizada se encuentran en la tabla 1. Globalmente, el colectivo farmacéutico era el que menor número de años de dedicación previa refería, un total de 41,7% menos de 4 años, mientras que para enfermeros y médicos estos porcentajes no superaban el 23,5 y 17,6%, respectivamente.
Características demográficas de los participantes
| Proveedor de salud | EnfermeríaN (%) | FarmacéuticoN (%) | MédicoN (%) |
| Sexo | |||
| Hombre | 15 (88,2%) | 10 (41,7%) | 4 (23,5%) |
| Mujer | 2 (11,8%) | 14 (58,3%) | 13 (76,5%) |
| Años de dedicación | |||
| Menos de 4 años | 3 (17,6%) | 10 (41,7%) | 4 (23,5%) |
| De 4 a 6 años | 2 (11,8%) | 5 (20,8%) | 0 (0,0%) |
| Más de 6 años | 12 (70,6%) | 9 (37,5%) | 13 (76,5%) |
| Media de pacientes personalmente atendidos/año | |||
| Menos de 100 | 0 (0,0%) | 7 (29,2%) | 4 (23,5%) |
| Entre 100 y 500 | 4 (23,5%) | 4 (16,7%) | 6 (35,3%) |
| Más de 500 | 13 (76,5%) | 13 (54,2%) | 7 (41,2%) |
Los ítems analizados y las respuestas obtenidas a los cuestionarios MI y MR se observan en la tabla 2. El análisis de fiabilidad de los diferentes ítems valorados en los cuestionarios MI y MR se observan en la tabla 3.
Respuestas obtenidas a los cuestionarios MI y MR
| Cuestionario MI | Cuestionario MR | |||||||||||||||||||
| Ningún paciente | Pocos pacientes | Algunos pacientes | Mayoría de pacientes | Todos los pacientes | Ningún paciente | Pocos pacientes | Algunos pacientes | Mayoría de pacientes | Todos los pacientes | |||||||||||
| N | % | N | % | N | % | N | % | N | % | N | % | N | % | N | % | N | % | N | % | |
| 1. Consensuar los tratamientos (dosis y frecuencia) con el paciente | 0 | 0,0 | 0 | 0,0 | 6 | 10,2 | 20 | 33,9 | 32 | 54,2 | 1 | 1,7 | 5 | 8,5 | 11 | 18,6 | 30 | 50,8 | 10 | 16,9 |
| 2. Tratar las situaciones concomitantes: conocer los problemas y ofrecer posibles soluciones | 0 | 0,0 | 0 | 0,0 | 4 | 6,8 | 15 | 25,4 | 38 | 64,4 | 0 | 0,0 | 7 | 11,9 | 18 | 30,5 | 18 | 30,5 | 14 | 23,7 |
| 3. Solicitar el compromiso del paciente para la adherencia al tratamiento | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 3 | 5,1 | 55 | 93,2 | 1 | 1,7 | 0 | 0,0 | 4 | 6,8 | 22 | 37,3 | 30 | 50,8 |
| 4. Hablar del riesgo de resistencias al tratamiento y/o fracaso terapéutico como debido de la no adherencia | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 9 | 15,2 | 49 | 83,1 | 1 | 1,7 | 0 | 0,0 | 8 | 13,6 | 19 | 32,2 | 29 | 49,2 |
| 5. Identificar las barreras potenciales de adherencia | 0 | 0,0 | 0 | 0,0 | 2 | 3,4 | 13 | 22,0 | 43 | 72,9 | 0 | 0,0 | 9 | 15,3 | 12 | 20,3 | 24 | 40,7 | 11 | 18,6 |
| 6. Evaluar periódicamente la adherencia (registro informático) | 0 | 0,0 | 0 | 0,0 | 1 | 1,7 | 1 | 1,7 | 56 | 94,9 | 3 | 5,1 | 1 | 1,7 | 10 | 16,9 | 12 | 20,3 | 30 | 50,8 |
| 7. Proporcionar atención accesible (teléfono, hospital de día, consulta externa) | 0 | 0,0 | 0 | 0,0 | 2 | 3,4 | 2 | 3,4 | 54 | 91,5 | 0 | 0,0 | 1 | 1,7 | 3 | 5,1 | 12 | 20,3 | 41 | 69,5 |
| 8. Detección, prevención y resolución de problemas relacionados con la medicación (PRM) | 0 | 0,0 | 0 | 0,0 | 1 | 1,7 | 9 | 15,3 | 47 | 79,7 | 1 | 1,7 | 4 | 6,8 | 11 | 18,6 | 25 | 42,4 | 15 | 25,4 |
| 9. Analizar la situación social, laboral y familiar del paciente | 0 | 0,0 | 0 | 0,0 | 8 | 13,6 | 11 | 18,6 | 39 | 66,1 | 3 | 5,1 | 7 | 11,9 | 23 | 39 | 10 | 16,9 | 14 | 23,7 |
| 10. Manifestar la importancia de adherencia al tratamiento | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 1 | 1,7 | 57 | 96,6 | 0 | 0,0 | 0 | 0,0 | 1 | 1,7 | 20 | 33,9 | 36 | 61,0 |
| 11. Indicar la cantidad de medicamento a dispensar para que sea adaptada a las características del paciente y su adherencia | 1 | 1,7 | 3 | 5,1 | 5 | 8,5 | 49 | 83,1 | 0 | 0,0 | 2 | 3,4 | 3 | 5,1 | 8 | 13,6 | 13 | 22 | 31 | 52,5 |
| 12. Proporcionar al paciente pastilleros de medicación para que los pacientes puedan identificar el medicamento, dosis y horario de la toma | 1 | 1,7 | 7 | 12,0 | 19 | 32,2 | 13 | 22,0 | 18 | 30,5 | 20 | 33,9 | 20 | 33,9 | 11 | 18,6 | 2 | 3,4 | 4 | 6,8 |
| 13. Indicar el procedimiento (información oral y escrita) que deberá seguir el paciente para posteriores dispensaciones, valorando el estilo de vida del paciente, horarios y actividades cotidianas | 0 | 0,0 | 0 | 0,0 | 5 | 8,5 | 7 | 11,9 | 46 | 78,0 | 2 | 3,4 | 8 | 13,6 | 8 | 13,6 | 17 | 28,8 | 22 | 37,3 |
| 14. Adecuar el nivel de información proporcionada a los conocimientos del paciente sobre su enfermedad | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 6 | 10,2 | 52 | 88,1 | 0 | 0,0 | 3 | 5,1 | 2 | 3,4 | 26 | 44,1 | 26 | 44,1 |
| 15. Adecuar el nivel de conocimientos del paciente acerca del régimen terapéutico, incluyendo nombre de fármacos, dosis (en unidades de dispensación), frecuencia, consideraciones de administración, conservación, precauciones y efectos adversos | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 4 | 6,8 | 54 | 91,5 | 0 | 0,0 | 1 | 1,7 | 6 | 10,2 | 21 | 35,6 | 29 | 49,2 |
| 16. Explicar las instrucciones para la correcta toma de la medicación (comida y/o agua) | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 4 | 6,8 | 53 | 89.8 | 0 | 0,0 | 1 | 1,7 | 4 | 6,8 | 23 | 39,0 | 29 | 49,2 |
| 17. Estudiar las posibles interacciones con otros fármacos que tome el paciente | 1 | 1,7 | 0 | 0,0 | 3 | 5,1 | 7 | 11,9 | 47 | 81,0 | 6 | 10,2 | 4 | 6,8 | 12 | 20,3 | 17 | 28,8 | 18 | 30,5 |
| 18. Explicar las pautas a seguir en caso de olvido de tomas | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 10 | 16,9 | 46 | 78,0 | 1 | 1,7 | 6 | 10,2 | 15 | 25,4 | 15 | 25,4 | 20 | 33,9 |
| 19. Proporcionar materiales escrito, incluyendo la medicación prescrita | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 15 | 25,4 | 41 | 69,5 | 4 | 6,8 | 4 | 6,8 | 12 | 20,3 | 13 | 22,0 | 24 | 40,7 |
| 20. Resolver las dudas que surjan en la consulta médica así como en el desarrollo de la terapia antirretroviral | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 8 | 13,6 | 49 | 83,1 | 0 | 0,0 | 1 | 1,7 | 8 | 13,6 | 20 | 33,9 | 28 | 47,5 |
| 21. Detectar posibles pacientes incumplidores y planificar con el equipo asistencial las estrategias de intervención | 0 | 0,0 | 1 | 1,7 | 3 | 5,1 | 7 | 11,9 | 47 | 79,7 | 1 | 1,7 | 7 | 11,9 | 18 | 30,5 | 17 | 28,8 | 14 | 23,7 |
| 22. Profundizar en los hábitos de vida, recursos personales y familiares del paciente | 0 | 0,0 | 0 | 0,0 | 11 | 18,6 | 17 | 28,8 | 30 | 50,8 | 2 | 3,4 | 10 | 16,9 | 28 | 47,5 | 11 | 18,6 | 6 | 10,2 |
| 23. Seleccionar un apoyo familiar externo próximo que pueda servirle como refuerzo positivo y punto de apoyo. | 0 | 0,0 | 1 | 1,7 | 12 | 20,3 | 14 | 23,7 | 31 | 52,5 | 8 | 13,6 | 14 | 23,7 | 25 | 42,4 | 7 | 11,9 | 3 | 5,1 |
MI: «Medidas ideales de apoyo a la adherencia antirretroviral»; MR: «Medidas reales de apoyo a la adherencia antirretroviral».
Análisis de fiabilidad de los diferentes ítems evaluados en los cuestionarios MI y MR
| Cuestionario MI | Cuestionario MR | |||
| Media | DE | Media | DE | |
| 1 Consensuar los tratamientos (dosis y frecuencia) con el paciente | 4,43 | 0,684 | 3,74 | 0,915 |
| 2 Tratar las situaciones concomitantes: conocer los problemas y ofrecer posibles soluciones | 4,59 | 0,626 | 3,69 | 0,987 |
| 3 Solicitar el compromiso del paciente para la adherencia al tratamiento | 4,95 | 0,227 | 4,37 | 0,784 |
| 4 Hablar del riesgo de resistencias al tratamiento y/o fracaso terapéutico como debido de la no adherencia | 4,84 | 0,371 | 4,28 | 0,856 |
| 5 Identificar las barreras potenciales de adherencia | 4,70 | 0,537 | 3,69 | 0,968 |
| 6 Evaluar periódicamente la adherencia (registro informático) | 4,95 | 0,297 | 4,13 | 1,133 |
| 7 Proporcionar atención accesible (teléfono, hospital de día, consulta externa) | 4,89 | 0,412 | 4,63 | 0,681 |
| 8 Detección, prevención y resolución de problemas relacionados con la medicación (PRM) | 4,80 | 0,444 | 3,83 | 0,947 |
| 9 Analizar la situación social, laboral y familiar del paciente | 4,52 | 0,738 | 3,43 | 1,159 |
| 10 Manifestar la importancia de adherencia al tratamiento | 4,98 | 0,134 | 4,59 | 0,533 |
| 11 Indicar la cantidad de medicamento a dispensar para que sea adaptada a las características del paciente y su adherencia | 4,73 | 0,726 | 4,15 | 1,106 |
| 12 Proporcionar al paciente pastilleros de medicación para que los pacientes puedan identificar el medicamento, dosis y horario de la toma | 3,70 | 1,111 | 2,15 | 1,156 |
| 13 Indicar el procedimiento (información oral y escrita) que deberá seguir el paciente para posteriores dispensaciones, valorando el estilo de vida del paciente, horarios y actividades cotidianas | 4,70 | 0,630 | 3,81 | 1,199 |
| 14 Adecuar el nivel de información proporcionada a los conocimientos del paciente sobre su enfermedad | 4,89 | 0,312 | 4,30 | 0,792 |
| 15 Adecuar el nivel de conocimientos del paciente acerca del régimen terapéutico, incluyendo nombre de fármacos, dosis (en unidades de dispensación), frecuencia, consideraciones de administración, conservación, precauciones y efectos adversos | 4,93 | 0,260 | 4,35 | 0,756 |
| 16 Explicar las instrucciones para la correcta toma de la medicación (comida y/o agua) | 4,86 | 0,586 | 4,41 | 0,714 |
| 17 Estudiar las posibles interacciones con otros fármacos que tome el paciente | 4,70 | 0,737 | 3,65 | 1,246 |
| 18 Explicar las pautas a seguir en caso de olvido de tomas | 4,71 | 0,680 | 3,81 | 1,100 |
| 19 Proporcionar materiales escrito, incluyendo la medicación prescrita | 4,64 | 0,616 | 3,94 | 1,140 |
| 20 Resolver las dudas que surjan en la consulta médica así como en el desarrollo de la terapia antirretroviral | 4,79 | 0,624 | 4,30 | 0,792 |
| 21 Detectar posibles pacientes incumplidores y planificarlo con el equipo asistencial las estrategias de intervención | 4,71 | 0,653 | 3,67 | 1,046 |
| 22 Profundizar en los hábitos de vida, recursos personales y familiares del paciente | 4,30 | 0,784 | 3,11 | 0,945 |
| 23 Seleccionar un apoyo familiar externo próximo que pueda servirle como refuerzo positivo y punto de apoyo | 4,27 | 0,863 | 2,70 | 1,057 |
DE: desviación estándar; MI: «Medidas ideales de apoyo a la adherencia antirretroviral»; MR: «Medidas reales de apoyo a la adherencia antirretroviral».
El análisis de concordancia entre los cuestionarios MI y MR, tomando valores numéricos, mostró un coeficiente de correlación intraclase de 0,280 (IC 95%: −0,190, 0,603) lo que indicó que la concordancia fue mala o nula.
Los parámetros para determinar la consistencia interna entre los valores obtenidos para los cuestionario MI, MR a partir de sus escala de valores, así como de la concordancia entre mediciones de ambos cuestionarios y el análisis de fiabilidad obtenida del cuestionario CPA se muestran en la tabla 4.
Análisis de concordancia de los cuestionarios
| Coeficiente de correlación intraclase | ||||
| Alfa de Cronbacha | Correlación intraclase | Intervalo de confianza 95% | ||
| Límite inferior | Límite superior | |||
| Medidas ideales | 0,852 | 0,852 | 0,790 | 0,903 |
| Medidas reales | 0,933 | 0,933 | 0,904 | 0,956 |
| Comparativa MI/MRb | 0,567 | 0,280 | -0,190 | 0,603 |
| Cuestionario «Medida apoyo a la adherencia» | 0,818 | 0,818 | 0,732 | 0,887 |
MI: «Medidas ideales de apoyo a la adherencia antirretroviral»; MR: «Medidas reales de apoyo a la adherencia antirretroviral».
Las respuestas obtenidas al cuestionario CPA se muestran en la tabla 5. Los items «Identificar las barreras potenciales a la adherencia», «Detección, prevención y resolución de problemas relacionados con la medicación», «Analizar la situación social, laboral y familiar del paciente», «Proporcionar al paciente pastilleros de medicación para que los pacientes puedan identificar el medicamento, dosis y horario de tomas», «Estudiar las posibles interacciones con otros fármacos que tome el paciente», «Detectar posibles pacientes incumplidores y planificar con el equipo asistencial las estrategias de intervención», «Profundizar en los hábitos de vida, recursos personales y familiares del paciente» y «Seleccionar un apoyo familiar externo próximo que pueda servirle como refuerzo positivo y punto de apoyo» fueron en los que se identificaron mayores problemas para llevarlo a cabo en la práctica asistencial diaria.
Respuestas obtenidas al cuestionario CPA
| No me supone problema | Falta de personal | Falta de tiempo | Falta de formación | Falta de espacio | Falta de información | No es mi papel | ||||||||
| N | % | N | % | N | % | N | % | N | % | N | % | N | % | |
| 1 Consensuar los tratamientos (dosis y frecuencia) con el paciente | 33 | 55,9 | 8 | 13,6 | 6 | 10,2 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 8 | 13,6 |
| 2 Tratar las situaciones concomitantes: conocer los problemas y ofrecer posibles soluciones | 30 | 50,8 | 8 | 13,6 | 12 | 20,3 | 2 | 3,4 | 0 | 0,0 | 3 | 5,1 | 1 | 1,7 |
| 3 Solicitar el compromiso del paciente para la adherencia al tratamiento | 50 | 84,7 | 0 | 0,0 | 5 | 8,5 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| 4 Hablar del riesgo de resistencias al tratamiento y/o fracaso terapéutico como debido de la no adherencia | 47 | 79,7 | 1 | 1,7 | 6 | 10,2 | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 0 | 0,0 |
| 5 Identificar las barreras potenciales de adherencia | 21 | 35,6 | 6 | 10,2 | 24 | 40,7 | 2 | 3,4 | 0 | 0,0 | 2 | 3,4 | 1 | 1,7 |
| 6 Evaluar periódicamente la adherencia (registro informático) | 33 | 55,9 | 5 | 8,5 | 11 | 18,6 | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 6 | 10,2 |
| 7 Proporcionar atención accesible (teléfono, hospital de día, consulta externa) | 45 | 76,3 | 7 | 11,9 | 3 | 5,1 | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| 8 Detección, prevención y resolución de problemas relacionados con la medicación (PRM) | 24 | 40,7 | 7 | 11,9 | 16 | 27,1 | 3 | 5,1 | 0 | 0,0 | 3 | 5,1 | 3 | 5,1 |
| 9 Analizar la situación social, laboral y familiar del paciente | 13 | 22,1 | 10 | 16,9 | 27 | 45,8 | 0 | 0,0 | 0 | 0,0 | 5 | 8,5 | 1 | 1,7 |
| 10 Manifestar la importancia de adherencia al tratamiento | 52 | 88,1 | 0 | 0,0 | 3 | 5,1 | 1 | 1,7 | 0 | 0,0 | 0 | 0 | 0 | 0,0 |
| 11 Indicar la cantidad de medicamento a dispensar para que sea adaptada a las características del paciente y su adherencia | 38 | 64,4 | 3 | 5,1 | 7 | 11,9 | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 6 | 10,2 |
| 12 Proporcionar al paciente pastilleros de medicación para que los pacientes puedan identificar el medicamento, dosis y horario de la toma | 21 | 35,6 | 9 | 15,3 | 5 | 8,5 | 1 | 1,7 | 2 | 3,4 | 4 | 6,8 | 12 | 20,3 |
| 13 Indicar el procedimiento (información oral y escrita) que deberá seguir el paciente para posteriores dispensaciones, valorando el estilo de vida del paciente, horarios y actividades cotidianas | 38 | 64,4 | 3 | 5,1 | 9 | 15,3 | 0 | 0,0 | 0 | 0,0 | 2 | 3,4 | 5 | 8,5 |
| 14 Adecuar el nivel de información proporcionada a los conocimientos del paciente sobre enfermedad | 47 | 79,7 | 2 | 3,4 | 4 | 6,8 | 1 | 1,7 | 0 | 0,0 | 2 | 3,4 | 0 | 0,0 |
| 15 Adecuar el nivel de conocimientos del paciente acerca del régimen terapéutico, incluyendo nombre de fármacos, dosis (en unidades de dispensación), frecuencia, consideraciones de administración, conservación, precauciones y efectos adversos | 39 | 66,1 | 2 | 3,4 | 13 | 22,0 | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 2 | 3,4 |
| 16 Explicar las instrucciones para la correcta toma de la medicación (comida y/o agua) | 42 | 71,2 | 2 | 3,4 | 11 | 18,6 | 1 | 1,7 | 0 | 0,0 | 0 | 0,0 | 1 | 1,7 |
| 17 Estudiar las posibles interacciones con otros fármacos que tome el paciente | 19 | 32,2 | 7 | 11,9 | 14 | 23,7 | 2 | 3,4 | 0 | 0,0 | 3 | 5,1 | 12 | 20,3 |
| 18 Explicar las pautas a seguir en caso de olvido | 38 | 64,4 | 0 | 0,0 | 9 | 15,3 | 2 | 3,4 | 0 | 0,0 | 2 | 3,4 | 4 | 6,8 |
| 19 Proporcionar materiales escritos, incluyendo la medicación prescrita | 33 | 55,9 | 4 | 6,8 | 7 | 11,9 | 1 | 1,7 | 0 | 0,0 | 3 | 5,1 | 3 | 5,1 |
| 20 Resolver las dudas que surjan en la consulta médica así como en el desarrollo de la terapia | 42 | 71,2 | 3 | 5,1 | 4 | 6,8 | 2 | 3,4 | 0 | 0,0 | 1 | 1,7 | 2 | 3,4 |
| 21 Detectar posibles pacientes incumplidores y planificarlo con el equipo asistencial las estrategias de intervención | 18 | 30,5 | 17 | 28,8 | 15 | 25,4 | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 1 | 1,7 |
| 22 Profundizar en los hábitos de vida, recursos personales y familiares del paciente | 7 | 11,9 | 10 | 16,9 | 28 | 47,5 | 1 | 1,7 | 0 | 0,0 | 4 | 6,8 | 2 | 3,4 |
| 23 Seleccionar un apoyo familiar externo próximo que pueda servirle como refuerzo positivo y punto de apoyo | 7 | 11,9 | 10 | 16,9 | 20 | 33,9 | 3 | 5,1 | 0 | 0,0 | 6 | 10,2 | 4 | 6,8 |
CPA: «Cuestionario problemas de apoyo a la adherencia».
La principal justificación ofrecida para explicar estas diferencias fue siempre la falta de tiempo. En el caso de los ítems relacionados con «interacciones», «hábitos de vida» y «selección de apoyo familiar» además se argumentó la falta de formación y de información.
El estudio de relaciones de los 3 cuestionarios (tabla 6), en función de los ítems valorados por los diferentes proveedores, mostró diferencias significativas en las respuestas al ítem «Explicar las pautas a seguir en caso de olvido» en el cuestionario MI, así como en los ítems «Identificar las barreras potenciales a la adherencia», «Detección, prevención y resolución de problemas relacionados con la medicación», «Estudiar las posibles interacciones con otros fármacos que tome el paciente» en el cuestionario MR. Destaca que, en estos 3 ítems, los farmacéuticos fueron los que en menor porcentaje lo aplicaban a «todos los pacientes», significativamente por debajo de médicos y enfermeros.
Estudio de relaciones entre los tres cuestionarios en función de los ítems respondidos por cada proveedor de saluda
| Enfermería (%) | Farmacéutico (%) | Médico (%) | Signo de Montecarlo (IC 99%) (bilateral) | |
| Cuestionario MI | ||||
| Explicar las pautas a seguir en caso de olvido | ||||
| Ninguno | 5,9 | 0 | 0 | 0,0010 (0,007-0,012) |
| Pocos | 0 | 0 | 0 | |
| Algunos | 0 | 0 | 5,9 | |
| Mayoría | 0 | 16,7 | 35,3 | |
| Todos | 94,1 | 83,3 | 58,8 | |
| Cuestionario MR | ||||
| Identificar las barreras potenciales de adherencia | ||||
| Ninguno | 0 | 0 | 0 | 0,002 (0,001-0,002) |
| Pocos | 20 | 25 | 0 | |
| Algunos | 13,3 | 25 | 23,5 | |
| Mayoría | 20 | 50 | 52,9 | |
| Todos | 46,7 | 0 | 23,5 | |
| Detección, prevención y resolución de problemas relacionados con la medicación (PRM) | ||||
| Ninguno | 0 | 4,2 | 0 | 0,030 (0,026-0,035) |
| Pocos | 0 | 16,7 | 0 | |
| Algunos | 40 | 12,5 | 11,8 | |
| Mayoría | 26,7 | 54,2 | 47,1 | |
| Todos | 33,3 | 12,5 | 41,2 | |
| Estudiar las posibles interacciones con otros fármacos que tome el paciente | ||||
| Ninguno | 31,3 | 4,2 | 0 | 0,001 (0,0001-0,001) |
| Pocos | 6,3 | 12,5 | 0 | |
| Algunos | 12,5 | 33,3 | 11,8 | |
| Mayoría | 6,3 | 41,7 | 35,3 | |
| Todos | 43,8 | 8,3 | 52,9 | |
| Cuestionario CPA | ||||
| Identificar las barreras potenciales de adherencia | ||||
| No me supone problema | 68,8 | 13 | 43,8 | 0,0001 (0,0001-0,001) |
| Falta de personal | 0 | 26,1 | 0 | |
| Falta de tiempo | 18,8 | 52,2 | 50 | |
| Falta de formación | 6,3 | 0 | 6,3 | |
| Falta de información | 0 | 8,7 | 0 | |
| No es mi papel | 6,3 | 0 | 0 | |
| Detección, prevención y resolución de problemas relacionados con la medicación (PRM) | ||||
| No me supone problema | 50,0 | 21,7 | 62,5 | 0,0001 (0,0001-0,0001) |
| Falta de personal | 6,3 | 26,1 | 0 | |
| Falta de tiempo | 0 | 43,5 | 37,5 | |
| Falta de formación | 12,5 | 4,3 | 0 | |
| Falta de información | 12,5 | 4,3 | 0 | |
| No es mi papel | 18,8 | 0 | 0 | |
| Estudiar las posibles interacciones con otros fármacos que tome el paciente | ||||
| No me supone problema | 12,5 | 29,2 | 62,5 | 0,0001 (0,0001-0,0001) |
| Falta de personal | 0 | 25 | 6,3 | |
| Falta de tiempo | 6,3 | 33,3 | 25 | |
| Falta de formación | 6,3 | 4,2 | 0 | |
| Falta de información | 0 | 8,3 | 6,3 | |
| No es mi papel | 75,0 | 0 | 0 | |
| Explicar las pautas a seguir en caso de olvido | ||||
| No me supone problema | 60 | 58,3 | 93,8 | 0,001 (0,0001-0,002) |
| Falta de personal | 0 | 0 | 0 | |
| Falta de tiempo | 6,7 | 33,3 | 0 | |
| Falta de formación | 13,3 | 0 | 0 | |
| Falta de información | 0 | 8,3 | 0 | |
| No es mi papel | 20,0 | 0 | 6,3 | |
| Profundizar en los hábitos de vida, recursos personales y familiares del paciente | ||||
| No me supone problema | 42,9 | 0 | 6,3 | 0,006 (0,004-0,007) |
| Falta de personal | 7,1 | 27,3 | 18,8 | |
| Falta de tiempo | 35,7 | 50,0 | 75,0 | |
| Falta de formación | 0 | 4,5 | 0 | |
| Falta de información | 14,3 | 9,1 | 0 | |
| No es mi papel | 0 | 9,1 | 0 | |
MI: «Medidas ideales de apoyo a la adherencia antirretroviral»; MR: «Medidas reales de apoyo a la adherencia antirretroviral».
Igualmente, en el cuestionario CPA, se observaron diferentes respuestas entre proveedores en los ítems: «Identificar las barreras potenciales a la adherencia», «Detección, prevención y resolución de problemas relacionados con la medicación», «Estudiar las posibles interacciones con otros fármacos que tome el paciente», «Explicar las pautas a seguir en caso de olvido» y «Profundizar en los hábitos de vida, recursos personales y familiares del paciente».
En el caso de los enfermeros, un 75,0 y un 18,8% no consideraron la «Detección de interacciones» y la «Detección, prevención y resolución de problemas relacionados con la medicación» como parte de sus actividades rutinarias. Así como tampoco lo eran para el 6,3% de los médicos el «Explicar las pautas a seguir en caso de olvido» y para el 9,1% de los farmacéuticos el «Profundizar en los hábitos de vida, recursos personales y familiares del paciente».
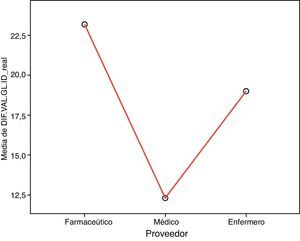
La tabla 7 muestra la comparación intergrupos de los ítems analizados en los diferentes cuestionarios MI y MR según las respuestas emitidas por el tipo de proveedor de salud. Se obtuvieron diferencias significativas en las medias de las diferencias de puntuación de los cuestionarios MI y MR en las comparaciones múltiples entre proveedores de salud entre farmacéuticos y médicos (fig. 1).
Comparación interproveedor de las puntuaciones otorgadas por los diferentes proveedores en los cuestionarios MI y MR
| Comparaciones múltiplesa | ||||||
| (I) Proveedor | (J) Proveedor | Diferencia de medias (I-J) | Error típico | Sig. | Intervalo de confianza al 95% | |
| Límite inferior | Límite superior | |||||
| Bonferroni | ||||||
| Farmacéutico | Médico | 10,873a | 3,619 | 0,012 | 1,93 | 19,81 |
| Enfermero | 4,167 | 3,684 | 0,789 | −4,94 | 13,27 | |
| Médico | Farmacéutico | −10,873a | 3,619 | 0,012 | −19,81 | −1,93 |
| Enfermero | −6,706 | 3,976 | 0,292 | −16,53 | 3,12 | |
| Enfermero | Farmacéutico | −4,167 | 3,684 | 0,789 | −13,27 | 4,94 |
| Médico | 6,706 | 3,976 | 0,292 | −3,12 | 16,53 | |
| Tamhane | ||||||
| Farmacéutico | Médico | 10,873a | 3,315 | 0,007 | 2,60 | 19,14 |
| Enfermero | 4,167 | 3,981 | 0,662 | −5,87 | 14,20 | |
| Médico | Farmacéutico | −10,873a | 3,315 | 0,007 | −19,14 | −2,60 |
| Enfermero | −6,706 | 3,820 | 0,247 | −16,42 | 3,01 | |
| Enfermero | Farmacéutico | −4,167 | 3,981 | 0,662 | −14,20 | 5,87 |
| Médico | 6,706 | 3,820 | 0,247 | −3,01 | 16,42 | |
Comparación de la puntuación otorgada por los diferentes proveedores en los cuestionarios «Medidas ideales de apoyo a la adherencia antirretroviral» (MI) y «Medidas reales de apoyo a la adherencia antirretroviral» (MR).
Media de DIF.VAL.GL.ID_REAL: medias de las diferencias entre los valores otorgados a los 23 ítems de los cuestionarios MI y MR.
Nuestro estudio evidencia la presencia de diferencias en la perspectiva que los diferentes proveedores de la salud, relacionados con el cuidado del paciente infectado por el VIH, tienen en nuestra comunidad. A pesar de que existe un alto consenso sobre la importancia de proporcionar, si no a todos, sí a la gran mayoría de pacientes, las medidas de apoyo a la adherencia mostradas en los cuestionarios, se observa una diferencia importante entre lo que recomiendan las guías y lo que puede llevarse a cabo en la práctica real.
Las principales causas que, entre las propuestas, justifican esta discordancia son la falta de tiempo y de formación específica sobre esta enfermedad. Estos datos coinciden con otros estudios similares realizados sobre diferentes profesionales, a nivel general, como el de Park-Wyllie et al.9 o el de Golin et al.12 o de colectivos concretos, como el estudio de Jalow et al.13 o el de Smith et al.14 realizados sobre farmacéuticos de hospital específicamente.
La alta especialización que poseen los clínicos que tratan a los pacientes infectados por el VIH, junto con el tiempo dedicado a su seguimiento en consultas y su fácil accesibilidad, generan un vínculo terapéutico fuerte y prolongado entre el paciente y su médico. Este hecho tiene como consecuencia directa que, a pesar de las diferentes justificaciones mostradas por este estudio, se alcancen los resultados terapéuticos inicialmente pretendidos, en un porcentaje elevado de pacientes2. Sin embargo, cada vez es mayor la carga asistencial en determinadas unidades clínicas, lo que hace necesario optimizar el tiempo dedicado a cada uno de los pacientes en seguimiento por parte de los médicos y una mayor correlación entre diferentes niveles asistenciales para mejorar, aún mas si cabe, el seguimiento clínico de estos pacientes15.
Cabe destacar la alta puntuación del colectivo de enfermeros en algunos de los ítems en los que se encontraron diferencias significativas, fundamentalmente: «Identificar las barreras potenciales a la adherencia», «Explicar las pautas a seguir en caso de olvido» y «Profundizar en los hábitos de vida, recursos personales y familiares del paciente». Esta situación se justifica en la alta experiencia en cuidados y promoción de hábitos saludables y en proporcionar consejos sobre el manejo de la medicación que tienen estos profesionales16,17. Sin embargo, la «Detección de interacciones» y la «Detección, prevención y resolución de problemas relacionados con la medicación» no eran consideradas parte de sus actividades rutinarias, lo que se correlaciona con los resultados ofrecidos sobre la escasa formación específica sobre farmacoterapia antirretroviral, además de la elevada carga asistencial y que, en muchos centros, este personal se encuentre compartido entre diferentes servicios hospitalarios, lo que imposibilita llevar a cabo todas las medidas propuestas.
Respecto al colectivo de farmacéuticos, entre los resultados mostrados, destacan las diferencias en las puntuaciones de los cuestionarios MI y MR en las comparaciones múltiples entre proveedores de salud frente a los médicos (fig. 1), que indican que, a pesar del vínculo continuo que existe con el paciente, no es posible llevar a cabo muchas de las medidas mostradas, lo cual justifica las diferencias observadas. Entre las posibles causas estructurales se encuentran la escasa especialización en esta enfermedad, obligada por tener que compartir el tiempo dedicado al paciente infectado por el VIH junto con otro tipo de enfermedades (hepatitis, esclerosis, artritis, etc.) en los servicios de farmacia hospitalaria. Todo ello indica la necesidad de, por un lado, crear consultas monográficas específicas en los servicios de farmacia para el correcto seguimiento farmacoterapéutico de este tipo de pacientes y, por otro, lograr la mayor integración de los farmacéuticos de hospital en los equipos multidisciplinarios de atención al paciente infectado por el VIH. De esta manera, podría conseguirse un óptimo seguimiento clínico, de una manera dinámica y adaptada tanto al paciente como al resto del equipo multidisciplinario y a la propia institución. Dado el constante crecimiento en el volumen de pacientes atendidos, esta sistemática de trabajo redundaría, sin duda, en la mejora de los resultados farmacoterapéuticos y generaría evidentes ventajas farmacoeconómicas, como diversos autores ya han puesto de manifiesto18–20.
Nuestro estudio tiene varias limitaciones. Entre ellas, la principal es que los cuestionarios utilizados, a pesar de que estaban basados en las últimas recomendaciones nacionales, no están validados. Pese a ello, los valores de los índice alfa de Cronbach para los 3 cuestionarios mostraron la consistencia de las escalas en su conjunto, lo cual apoya la validez de las herramientas utilizadas.
Por otro lado, a pesar de la posible consideración de un sesgo a la hora de extrapolar los datos mostrados, al tratarse del análisis de una única región, entendemos que éstas se obvian dada la homogeneidad establecida en las guías nacionales sobre el tratamiento de los pacientes VIH en España y porque el tamaño muestral mínimo y el porcentaje de respuestas exigido para el diseño del estudio se llegó a cumplir, aunque los cuestionarios no eran de obligado cumplimiento ni los encuestados recibían ningún tipo de remuneración por su participación.
Tampoco se recogieron en el estudio, por ser totalmente inviable y fuera de los objetivos del mismo, los datos clínicos de los pacientes que actualmente se encuentran en seguimiento, lo que permitiría correlacionar los datos observados y los resultados clínicos que actualmente se observan en la población tratada en nuestro entorno.
Por último, indicar que no se incorporaron al estudio ni psicólogos, ni pediatras, ni trabajadores sociales, por no encontrarse integrados de manera homogénea y rutinaria en las unidades de enfermedades infecciosas/medicina interna en nuestra comunidad.
Los datos confirmados en este estudio podrían servir de herramienta para la toma de decisiones institucionales y, además, podrían contemplarse, en futuras investigaciones, los beneficios económicos que para el Sistema Nacional de Salud tendría la realización rutinaria de todas y cada una de las medidas de apoyo a la adherencia.
En conclusión, se encontraron diferencias en la perspectiva que los distintos profesionales de la salud tienen sobre las medidas de apoyo a la adherencia, siendo la falta de tiempo y formación las principales causas que justifican esta desigualdad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer la colaboración de todos los profesionales de la salud que respondieron a los cuestionarios, sin cuya ayuda no hubiera podido llevarse a cabo este estudio.
También a las Dras. Maite Martín y Aitziber Illaro por los comentarios remitidos para la elaboración del manuscrito.