la conciliación terapéutica es un proceso clínico especialmente relevante en la transición asistencial de cuidados; sin embargo, dados los recursos humanos y materiales limitados, es necesario identificar a los pacientes que más se benefician de esta actividad.
Objetivovalidar criterios que permitan identificar a pacientes que recibieron cirugía ortopédica mayor, con potencial alto de riesgo de presentar un error de medicación.
Métodométodo Delphi en 3 rondas, llevadas a cabo de abril a junio de 2023, para obtener consenso sobre los criterios de inclusión, previamente definidos por un equipo multidisciplinar. Cada experto valoró los criterios según una escala Likert de 5 puntos. Se asumió consenso en la ronda 1 si la media de las respuestas era mayor o igual que 4 (inclusión) o menor que 2 (exclusión), y en las rondas 2 y 3 si el 50% de las respuestas eran mayores o iguales que 4 (inclusión) o menores que 2 (exclusión). Era posible sugerir la inclusión de nuevos criterios en la primera ronda.
Resultadosparticiparon 10 expertos en el área de 4 facultades de farmacia y medicina de Portugal. En la primera ronda, 18 criterios obtuvieron consenso: polifarmacia, anticoagulantes, quimioterapia oral (no hormonal), inmunosupresores, antirretrovirales, anti-Miastenia Gravis, insulina, corticoides, neurolépticos, antiarrítmicos, digoxina, carbamacepina, fenitoína, valproato, fármacos tiroideos y antitiroideos, antiglaucoma, antiagregantes y cirugía urgente. Fueron sugeridos para inclusión antifúngicos sistémicos y opiáceos. En la segunda ronda, se llegó a un consenso en 11 criterios: antiparkinsonianos, betabloqueadores, edad mayor o igual que 65 años, 5 días o más de duración del ingreso, lamotrigina, diuréticos, antidepresivos, inhibidores de la enzima convertidora de angiotensina, antagonistas de los receptores de la angiotensina II, ansiolíticos, opioides y antifúngicos sistémicos. En la última ronda, un criterio alcanzó consenso (sulfonilureas) y otro no (antagonistas del calcio).
Conclusionesdesarrollamos y validamos una lista de 30 criterios para identificar a los pacientes con alto riesgo de presentar errores de medicación que recibieron cirugía ortopédica mayor. Estos criterios pueden ayudar a mejorar la gestión de los recursos humanos para las actividades de farmacia clínica, al priorizar pacientes que más se beneficiarían de la conciliación terapéutica en este ámbito.
Medication reconciliation is relevant in transitional care, however, given limited resources, it is necessary to identify the patients who benefit most from this activity.
AimTo validate criteria to identify patients at high risk of medication errors undergoing major orthopedic surgery.
MethodDelphi Method in 3 phases, April to June 2023, to obtain consensus on the inclusion criteria, previously defined. Each expert rated criteria according to a 5-point Likert scale. Consensus was assumed in round 1 if the rate average was more than 4 (inclusion) or less than 2 (exclusion) and in round 2 and 3 if 50% of the responses were more than 4 (inclusion) or less than 2 (exclusion). It was possible to suggest the inclusion of new criteria.
Results10 experts from Faculties of Pharmacy and Medicine participated. In the first phase, consensus was reached on 18 criteria: polypharmacy, anticoagulants, oral chemotherapy (not hormone), immunosuppressants, antiretrovirals, antimyasthenics, insulin, corticoids, neuroleptics, antiarrhythmics, digoxin, carbamazepine, phenytoin, valproate, thyroid drugs, anti-glaucoma, anti-aggregants, and urgent surgery. Systemic antifungals and opioids were suggested. In the second phase, consensus was reached on eleven criteria: anti-parkinsonics, beta-blockers, age more than65 years, length of stay more than 5 days, lamotrigine, diuretics, antidepressants, angiotensin converting enzyme inhibitors, angiotensin II receptor antagonists, anxiolytics, opioids, and systemic antifungals. In the last phase, one criterion reached consensus (sulfonylureas) and one criterion did not reach consensus (calcium channel blockers).
ConclusionsWe develop and validate a list of 30 criteria to identify patients at high risk of experiencing medication errors undergoing major orthopedic surgery. These may help improve human resource management for clinical pharmacy activities by prioritizing patients who would benefit most.
Los errores de medicación son una de las principales causas de morbilidad en pacientes hospitalizados. Así, entre el 10 y el 70% de los historiales de medicación contienen al menos un error, hasta un tercio de dichos errores podrían causar un daño potencial al paciente, y más del 50% de los errores de medicación se producen en la transición asistencial1. La conciliación de la medicación (CM), entendida como el proceso de analizar el mejor historial de medicación posible del paciente cuando se producen cambios, es esencial a la hora de prevenir incoherencias. De este modo, la CM se debería realizar en los momentos más vulnerables o críticos de la transición asistencial, esto es, el momento del ingreso y alta hospitalaria y los traslados del paciente entre unidades1,2. Diversos estudios demuestran que la realización de la CM por parte de la farmacia hospitalaria tiene una buena relación coste-beneficio3. Las instituciones sanitarias deben promover la implementación de los procesos de la CM mediante su adopción sistemática, lo que implica la intervención de un equipo multidisciplinar que identifique y establezca las estrategias apropiadas para la implementación de dicho proceso. Aunque lo ideal sería que se evaluara la posibilidad de implementar simultáneamente este proceso en todos los puntos críticos, si esto no es posible, se debería diseñar un plan operativo, teniendo en cuenta que el primer punto crítico es el momento del ingreso1. La implicación del farmacéutico hospitalario en todas las fases del proceso de la CM en la totalidad de los pacientes podría no ser viable, debido a la falta de tiempo o de farmacéuticos en el servicio, o a la necesidad del farmacéutico de atender otras responsabilidades profesionales. Por esta razón, la Ordem dos Farmacêuticos, el colegio profesional que representa a los farmacéuticos portugueses y regula su actividad en el territorio nacional, publicó una guía en la que se enumeran algunos de los criterios para seleccionar a los pacientes. Dada la extensión de la lista, antes de implementar el servicio de CM y en función del personal disponible, recomiendan establecer primero las prioridades de intervención farmacéutica que se consideren más pertinentes para el tipo de pacientes que se estén controlando4.
Aunque en la literatura se hace alusión al concepto «paciente de alto riesgo» como criterio para seleccionar a aquellos pacientes en los que se debería realizar conciliación de la medicación, los criterios no se definieron o se definieron de manera empírica5. Los pacientes que se someten a cirugía mayor como una artroplastia de cadera o la implantación de una prótesis de cadera o rodilla, representan un grupo de especial de alto riesgo6,7. Estos pacientes suelen tener una edad avanzada, presentar múltiples comorbilidades y estar polimedicados, lo que incrementa la complejidad del manejo terapéutico y el riesgo de interacciones entre fármacos8. Por esta razón, durante el desarrollo del proceso de la CM por parte del servicio de farmacia hospitalaria, existe la necesidad de identificar y establecer un consenso sobre qué pacientes se encuentran en elevado riesgo de presentar errores de medicación y experimentar los efectos secundarios derivados de los mismos.
El objetivo de este artículo de investigación original es validar los criterios empleados para identificar, entre los pacientes que recibieron una cirugía ortopédica mayor, a aquellos con un riesgo alto de presentar errores de medicación y de experimentar las reacciones adversas derivadas de dichos errores, en relación con la conciliación de su medicación habitual.
MétodosDesarrollo de una lista de criterios iniciales y selección de expertosUn equipo de investigación multidisciplinar compuesto por 2 especialistas en farmacia hospitalaria y un facultativo (farmacólogo clínico), expertos en CM, definieron previamente, tras una revisión de la literatura y un posterior debate, los criterios a incluir en el cuestionario en función de la probabilidad de presentar un evento adverso. Para alcanzar dicho consenso, se determinó que únicamente se tendría en cuenta a los pacientes hospitalizados para recibir una cirugía ortopédica mayor, dado que se trata de una cirugía complicada que requiere una hospitalización más prolongada y donde puede intervenir el farmacéutico hospitalario.
Se seleccionaron a 10 expertos de 4 facultades de farmacia y medicina de todo el país con instalaciones clínicas y universitarias (el 40% de los expertos eran médicos y el 60% profesores universitarios). En dicha selección, también se tuvieron en cuenta la distribución geográfica y los artículos publicados en revistas científicas de alto impacto en el campo de la farmacología.
El método DelphiUna vez definidos los criterios de inclusión, se aplicó el método Delphi para validarlos, en función de la probabilidad y el riesgo de que se produjera un evento adverso. El método Delphi estructurado se fundamenta en la opinión de los miembros de un equipo de expertos y ha ido ganando popularidad en diversos campos de la medicina para el desarrollo de guías de práctica clínica. Con este método, se aplica la inteligencia colectiva cuando no se dispone de suficiente evidencia científica, existen dificultades éticas o logísticas, o la evidencia publicada es contradictoria9. El método Delphi clásico requiere 4 características: anonimato de los participantes en la aplicación del método Delphi, repetición, retroalimentación controlada y agregación estadística de la respuesta del grupo. No obstante, la técnica se puede modificar eficazmente para satisfacer las necesidades de cada estudio, aplicando los métodos modificados de Delphi10.
El equipo de investigación se puso en contacto con distintos expertos mediante correo electrónico, ofreciendo una breve explicación del proyecto e invitándoles a participar y a aparecer en la lista pública de participantes.
Entre abril y junio de 2023, se llevaron a cabo 3 rondas de Delphi empleando los formularios de Microsoft® para compartir el cuestionario con los expertos y recoger sus respuestas. Cada experto asignó una puntuación a cada criterio en una escala Likert de 5 puntos (1 = en total desacuerdo; 2 = en desacuerdo; 3 = ni de acuerdo, ni en desacuerdo; 4 = de acuerdo y 5 = muy de acuerdo)11.
En cada ronda, enviamos un correo electrónico con un resumen de las respuestas de los expertos junto con el siguiente formulario, que se debía contestar en un plazo determinado de tiempo. En la primera ronda, se permitía a los participantes proponer la inclusión de nuevos criterios para la segunda ronda. Una vez recibidas las respuestas, un miembro del grupo de investigación analizó cada resultado. Todos aquellos criterios sobre los que no se alcanzara un consenso se incluyeron en la siguiente ronda. Se enviaron correos como recordatorio para animar a la participación, proporcionándose un plazo máximo para contestar el formulario. El anonimato de los expertos quedó garantizado a lo largo de todo el estudio.
Análisis de datosEn la primera ronda, se consideró que existía consenso si la puntuación media era mayor o igual que 4 (inclusión) o menor que 2 (exclusión)11. Como se esperaba que no se alcanzaría un consenso en un elevado número de criterios debido al pequeño tamaño de la muestra, en las siguientes 2 rondas se revisó el consenso mediante el método de valor de corte. De este modo, en la segunda y tercera ronda se consideró que existía consenso si al menos el 50% de las respuestas obtenían una puntuación mayor o igual que 4 (inclusión) o menor que 2 (exclusión).
El análisis de datos se realizó con el programa Microsoft Excel® aplicando la estadística descriptiva. Para cada criterio, se calculó la desviación estándar media y el porcentaje de expertos que asignaron una puntuación mayor o igual que 4.
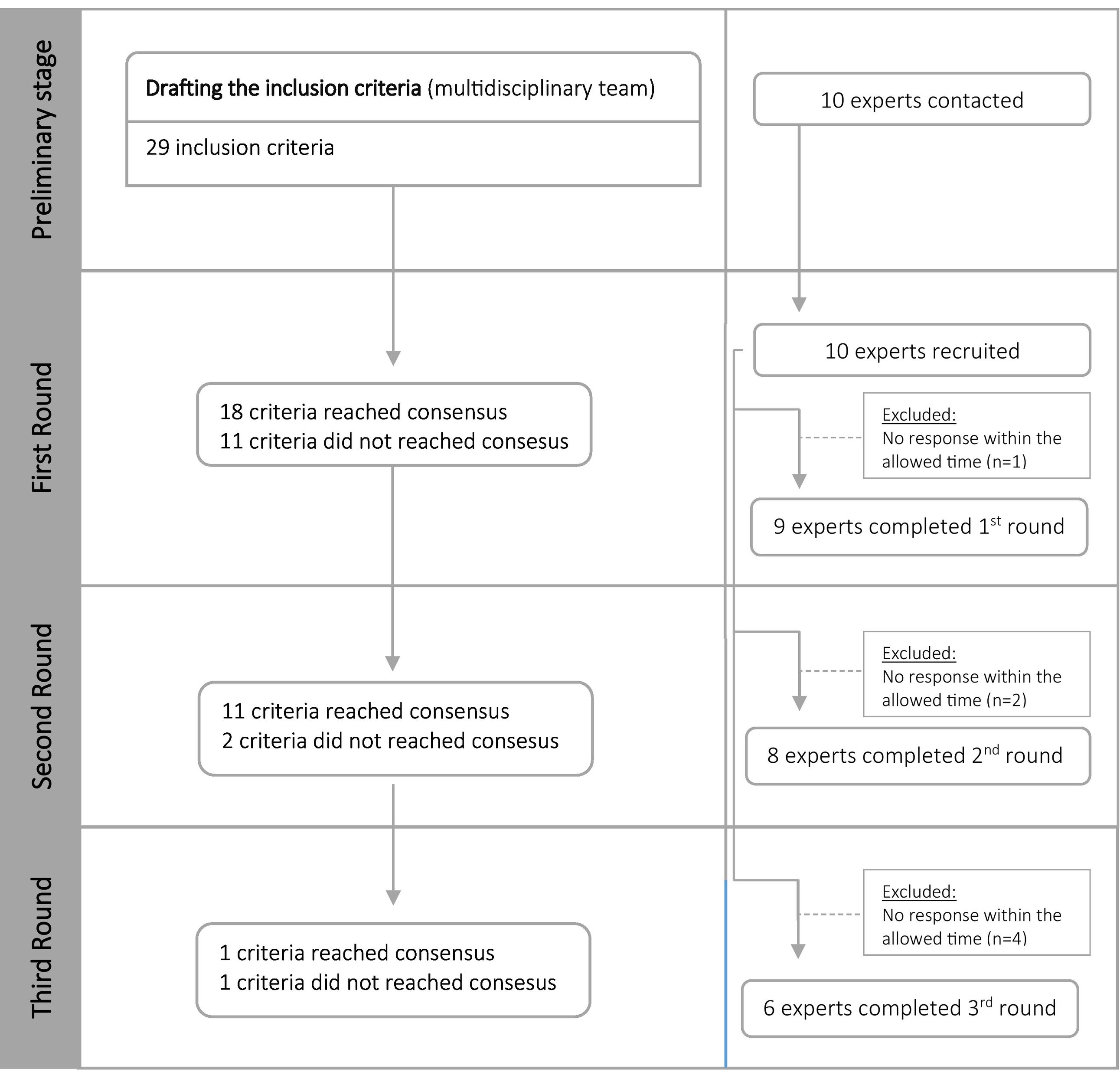
ResultadosEl grupo de investigación multidisciplinar diseñó un formulario con los criterios para identificar a los pacientes de alto riesgo que podrían requerir CM previamente definidos, en función de la probabilidad y el riesgo de desarrollar eventos adversos. En el formulario se incluyeron 29 criterios de inclusión (fig. 1). Los expertos propusieron 2 nuevos criterios de inclusión: opioides y antifúngicos sistémicos. Se invitó a 10 expertos, la totalidad de los cuales aceptaron participar. Nueve expertos contestaron el formulario en la primera ronda, 8 en la segunda ronda y, finalmente, 6 en la tercera (fig. 1).
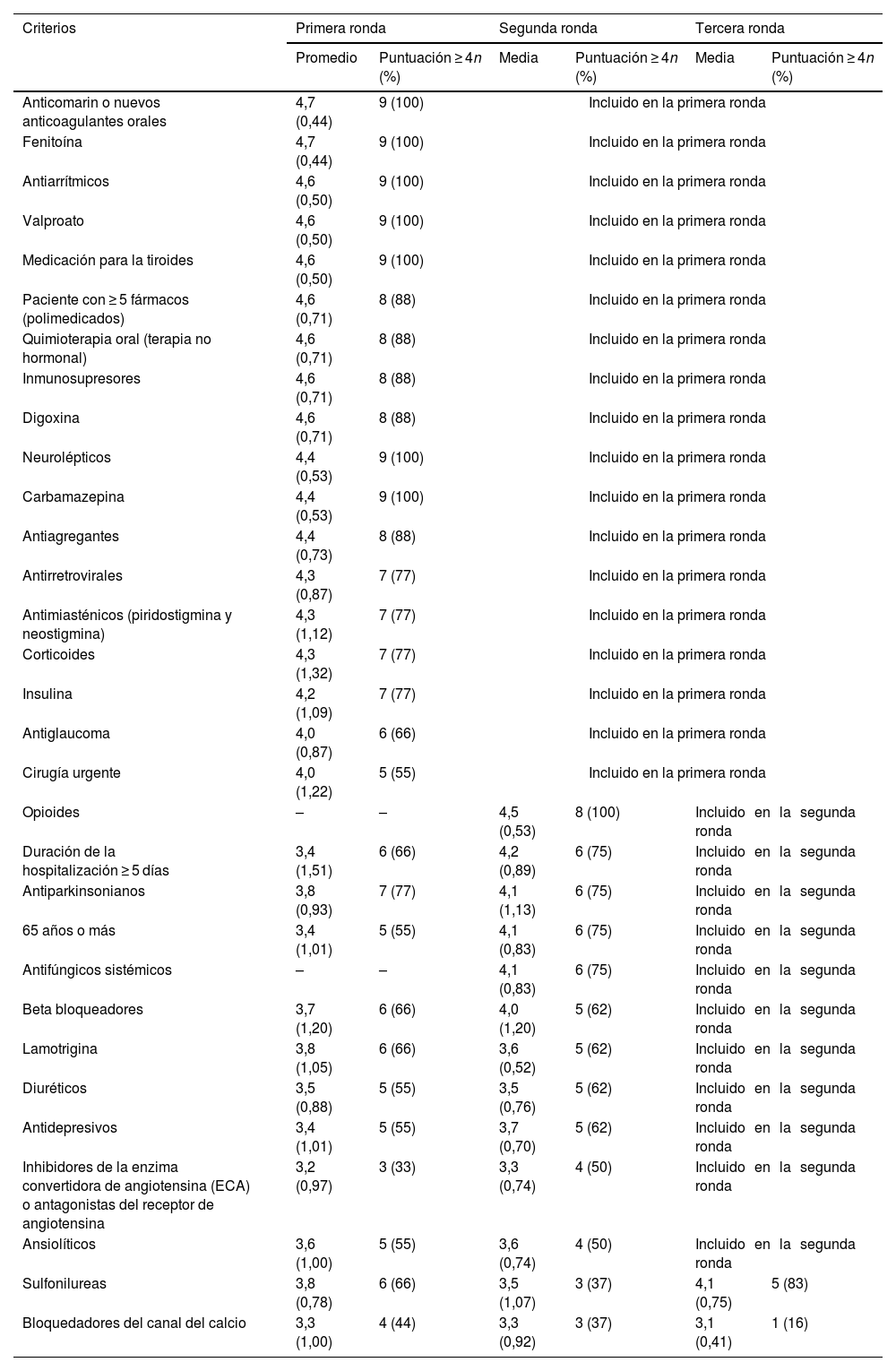
Primera rondaEn la primera fase se obtuvieron 9 respuestas para 29 criterios de inclusión. Se alcanzó consenso en 18 criterios (tabla 1). En esta ronda, uno de los expertos pidió una aclaración con respecto uno de los criterios de inclusión: duración de la hospitalización mayor o igual a los 5 días. En la siguiente ronda, se facilitó una explicación relativa al propósito de dicho criterio de inclusión. También se propusieron 2 nuevos criterios de inclusión: los antifúngicos sistémicos y los opioides.
Calificaciones de acuerdo por criterio de alto riesgo por ronda
| Criterios | Primera ronda | Segunda ronda | Tercera ronda | |||
|---|---|---|---|---|---|---|
| Promedio | Puntuación ≥ 4n (%) | Media | Puntuación ≥ 4n (%) | Media | Puntuación ≥ 4n (%) | |
| Anticomarin o nuevos anticoagulantes orales | 4,7 (0,44) | 9 (100) | Incluido en la primera ronda | |||
| Fenitoína | 4,7 (0,44) | 9 (100) | Incluido en la primera ronda | |||
| Antiarrítmicos | 4,6 (0,50) | 9 (100) | Incluido en la primera ronda | |||
| Valproato | 4,6 (0,50) | 9 (100) | Incluido en la primera ronda | |||
| Medicación para la tiroides | 4,6 (0,50) | 9 (100) | Incluido en la primera ronda | |||
| Paciente con ≥ 5 fármacos (polimedicados) | 4,6 (0,71) | 8 (88) | Incluido en la primera ronda | |||
| Quimioterapia oral (terapia no hormonal) | 4,6 (0,71) | 8 (88) | Incluido en la primera ronda | |||
| Inmunosupresores | 4,6 (0,71) | 8 (88) | Incluido en la primera ronda | |||
| Digoxina | 4,6 (0,71) | 8 (88) | Incluido en la primera ronda | |||
| Neurolépticos | 4,4 (0,53) | 9 (100) | Incluido en la primera ronda | |||
| Carbamazepina | 4,4 (0,53) | 9 (100) | Incluido en la primera ronda | |||
| Antiagregantes | 4,4 (0,73) | 8 (88) | Incluido en la primera ronda | |||
| Antirretrovirales | 4,3 (0,87) | 7 (77) | Incluido en la primera ronda | |||
| Antimiasténicos (piridostigmina y neostigmina) | 4,3 (1,12) | 7 (77) | Incluido en la primera ronda | |||
| Corticoides | 4,3 (1,32) | 7 (77) | Incluido en la primera ronda | |||
| Insulina | 4,2 (1,09) | 7 (77) | Incluido en la primera ronda | |||
| Antiglaucoma | 4,0 (0,87) | 6 (66) | Incluido en la primera ronda | |||
| Cirugía urgente | 4,0 (1,22) | 5 (55) | Incluido en la primera ronda | |||
| Opioides | – | – | 4,5 (0,53) | 8 (100) | Incluido en la segunda ronda | |
| Duración de la hospitalización ≥ 5 días | 3,4 (1,51) | 6 (66) | 4,2 (0,89) | 6 (75) | Incluido en la segunda ronda | |
| Antiparkinsonianos | 3,8 (0,93) | 7 (77) | 4,1 (1,13) | 6 (75) | Incluido en la segunda ronda | |
| 65 años o más | 3,4 (1,01) | 5 (55) | 4,1 (0,83) | 6 (75) | Incluido en la segunda ronda | |
| Antifúngicos sistémicos | – | – | 4,1 (0,83) | 6 (75) | Incluido en la segunda ronda | |
| Beta bloqueadores | 3,7 (1,20) | 6 (66) | 4,0 (1,20) | 5 (62) | Incluido en la segunda ronda | |
| Lamotrigina | 3,8 (1,05) | 6 (66) | 3,6 (0,52) | 5 (62) | Incluido en la segunda ronda | |
| Diuréticos | 3,5 (0,88) | 5 (55) | 3,5 (0,76) | 5 (62) | Incluido en la segunda ronda | |
| Antidepresivos | 3,4 (1,01) | 5 (55) | 3,7 (0,70) | 5 (62) | Incluido en la segunda ronda | |
| Inhibidores de la enzima convertidora de angiotensina (ECA) o antagonistas del receptor de angiotensina | 3,2 (0,97) | 3 (33) | 3,3 (0,74) | 4 (50) | Incluido en la segunda ronda | |
| Ansiolíticos | 3,6 (1,00) | 5 (55) | 3,6 (0,74) | 4 (50) | Incluido en la segunda ronda | |
| Sulfonilureas | 3,8 (0,78) | 6 (66) | 3,5 (1,07) | 3 (37) | 4,1 (0,75) | 5 (83) |
| Bloquedadores del canal del calcio | 3,3 (1,00) | 4 (44) | 3,3 (0,92) | 3 (37) | 3,1 (0,41) | 1 (16) |
Fuente: elaboración propia.
En la segunda fase, 8 expertos puntuaron 13 criterios de inclusión. Se alcanzó consenso en 11 criterios (tabla 1). En esta fase no se propuso ningún otro criterio de inclusión, ni se recibió ningún comentario.
Tercera rondaEn la última fase, 6 expertos puntuaron 2 criterios de inclusión, alcanzándose consenso sobre un criterio (tabla 1). Finalmente, no se excluyó ningún criterio (puntuación media menor que 2) y hubo consenso en el 97% (n = 30) de los criterios que identificaban a los pacientes de alto riesgo que recibieron una cirugía ortopédica mayor que requerirían CM (tabla 1).
Una vez el equipo multidisciplinar hubo desarrollado los criterios de inclusión y, tras 3 rondas, se alcanzó consenso sobre 30 criterios (tabla 2).
Lista de criterios sobre los que se alcanzó consenso
| Características de los pacientes | Tratamiento farmacológico específico |
|---|---|
| 65 años o másPaciente con ≥ 5 fármacos (polimedicados)Cirugía urgenteDuración del ingreso hospitalario ≥ 5 días | Inhibidores de la enzima convertidora de angiotensina (ECA) o antagonistas del receptor de angiotensinaAntiagregantesAntiarrítmicosAnticomarin o nuevos anticoagulantes oralesAntidepresivosAntiglaucomaAntimiasténicos (piridostigmina y neostigmina)AntiparkinsonianosAntirretroviralesAnsiolíticosBetabloqueadoresCarbamacepinaCorticoidesDigoxinaDiuréticosInmunosupresoresInsulinaLamotriginaNeurolépticosOpioidesQuimioterapia oral (terapia no hormonal)FenitoínaSulfonilureasAntifúngicos sistémicosMedicación para la tiroidesValproato |
Fuente: elaboración propia.
Diversos estudios muestran la importancia de la conciliación terapéutica en la transición asistencial, así como sobre el papel del farmacéutico. Este proceso, por ejemplo, forma parte de los Estándares de Gestión y Empleo de Fármacos de la Joint Commission International12. Esta actividad requiere tiempo, por lo que resulta necesario definir los criterios de riesgo alto. La guía de la Ordem dos Farmacêuticos, anteriormente mencionada, enumera algunos de los criterios para pacientes seleccionados. Sin embargo, dicha lista es excesivamente extensa, por lo que recomiendan que los farmacéuticos prioricen algunos, según unos criterios previamente definidos4. Los pacientes que se realizan una cirugía ortopédica mayor representan un grupo de especial alto riesgo, no solo debido a sus características (edad, comorbilidades y polimedicación), sino también porque los cirujanos ortopédicos y los anestesistas se centran más en las terapias directamente relacionadas con el procedimiento quirúrgico13–16. Por esta razón, el desarrollo de un consenso sobre los criterios de riesgo alto en la conciliación terapéutica permite optimizar los recursos y emplear los recursos disponibles en estos pacientes, que con toda certeza se beneficiarán de la atención farmacéutica.
Nuestro estudio combina el desarrollo de unos criterios de inclusión por parte de un grupo multidisciplinar con su validación aplicando el método Delphi, que es una técnica de investigación flexible y adecuada cuando existen escasos datos sobre un fenómeno10. Cabe señalar que el método Delphi presenta algunas ventajas, si se compara con una interacción típica de grupo, ya que permite el anonimato de los participantes y sus respuestas, reduciendo la conformidad por presión de grupo. Otra ventaja es la oportunidad de recopilar información de expertos de procedencias geográficas distintas. Una limitación del estudio es la pérdida de expertos entre rondas, lo que debilitó el consenso. Además, los expertos podrían mostrarse reacios a expresar sus opiniones cuando estas divergen de las de otros expertos, lo que les puede llevar a mostrar consenso17.
Hasta donde sabemos, este es uno de los primeros estudios en establecer un consenso sobre criterios de riesgo alto para la CM. Se alcanzó consenso sobre 30 criterios: polimedicación (definida como la toma de 5 o más medicamentos diarios)18, anticoagulantes, quimioterapia oral (no hormonoterapia), inmunosupresores, antirretrovirales, antimiasténicos (piridostigmina y neostigmina), insulina, corticoides, neurolépticos, antiarrítmicos, digoxina, carbamacepina, fenitoína, valproato, fármacos tiroideos, terapia antiglaucoma, antiagregantes, cirugía urgente, antifúngicos sistémicos, opiáceos, antiparkinsonianos, betabloquedores, edad de 65 años o más, duración de la estancia mayor o igual a 5 días, lamotrigina, diuréticos, antidepresivos, inhibidores de la ECA, sulfonilureas y ansiolíticos. Al final, no se alcanzó consenso sobre un fármaco: los bloqueadores del canal del calcio. Con respecto a estos, existe una falta de evidencia controlada, por lo que no se pueden extraer recomendaciones en favor o en contra del uso de estos fármacos. La terapia se deberá mantener o reiniciar siguiendo los mismos criterios que se aplicarían en un contexto no quirúrgico19.
Existe cierto margen de debate sobre algunos de los criterios incluidos, como los ansiolíticos, en concreto las benzodiacepinas, ya que son los ansiolíticos que más se suelen prescribir. En la literatura, encontramos la indicación de mantenerlos o retirarlos en el perioperatorio, debido al mayor riesgo de padecer síntomas graves de abstinencia, frente al riesgo de experimentar eventos adversos20.
Con respecto al criterio sobre el que no se alcanzó un consenso, propusimos mantener un grupo específico para determinar las razones de no haber alcanzado el consenso y decidir si incluirlo como criterio de riesgo alto. Sin embargo, al haber empleado el método Delphi, es importante tener en cuenta que la participación activa del grupo permanente podría causar un sesgo a través de la opinión de sus miembros9. Así mismo, cabe señalar que el criterio de duración de la estancia de 5 días o más, requirió de una explicación en la segunda ronda a petición de uno de los expertos, ya que no entendía el propósito de incluir la duración del ingreso en la definición de los criterios. Así, se le explicó que estaba relacionada con un mayor riesgo de desarrollar complicaciones.
El presente estudio, además de haber logrado un consenso sobre los criterios de riesgo alto en la conciliación terapéutica, permitió desarrollar un sistema informático de alerta basado en dichos criterios, lo que resultará útil en el manejo de los pacientes que requieran una conciliación terapéutica más cuidadosa.
Cabe mencionar que, aunque se trata de un estudio innovador, adolece de algunas limitaciones metodológicas, como el pequeño tamaño de la muestra de expertos que contestaron el cuestionario y, en consecuencia, la relativamente elevada tasa de abandono entre rondas, que podría haber influido en los resultados finales. Esta limitación se reconoció desde un primer momento y justifica el empleo de una metodología flexible para el consenso, tal como se aclara en la sección de métodos.
En conclusión, desarrollamos y validamos una lista de 30 criterios para identificar a los pacientes que tuvieron una cirugía ortopédica mayor con un riesgo alto de experimentar eventos adversos relacionados con la medicación. Estos criterios podrían ayudar a mejorar la gestión de recursos humanos en la actividad de la farmacia hospitalaria, priorizando a aquellos pacientes que se pueden beneficiar más de la CM. Esta metodología podría replicarse en otras áreas clínicas.
Aportación a la literatura científicaLa conciliación de la medicación es importante en la transición asistencial. Como farmacéuticos hospitalarios, desearíamos optimizar la calidad de la farmacoterapia que reciben nuestros pacientes. Sin embargo, los limitados recursos de los que disponemos hacen que sea necesario identificar a aquellos que van a obtener un mayor beneficio de dicha actividad. Este artículo es de interés público, dado que es el primero, hasta donde nosotros sabemos, en proporcionar una lista de criterios para priorizar a los pacientes con riesgo alto de experimentar eventos adversos relacionados con la medicación.
Estos criterios podrían resultar de utilidad para mejorar la gestión de recursos humanos en la actividad de la farmacia hospitalaria priorizando a aquellos pacientes que se pueden beneficiar más de la CM.
Consideraciones éticasEl presente estudio fue aprobado por el Comité Ético de Luz Súade en 2023. Referencia: CES/41/2023/JAG.
FinanciaciónLos autores declaran no haber recibido ningún tipo de financiación para este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentaciones previasEste artículo ha sido presentado previamente en el Congreso Internacional de la Sociedad de Farmacoeconomía e Investigación de Resultados de 2023 (ISPOR).
AgradecimientosAgradecemos al Profesor Dr. Helder Mota Filipe (Facultad de Farmacia de la Universidade de Lisboa), Profesora Dra. Fátima Falcão (Facultad de Farmacia de la Universidade de Lisboa), Profesor Dr. Daniel Caldeira (Facultad de Medicina de la Universidade de Lisboa), Profesor Dr. João Costa (Facultad de Medicina de la Universidade de Lisboa), Profesor Dr. Ricardo Pereira (Facultad de Medicina de la Universidade de Lisboa), Profesora Dra. Isabel Victoria Pereira (Facultad de Farmacia de la Universidade de Coimbra), Profesora Dra. Marta Lavrador (Facultad de Farmacia de la Universidade de Coimbra), Profesora Dra. Maria Margarida Castel-Branco (Facultad de Farmacia de la Universidade de Coimbra), Profesora Dra. Paula Fresco (Facultad de Farmacia de la Universidade do Porto), Profesor Dr. Fernando Fernandez-Llimos (Facultad de Farmacia de la Universidade do Porto), por aceptar la invitación a participar como expertos en el Panel Delphi.
Declaración de contribución de autoría CRediTMafalda Cavalheiro: Writing – review & editing, Writing – original draft, Visualization, Validation, Formal analysis. Jesús Cotrina-Luque: Validation, Supervision, Methodology, Investigation, Conceptualization. Gonçalo Duarte: Methodology, Investigation, Conceptualization. Patricia Silva: Writing – review & editing, Writing – original draft. Cátia Pereira: Supervision. Miriam Capoulas: Validation. Cláudia Santos: Validation.