describir la adecuación de las prescripciones de antimicrobianos a las guías de tratamiento locales de infecciones, en el área de urgencias hospitalarias, así como conocer las características clínicas y epidemiológicas de los pacientes que reciben dichos tratamientos. Llevar a cabo un estudio de viabilidad para el diseño y la ejecución de investigaciones que aborden aspectos específicos de la inadecuación de prescripción de antimicrobianos.
Métodoestudio piloto observacional, descriptivo y transversal, con recogida de datos retrospectiva de prescripción de antimicrobianos en un servicio de urgencias hospitalario. Se realizaron 7 cortes transversales, correspondientes a los 7 días diferentes de la semana, en 7 semanas consecutivas. Criterios de inclusión: paciente mayor de 14 años de edad, con al menos una primera dosis de tratamiento antimicrobiano prescrita el día del estudio. La variable principal fue la prescripción de antimicrobianos inadecuada según las guías locales. Como variables secundarias se recogieron parámetros epidemiológicos y clínicos de los pacientes. La evaluación de la adecuación la realizaron 2 especialistas médicos de urgencias y 2 especialistas en farmacia hospitalaria, más un tercer evaluador, especialista en enfermedades infecciosas, todos ajenos a la prescripción.
Resultadosse evaluaron 168 pacientes con 192 prescripciones. Setenta y seis (39,6%) de las prescripciones no se ajustaron a las guías de tratamiento locales, de estas el 55% fueron con cobertura antimicrobiana activa frente al microorganismo, pero no recomendada, el 23,5% con fármacos inactivos, el 13,7% presentaban una dosis inapropiada y el 7,8% eran tratamientos innecesarios. La fuerza de la concordancia en la evaluación de la adecuación del tratamiento entre médicos y farmacéuticos fue alta (kappa=0,71).
Conclusionesse obtuvo una alta tasa de prescripciones de antimicrobianos inadecuadas en un servicio de urgencias hospitalario, según las guías locales. El farmacéutico de hospital tiene una oportunidad para mejorar el uso de los antimicrobianos en esta área.
A study about the adherence of the antimicrobial prescriptions to the local guidelines of treatment of infections was conducted in a hospital emergency department to study the clinical and epidemiological characteristics of the patients who received these treatments. Conducting a feasibility study for supporting the design and execution of future studies, addressing specific aspects of the appropriateness of the antimicrobial prescription.
MethodObservational, descriptive and cross-sectional pilot study, with retrospective data collection about the antimicrobial prescription in a hospital emergency department. Seven cross sections were made, corresponding to 7 different days of the week, in 7 consecutive weeks. Inclusion criteria: patient over 14 years of age, with at least one first dose of antimicrobial treatment prescribed on the day of recruitment. The main variable was the inappropriate antimicrobial prescription according to the local guidelines. Epidemiological and clinical parameters of the patients were collected as secondary variables. In order to determine inappropriate prescription a revision was carried out by 2 specialists in emergencies, 2 pharmacists and one specialist in infectious diseases, all unrelated to prescriptions.
ResultsOne hundred sixty eight patients with 192 prescriptions were evaluated. 76 (39.6%) of the prescriptions were not conformed to the local treatment guidelines. Of these, 55% were with active antimicrobial coverage against the microorganism but not recommended, 23.5% with inactive drugs, 13.7% presented an inappropriate dose and 7.8% were unnecessary treatment. The strength of agreement in the evaluation of the adequacy of treatment between doctors and pharmacists was high (kappa=0.71).
ConclusionsA high rate of inappropriate antimicrobial prescriptions was obtained in a hospital emergency department according to local guidelines. The hospital pharmacist has an opportunity to improve the use of antimicrobials in this area.
La enfermedad infecciosa es una de las enfermedades más prevalentes en los servicios de urgencias hospitalarios (SUH), siendo los antimicrobianos uno de los grupos farmacológicos más prescritos. Así, se estima que un 15% de los pacientes atendidos en los SUH reciben tratamiento antiinfeccioso1,2. Por otro lado, las decisiones tomadas en los SUH repercuten durante todo el proceso de hospitalización, ya que muchas de las prescripciones se mantienen en el ingreso hospitalario del paciente. Además, la elección correcta del tratamiento antimicrobiano (TA) es un proceso complejo pues, en la mayoría de ocasiones, debe iniciarse de forma empírica. En este sentido, según algunos estudios, esta selección resulta inadecuada en hasta 5 de cada 10 pacientes, incrementando su estancia hospitalaria3,4. Por estos motivos, y a fin de optimizar y homogeneizar la prescripción de los TA y disminuir el riesgo de aparición de microorganismos resistentes, el Plan Nacional frente a la Resistencia a los Antimicrobianos (PRAN), en su línea estratégica «Control de la resistencia antibiótica», propone que los prescriptores empleen guías de tratamiento antimicrobiano empírico adaptadas a la ecología local de cada centro5. Asimismo, una prescripción antibiótica empírica adecuada debe tener en consideración, además de la epidemiología y los patrones locales de sensibilidad/resistencia, otros factores como el foco de infección, el perfil del paciente y las características farmacocinéticas y farmacodinámicas (PK/PD) de los antimicrobianos6–8.
A pesar de la importancia de la adecuación de la prescripción a las guías terapéuticas en los SUH, son pocos los estudios que la analizan9–11. Hasta el momento, en este ámbito de los SUH, se estima que entre 50 y 63% de las prescripciones no siguen las pautas de las guías de TA locales10,11, tal y como establecen las recomendaciones del PRAN.
Asimismo, en los últimos años se han publicado trabajos que destacan la importancia que tiene administrar el TA de manera precoz en los pacientes con infecciones graves durante su estancia en el SUH, ya que repercute directamente en su supervivencia. Esto ha supuesto que las guías clínicas incorporen la recomendación de administración del TA en una ventana de tiempo específica para determinadas infecciones y situaciones clínicas, como la sepsis. Sin embargo, algunos autores postulan que, sin un adecuado diagnóstico, esta administración precoz podría provocar un aumento del número de TA inadecuados12. Por ello, al desconocimiento sobre el alcance de la inadecuación de prescripción de antimicrobianos en áreas como los SUH, se suma la falta de consenso sobre los criterios a cumplir de manera prioritaria para la prescripción de antimicrobianos.
En este contexto, se considera al SUH un área prioritaria donde los farmacéuticos de hospital podrían desarrollar intervenciones de mejora del uso de antimicrobianos. Por estos motivos, se ha llevado a cabo el presente estudio piloto, que tiene como objetivo principal describir el grado de adecuación de las prescripciones de antimicrobianos a las guías de tratamiento locales de infecciones en el SUH, así como conocer las características clínicas y epidemiológicas de los pacientes que reciben dichas prescripciones; llevar a cabo un estudio de viabilidad para el diseño y ejecución de investigaciones que aborden aspectos específicos de la inadecuación de la prescripción de antimicrobianos. Con ello, se pretende identificar áreas susceptibles de aplicar acciones de mejora en el marco de los Programas de Optimización de Uso de Antimicrobianos (PROA).
Material y métodosDiseño y selección de los pacientesSe realizó un estudio piloto observacional, descriptivo y transversal, con recogida retrospectiva de datos, en el Servicio de Urgencias de un hospital de segundo nivel, con un área asignada de aproximadamente 265.000 habitantes y que atiende alrededor de 250 urgencias al día.
Para el reclutamiento de los pacientes y la recogida de datos, se realizaron 7 cortes transversales correspondientes a los 7 diferentes días de la semana, en 7 semanas consecutivas, desde enero hasta febrero de 2020. Los criterios de inclusión fueron los siguientes: paciente mayor de 14 años de edad, con al menos una primera dosis de TA prescrita por un facultativo especialista adjunto o residente del SUH el día del estudio. Se excluyeron aquellos pacientes que, a pesar de permanecer todavía en el SUH, no recibieron la primera dosis de antimicrobiano el día correspondiente al estudio.
Para la estimación del tamaño muestral se tuvo en cuenta la media diaria de pacientes que atiende el SUH del hospital, un total de 250, con una prevalencia de prescripción antibiótica del 15%2. Además, atendiendo que se estima que un 63% de las prescripciones de antimicrobianos en los SUH no siguen las recomendaciones de las guías locales11, considerando un nivel de significación del 95%, una precisión de +/- 10 unidades porcentuales, y un porcentaje de reposiciones necesaria del 10%, se estimó un tamaño muestral mínimo de 120 pacientes.
VariablesSe recogieron, en una base de datos codificada, las variables demográficas (edad, sexo, peso) y clínicas (índice de Charlson e insuficiencia renal crónica, factores de multirresistencia [paciente institucionalizado, instrumentación en el último mes, inmunosuprimido, antibioterapia u hospitalización en los últimos 3 meses o antecedentes de multirresistencia]13; foco, lugar de adquisición de la infección y gravedad de la misma, antimicrobiano prescrito, momento de la administración de la primera dosis, tipo de prescripción [empírica, dirigida, profiláctica] y ajuste a las recomendaciones PK/PD).
Se definió como variable principal la adecuación de la prescripción antibiótica a las recomendaciones de las guías clínicas de tratamiento empírico antimicrobiano del hospital. Estos protocolos se elaboran y actualizan periódicamente por el Comité de Enfermedades Infecciosas del centro y se fundamentan en las recomendaciones del PRAN. Estos están disponibles en el portal web del centro y se estructuran según los distintos focos de infección.
Con objeto de identificar dianas prioritarias de intervención, se clasificó la prescripción antibiótica inadecuada, es decir, aquella que no cumplía las recomendaciones de las guías locales, en 4 categorías10: a) antimicrobiano innecesario: no se evidencian signos o síntomas sugestivos de infección, referidos en la historia clínica; b) antimicrobiano no activo: antimicrobiano sin cobertura para las etiologías esperables del tratamiento empírico. En caso del tratamiento dirigido, cuando aparece como resistente en el antibiograma; c) antimicrobiano activo, pero no recomendado: antimicrobiano que presenta actividad para las etiologías esperables, pero no aparece en la guía local como recomendado; d)antimicrobiano activo pero incorrectamente dosificado: antimicrobiano incorrectamente dosificado según los parámetros PK/PD (dosis de carga si procede, dosis por peso, ajuste por insuficiencia renal, ajuste por insuficiencia hepática) que recogen las fichas técnicas de los mismos y que están disponibles en la base de datos de la Agencia Española del Medicamento y Productos Sanitarios14.
Para conocer las consecuencias de la prescripción inadecuada, como objetivos secundarios del trabajo se registró el tiempo de estancia hospitalaria prolongada, así como el reingreso y la mortalidad a los 30 días del episodio registrado en urgencias. Se consideró «estancia prolongada» cuando el paciente permanecía ingresado un tiempo (en días) superior a la mediana del tiempo de la estancia de la muestra global, eliminando de la muestra global los pacientes que tuvieron shock séptico. No se consideró a los pacientes con mortalidad intrahospitalaria.
Plan de trabajoPara identificar los TA prescritos el día del estudio, se utilizó una selección informática. Se filtraron las prescripciones de dicho día por grupo farmacológico y se elaboró un listado codificado de los pacientes que habían recibido los TA. Se utilizó el software HPHCIS versión 3.8, empleado como soporte de la historia clínica electrónica y la información referente al episodio actual de urgencias. La evaluación de la adecuación se realizó por pares con la participación de 2 especialistas médicos del área de SUH y 2 especialistas en farmacia hospitalaria. Las discrepancias entre ambos fueron resueltas por un tercer evaluador, un especialista en enfermedades infecciosas.
Análisis estadísticoSe realizó un análisis descriptivo de todas las variables. Las variables categóricas se estimaron mediante porcentajes globales y frecuencias. En el caso de las variables cuantitativas se estudió la normalidad (test Kolmogorov-Smirnov). Las variables paramétricas se expresaron como media ± error estándar de la media y las no paramétricas mediante la mediana y el rango intercuartílico. Para la asociación entre las variables cualitativas, se utilizó el test de chi-cuadrado. Para las variables cuantitativas se realizaron test paramétricos y no paramétricos (ej. test t de Student o de Wilcoxon, respectivamente), dependiendo de la normalidad de las variables. Para estudiar el grado de concordancia observada entre las variables cualitativas de discrepancia de prescripción entre diferentes profesionales, se utilizó el coeficiente kappa de Cohen. Se consideró indicador de una diferencia significativa un valor de p < 0,05. Para el análisis estadístico se utilizaron los softwares SPSS v.23 y GraphPad v.8.
ResultadosCaracterísticas basales de los pacientes tratados con antimicrobianosDe 187 pacientes que habían acudido al SUH con diagnóstico de infección y que recibieron al menos un antimicrobiano, fueron 168 los que cumplían con los criterios de inclusión. Diecinueve se excluyeron por no haber recibido la primera dosis de antimicrobiano el día correspondiente al estudio. En estos 168 pacientes se registraron un total de 192 antimicrobianos. Todos los pacientes analizados presentaban un solo foco de infección, siendo infecciones contempladas en las guías descritas (tabla 1). Del total de pacientes, 53% presentaron foco respiratorio, 95,2% fueron comunitarias y 94% cursaron sin sepsis. En la tabla 1 se describe el perfil epidemiológico y clínico de los pacientes.
Análisis descriptivo del perfil epidemiológico y clínico de los pacientes con tratamiento antimicrobiano por infección pautado en el servicio de urgencia hospitalaria
| Variables | Total n (%) | Variables, (n total) | Total n (%) |
|---|---|---|---|
| Características epidemiológicas | n (%) | Características clínicas | n (%) |
| N total | 168 (100) | Índice de Charlson ≥ 3 (n = 168) | 51 (30,4) |
| Sexo (hombres) | 84 (50) | Insuficiencia renal crónica (n = 168) | 13 (7,7) |
| Factores de riesgo de multirresistencia1 (n = 168) | 89 (52,9) | ||
| Promedio ± SEM | Foco infección (n = 168) | n (%) | |
| Respiratorio | 89 (53) | ||
| Edad (años) | 65,4 ± 2 | Urinario | 32 (19) |
| Peso (kg) | 73,7 ± 1,84 | Intraabdominal | 21 (12,5) |
| Piel y partes blandas | 13 (7,7) | ||
| Genital | 4 (2,4) | ||
| Infección otorrinolaringológica | 3 (1,8) | ||
| Sistema nervioso central | 1 (0,6) | ||
| Infección odontógena | 1 (0,6) | ||
| Otro foco | 4 (2,4) | ||
| Lugar de adquisición de la infección (n = 168) | n (%) | ||
| Comunitario | 160 (95,2) | ||
| Nosocomial | 3 (1,8) | ||
| Relacionado con cuidados sanitarios | 5 (3) | ||
| Gravedad de la infección (n = 168) | n (%) | ||
| No sepsis | 158 (94) | ||
| Sepsis/shock séptico | 10 (6) | ||
| Estancia hospitalaria prolongada (mayor a mediana de estancia global, exceptuando pacientes con sepsis), (n =158) | 83 (52,5) | ||
| Reingreso en < 30 días (n = 168) | 33 (19,6) | ||
| Mortalidad en < 30 días (n = 168) | 2 (1,2) |
Las variables cualitativas se expresan con frecuencia y porcentaje respecto al total de pacientes y las variables cuantitativas con promedio ± error estándar de la media (SEM). Número total de pacientes = 168.
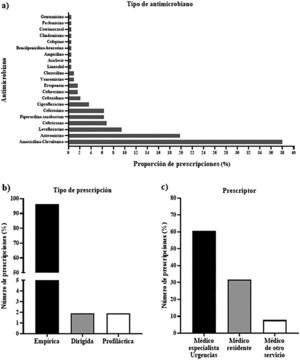
Se pautaron un total de 20 antimicrobianos con la siguiente prevalencia: amoxicilina-clavulánico 38%, azitromicina 19,8%, levofloxacino 9,4%, ceftriaxona 7%, cefotaxima 6,3%, piperacilina-tazobactam 6,3%, ciprofloxacino 4,2%. El resto de antimicrobianos presentaron una prevalencia de prescripción menor de 4% (fig. 1A). La prescripción fue empírica en el 96,2% de los casos (fig. 1B) y un 60,4% fueron pautadas por médicos especialistas del SUH (fig. 1C). Setenta y seis (39,6%) de las prescripciones fueron inadecuadas según las guías locales, de estas 42 (55%) fueron tratamientos activos, pero no recomendados, 18 (23,5%) no activos, 10 (13,7%) activos, pero incorrectamente dosificados y 6 (7,8%) innecesarios, según las guías. La fuerza de la concordancia en la evaluación de la adecuación del tratamiento entre médicos y farmacéuticos fue alta (índice kappa=0,71, IC 95%=0,6-0,8). El tiempo transcurrido entre el diagnóstico y la administración del tratamiento fue de 4 horas y 9 minutos de mediana, con un intervalo de 15 minutos a 24 horas y 29 minutos. Un 52,5% de los pacientes tuvieron una estancia hospitalaria prolongada (superior a 4 días). El reingreso a 30 días ocurrió en un 19,6% de los casos. La tasa de fallecimiento a los 30 días fue del 1,2% (tabla 1).
Características de la prescripción antibiótica según la adecuación a la guía de tratamientoSe compararon las características de la prescripción antibiótica entre el grupo de pacientes tratados siguiendo las recomendaciones de las guías de tratamiento locales y las que no (tabla 2). En las características de los TA se observó que no hubo diferencias significativas (p = 0,662) en cuanto al perfil del prescriptor, ni al tipo de prescripción (p = 0,302).
Características de la prescripción antibiótica según adecuación a las guías locales
| Variables (n total) | Total n (%) | Adecuado n (%) | Inadecuado n (%) | p-valor* | Variables (n total) | Total n (%) | Adecuado n (%) | Inadecuado n (%) | p-valor* |
|---|---|---|---|---|---|---|---|---|---|
| Carcterísticas de los TA | Características clínicas | ||||||||
| Perfil del prescriptor (n = 192) | Foco de infección (n = 168) | ||||||||
| Médico residente | 61 (31,8) | 39 (63,9) | 22 (36,1) | 0,662 | Respiratorio | 89 (53) | 57 (64) | 32 (36) | 0,258 |
| Médico adjunto del SUH | 116 (60,4) | 66 (56,9) | 50 (43,1) | Urinario | 32 (19) | 12 (38,7) | 20 (61,3) | ||
| Médico de otra área hospitalaria | 15 (7,8) | 9 (60) | 6 (40) | Intraabdominal | 21 (12,5) | 13 (62) | 8 (38) | ||
| Motivo de la prescripción (n = 192) | Piel y partes blandas | 13 (7,7) | 5 (38,5) | 8 (61,5) | |||||
| Empírica | 185 (96,2) | 104 (56,2) | 81 (43,8) | 0,302 | Genital | 4 (3) | 2 (50) | 2 (50) | |
| Dirigida | 4 (1,9) | 3 (66,7) | 1 (33,3) | Infección otorrinolaringológica | 3 (1,8) | 2 (66,7) | 1 (33,3) | ||
| Profiláctica | 3 (1,9) | 3 (100) | 0 (0) | Otro foco | 4 (2,4) | 3 (75) | 1 (25) | ||
| Antimicrobiano (n = 192) | Sistema nervioso central | 1 (0,6) | 1 (100) | 0 (0) | |||||
| Amoxicilina-clavulánico | 73 (38) | 51 (69,9) | 22 (30,1) | Infección odontógena | 1 (0,6) | 1 (100) | 0 (0) | ||
| Azitromicina | 38 (19,8) | 30 (77,8) | 8 (22,2) | 0,04 | |||||
| Levofloxacino | 18 (9,4) | 11 (63,2) | 7 (36,8) | Gravedad de la infección (n = 168) | |||||
| Ceftriaxona | 13 (7) | 7 (53,8) | 6 (46,2) | No sepsis | 158 (94) | 90 (57) | 68 (43) | 0,435 | |
| Cefotaxima | 12 (6,3) | 2 (16,7) | 10 (83,3) | Sepsis/shock séptico | 10 (6) | 6 (60) | 4 (40) | ||
| Piperacilina tazobactam | 12 (6,3) | 5 (42,9) | 7 (57,1) | Estancia hospitalaria prolongada | 83 (52,5) | 46 (55,4) | 37 (44,6) | 0,269 | |
| Ciprofloxacino | 8 (4,2) | 5 (66,7) | 3 (33,3) | (mayor a mediana de estancia global, exceptuando pacientes con sepsis) (n = 158) | |||||
| Ceftazidima | 4 (2,1) | 1 (25) | 3 (75) | ||||||
| Ertapenem | 4 (2) | 1 (25) | 3 (75) | Reingreso en < 30 días (n = 168) | 33 (19,5) | 21 (63,9) | 12 (36,1) | 0,455 | |
| Cefuroxima – axetilo | 3 (1,6) | 1 (33,3) | 2 (66,7) | ||||||
| Cloxacilina | 2 (1) | 1 (50) | 1 (50) | Mortalidad en <30 días (n = 168) | 2 (1) | 1 (50) | 1 (50) | 0,809 | |
| Aciclovir | 1 (0,5) | 1 (100) | 0 (0) | ||||||
| Ampicilina | 1 (0,5) | 1 (100) | 0 (0) | ||||||
| Clindamicina | 1 (0,5) | 1 (100) | 0 (0) | ||||||
| Cotrimoxazol | 1 (0,5) | 1 (100) | 0 (0) | ||||||
| Linezolid | 1 (0,5) | 1 (100) | 0 (0) |
Se compararon las variables cualitativas (características de los tratamientos antimicrobianos frente a la adecuación mediante chi-cuadrado) y las variables cuantitativas (características clínicas) frente a la adecuación mediante t-test. Número total de prescripciones = 192.
La prescripción inadecuada se presentó mayoritariamente en las infecciones con foco urinario o de piel y partes blandas, aunque no se observaron diferencias significativas en cuanto al foco de infección, la gravedad, la prolongación de la estancia hospitalaria, el reingreso o la mortalidad en menos de 30 días.
DiscusiónDesde la implementación en 2014 del PRAN, se aboga por optimizar y homogeneizar la prescripción de los tratamientos antimicrobianos a través de guías clínicas con el fin de disminuir el riesgo de aparición de microorganismos resistentes5. Sin embargo, la literatura científica sobre la actual adecuación de las prescripciones a las guías locales y su impacto en áreas como el SUH es escasa. Por tanto, el presente estudio piloto, desarrollado en el contexto de un SUH, evalúa la adecuación de la prescripción antibiótica a las guías de tratamiento empírico del centro con el propósito de fomentar posteriores estudios y estrategias orientadas al uso racional de antimicrobianos.
Se observó que en el SUH, 4 de cada 10 prescripciones realizadas eran inadecuadas según las guías locales, siendo considerablemente mejor que los pocos datos publicados hasta el momento en la literatura10,11,15–17. La mayoría de las prescripciones inadecuadas, si bien eran adecuadas en espectro y dosis, no aparecían en la guía de antibioterapia empírica local, por lo que, pese a que se trataba de antimicrobianos activos, no eran recomendados. Esta categoría de prescripciones supuso el 55% de las prescripciones inadecuadas y el 21,9% del total de las prescripciones de TA. Estos resultados son más elevados que los encontrados por Oltra et al. [10], quienes con cifras globales de inadecuación del 51,4%, encontraron entre las prescripciones inadecuadas, un 27,1% de antimicrobiano activo, pero no recomendado, que a su vez supusieron un 14% del total de prescripciones de TA. Aunque no se han encontrado diferencias significativas según el perfil del prescriptor u otras variables recogidas, las causas de la prescripción inadecuada podrían deberse a la priorización de la experiencia clínica personal frente al empleo de guías de tratamiento empírico antimicrobiano, anteposición de rutinas, o bien, la escasa difusión de los protocolos establecidos. Por tanto, los resultados de este estudio demuestran que existe la necesidad de identificar los motivos de inadecuación, ya que permitiría desarrollar estrategias específicas encaminadas a reducir la inadecuación de la prescripción y aumentar la adherencia a las guías. Dentro de las prescripciones inadecuadas, se observó una mayor tendencia a la inadecuación en infecciones de foco urinario y piel y partes blandas, con respecto a otros focos de infección. Es por ello que el estudio de la prescripción en infecciones con estos focos debe constituir una primera línea de trabajo cuyos resultados se apliquen a la actualización y divulgación de los protocolos y a la formación específica a profesionales del SUH.
Por otro lado, se debe tener en cuenta la peculiaridad de los SUH, donde el 96,3% de las prescripciones de TA fueron empíricas. Este hecho supone que no se conoce qué microorganismos están causando la infección ni su patrón de sensibilidad en el momento de la prescripción. Pese a esta alta tasa, existe poca literatura que describa la adecuación de la prescripción en el SUH y su implicación. En este sentido, cobran especial importancia los PROA5. Estos programas, incluidos entre las recomendaciones del PRAN, trabajan en la optimización de la prescripción de antimicrobianos, para mejorar el beneficio clínico de los pacientes que los necesitan, minimizar los efectos adversos, controlar la aparición de resistencias y garantizar el uso de tratamientos coste-eficaces18. En consonancia, el estudio de González-del Castillo et al.4, analizó el efecto de la aplicación del PROA en urgencias sobre 376 pacientes con algún proceso infeccioso, observando una disminución de la cifra de inadecuación hasta en 15,8% y argumentando la mejoría gracias a la protocolización extendida en su SUH de guías de tratamiento antiinfeccioso empírico, acompañada de actividades formativas promovidas por los equipos de trabajo especializados en PROA. En la misma línea, otros autores como Zimmerman et al.19 observaron un aumento significativo en el cumplimiento de la adecuación de la prescripción de antiinfecciosos en la neumonía asociada a la comunidad, tras impulsar la protocolización y educación a los prescriptores. En conjunto y en relación con el presente estudio, se detecta la necesidad de desarrollar y utilizar protocolos de tratamiento antiinfeccioso en casos empíricos, así como avanzar en la formación continua de los facultativos de urgencias3. Enfocados en este punto, en los últimos años se empieza a poner en valor el rol del farmacéutico en las actividades clínicas, lo que ha llevado a un incremento exponencial en el proceso de integración del farmacéutico en el equipo multidisciplinar de urgencias20. Es así como, según la «American Society of Health-System Pharmacists», los farmacéuticos clínicos se consideran imprescindibles tanto en la implantación de los PROA como en la participación en programas de prevención y control de infecciones21. Este hecho debe motivar al farmacéutico hospitalario en la promoción del uso racional de antimicrobianos.
El estudio presenta diversas limitaciones, por un lado, se trata de un estudio descriptivo, observacional, transversal y unicéntrico, que aporta información puntual sobre un proceso de desarrollo longitudinal. Por otro lado, la revisión retrospectiva de las historias clínicas de los pacientes, las cuales en ocasiones carecían de rigor clínico dada la alta presión asistencial de los SUH, dificulta la recogida de ciertos parámetros. La revisión por pares y el análisis de concordancia realizado posteriormente, refuerza el resultado de la inadecuación antimicrobiana obtenida.
En conclusión, en el SUH estudiado existe una alta tasa de prescripción inadecuada de antimicrobianos según las guías de tratamiento locales. Los resultados de este estudio permiten reconocer la viabilidad e importancia de seguir estudiando esta temática y ofrecen una información de carácter esencial para la realización de proyectos a mayor escala donde se aborde la implementación de estrategias que fomenten el uso racional de antimicrobianos en el SUH y su impacto clínico.
Presentación a congresosPresentación como comunicación en formato póster de los resultados preliminares del estudio y bajo el título «Adecuación de la prescripción de antiinfecciosos en el servicio de urgencias» en el 65° Congreso nacional de la Sociedad Española de Farmacia Hospitalaria (SEFH). Congreso virtual, del 20 al 22 de octubre de 2020.
Aportación a la literatura científicaEl presente estudio analiza la adecuación en el uso de antimicrobianos en el contexto de urgencias hospitalarias. La información obtenida es fundamental para la creación de estrategias de uso racional de antimicrobianos.
Responsabilidades éticasEl estudio se llevó a cabo siguiendo las normas de buena práctica clínica y los principios éticos, que tienen su origen en la Declaración de Helsinki, y fue aprobado por el Comité de Ética de Investigación local (IB1512/20). Los datos se recogieron de forma codificada, mediante revisión retrospectiva de historias clínicas.
FinanciaciónSin financiación.
Declaración de autoríaSe declara que los 6 autores han contribuido intelectualmente en el diseño del trabajo, recogida de datos y análisis e interpretación de los resultados, así como en la escritura y aprobación de la versión final del artículo.
Conflicto de interesesSin conflicto de intereses.