Los microorganismos del grupo Mycobacterium avium complex (MAC) constituyen la causa más frecuente de infección pulmonar por micobacterias no tuberculosas (MNT) en pacientes con enfermedades predisponentes: asma, enfisema, enfermedad pulmonar obstructiva crónica (EPOC), bronquiectasias, etc.1. El tratamiento de la infección pulmonar por MAC debe basarse en la combinación de rifamicina, macrólido y etambutol2. Rifampicina es la rifamicina más utilizada por su mayor experiencia de uso. Sin embargo, este fármaco es responsable de un elevado número de interacciones por su potente poder inductor sobre CYP450, lo que obliga, en ocasiones, a su sustitución por otra alternativa.
Describimos el caso de una paciente con infecciones recurrentes por MAC en tratamiento con acenocumarol, portadora de una prótesis cardiaca mecánica que ejemplifica la dificultad de combinar rifamicinas con fármacos anticoagulantes.
Descripción del casoUna paciente de 67 años fue diagnosticada de bronquiectasias en 2010, por lo que se encontraba en seguimiento por la unidad de neumología. Desde entonces, la paciente ha presentado infecciones recurrentes, siendo los microorganismos más frecuentemente aislados Escherichia coli, Staphylococcus aureus sensible a meticilina (SAMS), Pseudomonas aeruginosa y MAC. Respecto a las infecciones por MAC, el primer aislamiento se obtuvo en un broncoaspirado realizado en 2019, decidiéndose iniciar tratamiento con rifampicina, claritromicina y etambutol durante 12 meses. Sin embargo, a principios de 2022 se aisló el microorganismo nuevamente en la muestra de esputo, catalogándose el caso como fallo de erradicación. La paciente pasó a consultas de seguimiento por parte de la unidad de enfermedades infecciosas. A finales de 2022 se volvió a aislar en esputo MAC, indicándose el tratamiento con rifampicina 300 mg 2 comprimidos al día, azitromicina 500 mg al día y etambutol 400 mg 3 cápsulas al día durante 12 meses.
Paralelamente, en 2008 la paciente había sido diagnosticada de fibrilación auricular, por lo que desde entonces se encontraba en tratamiento con anticoagulantes. Posteriormente, en 2011 fue diagnosticada de valvulopatía mitral reumática con estenosis severa, en seguimiento por la unidad de cardiología. Debido a la progresión de la insuficiencia cardiaca a clase funcional III NYHA (New York Heart Association), fue evaluada para intervención quirúrgica y en 2014 recibió una cirugía de sustitución de la válvula mitral por prótesis metálica. Como medicación anticoagulante se recomendó acenocumarol, dosificado según los controles de hematología.
Analizando el caso, se detectó el riesgo de una interacción grave entre rifampicina y acenocumarol cuando ambos fármacos se administran concomitantemente (tabla 1). Ambos fármacos se administraron simultáneamente durante 2 meses, no se llevó a cabo un control analítico, no obstante, no hubo manifestaciones clínicas. Finalmente, tras solicitar el consentimiento de la paciente y valorando el riesgo-beneficio de las opciones terapéuticas, se decidió el siguiente tratamiento antiinfeccioso: rifabutina 150 mg, 2 comprimidos al día; azitromicina 500 mg, un comprimido en el desayuno; etambutol 400 mg, 3 comprimidos en el almuerzo y clofazimina 100 mg en el desayuno. Como tratamiento anticoagulante, un fármaco perteneciente al grupo de los nuevos anticoagulantes orales (NACO).
Interacciones entre rifampicina y rifabutina y fármacos anticoagulantes
| Rifampicina(inductor de glicoproteína-P y potente inductor de CYP3A4) | Rifabutina(inductor moderado de CYP3A4) | |
|---|---|---|
| Apixaban | Grave3,4Evitar el uso concomitanteDisminución de la concentración sérica de apixaban y aumento del riesgo de evento tromboembólicoSe recomienda monitorización de la concentración sérica de apixaban | Menor3,4Disminución de la concentración sérica de apixabanPor lo general, no se recomienda ninguna acción |
| Rivaroxaban | Grave3,4Evitar el uso concomitanteDisminución de la concentración sérica de rivaroxaban | Menor3,4Disminución de la concentración sérica de rivaroxabanPor lo general, no se recomienda ninguna acción |
| Edoxaban | Grave3Evitar uso concomitanteDisminución de la concentración sérica de edoxabanModerado4Evitar el uso concomitanteDisminución de la concentración sérica de edoxaban | Sin interacción3,4 |
| Dabigatrán | Grave3,4Evitar el uso concomitanteDisminución de la concentración sérica de dabigatrán y aumento del riesgo de trombosisSe recomienda monitorización de la concentración sérica de dabigatrán | Sin interacción3,4 |
| Warfarina | Moderada3Disminución de la eficacia anticoagulante de la warfarinaSe recomienda control del tiempo de protrombina (PT) y el índice internacional normalizado (INR). Con frecuencia, pueden ser necesarios ajustes de dosis de warfarinaGrave4Disminución de la concentración sérica de los antagonistas de la vitamina KConsidere alternativas a esta combinación cuando sea posible | Moderada3Disminución de la eficacia anticoagulante de la warfarinaSe recomienda control del tiempo de protrombina (PT). Con frecuencia, pueden ser necesarios ajustes de dosis de warfarinaGrave4Disminución de la concentración sérica de los antagonistas de la vitamina KConsidere alternativas a esta combinación cuando sea posible |
| Acenocumarol | Grave3,4Disminución de la concentración sérica de los antagonistas de la vitamina KConsidere alternativas a esta combinación cuando sea posible | Grave3,4Considere alternativas a esta combinación cuando sea posible |
| HBPM (Enoxaparina) | Sin interacción3,4 | Sin interacción3,4 |
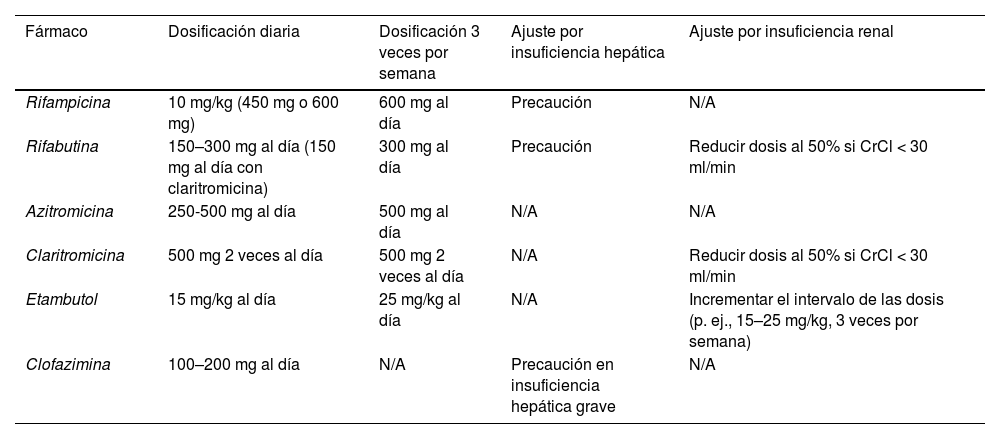
Según la guía de la Sociedad Americana de Enfermedades Infecciosas (Infectious Diseases Society of America, IDSA)2 el régimen de tratamiento recomendado para infecciones nodulares-bronquiectásicas producidas por MAC es la combinación de 3 fármacos: rifampicina, azitromicina y etambutol; con una frecuencia de dosificación de 3 veces por semana (tabla 2). Como fármacos de segunda línea se proponen rifabutina, fármaco del grupo de las rifamicinas con riesgo de interacción grave con los cumarínicos y moderada-menor con los NACO (tabla 1) y claritromicina. En caso de pacientes que son intolerantes o cuya cepa es resistente a los medicamentos anteriormente citados, los fármacos alternativos son clofazimina, moxifloxacino y linezolid. En cuanto a la duración del tratamiento, se sugiere que los pacientes con MAC sensibles a macrólidos con enfermedad pulmonar deben recibir tratamiento durante al menos 12 meses después de la negativización del cultivo.
Guía de dosis para fármacos usados en el manejo de enfermedad pulmonar por micobacterias no tuberculosas
| Fármaco | Dosificación diaria | Dosificación 3 veces por semana | Ajuste por insuficiencia hepática | Ajuste por insuficiencia renal |
|---|---|---|---|---|
| Rifampicina | 10 mg/kg (450 mg o 600 mg) | 600 mg al día | Precaución | N/A |
| Rifabutina | 150–300 mg al día (150 mg al día con claritromicina) | 300 mg al día | Precaución | Reducir dosis al 50% si CrCl < 30 ml/min |
| Azitromicina | 250-500 mg al día | 500 mg al día | N/A | N/A |
| Claritromicina | 500 mg 2 veces al día | 500 mg 2 veces al día | N/A | Reducir dosis al 50% si CrCl < 30 ml/min |
| Etambutol | 15 mg/kg al día | 25 mg/kg al día | N/A | Incrementar el intervalo de las dosis (p. ej., 15–25 mg/kg, 3 veces por semana) |
| Clofazimina | 100–200 mg al día | N/A | Precaución en insuficiencia hepática grave | N/A |
N/A: no aplica.
CrCl: aclaramiento de creatinina.
La rifampicina es un potente inductor enzimático y a su vez inductor de transportadores de fármacos, principalmente del citocromo CYP450 y la glicoproteína P (P-gp). Por esta razón, la rifampicina puede ocasionar graves interacciones cuando se coadministra con fármacos sustratos de CYP450 y P-gp. Rifabutina se considera una alternativa a la rifampicina, ya que es un fármaco inductor menos potente y que causa en menor proporción interacción fármaco-fármaco5. En la tabla 1 se reflejan las interacciones documentadas de rifampicina y rifabutina con los principales fármacos anticoagulantes3,4.
Tras una revisión de la documentación publicada, existen algunos casos clínicos6,7 reportados donde se mantuvo la administración concomitante de rifampicina-warfarina realizando un seguimiento exhaustivo del Índice Internacional Normalizado (INR) para el ajuste de dosis de warfarina. Por el contrario, en el caso de una paciente con tromboembolismo pulmonar y trombosis cerebral en tratamiento concomitante con rifampicina y warfarina, no se logró alcanzar el nivel terapéutico de warfarina por lo que esta se sustituyó por edoxaban8.
Como propuesta, según las recomendaciones de tratamiento para MAC, las interacciones entre fármacos y los casos clínicos publicados, las alternativas de tratamiento para esta paciente serían: a) como primera opción, combinar rifabutina, azitromicina, etambutol y/o clofazimina junto a un NACO, a excepción de dabigatrán, que está contraindicado en pacientes con prótesis valvular cardiaca según se indica en una nota informativa de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS)9 y según los resultados del ensayo Re-ALGIN10, que concluyen que dabigatrán aumenta el riesgo de ictus isquémicos y trombosis en pacientes portadores de prótesis valvular cardiaca. Las heparinas de bajo peso molecular (HBPM), podrían ser la opción que evitara las interacciones fármaco-fármaco, pero se desestimó en este caso al oponerse la paciente a la administración subcutánea diaria. Además, en esta opción hay que considerar el riesgo de prolongación del intervalo QT debido al uso simultáneo de clofazimina y azitromicina3,4. b) como segunda opción, si se desea continuar con un anticoagulante cumarínico, la alternativa sería utilizar una pauta sin rifamicinas: moxifloxacina-azitromicina-etambutol. Esta combinación es menos eficaz pero menos tóxica. c) Como última opción, se podría asumir que el descenso del AUC (50%) de los cumarínicos producido por la interacción con rifampicina es compensado por el aumento del AUC (54%) producido por la interacción con los macrólidos, por lo que se mantendría el esquema: rifampicina, azitromicina, etambutol y acenocumarol3,4, pero dada la gran variabilidad individual, obligaría a un control muy estrecho del INR.
Como conclusión, se necesitan estudios para definir la mejor opción de anticoagulación en los pacientes que requieren tratamiento con rifamicinas.
Responsabilidades éticasEste caso se apela a lo señalado por el Comité Internacional de Editores de Revistas Médicas (ICMJE).
FinanciaciónSin financiación.
AutoríaLupe Rodríguez-de Francisco realizó la redacción del manuscrito; Rafael Luque-Márquez, Marta Mejías-Trueba, Laura Herrera-Hidalgo y María Victoria Gil-Navarro revisaron críticamente el contenido intelectual del manuscrito y aprobaron la versión final que se presentará; Lupe Rodríguez-de Francisco presentó el manuscrito.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses.