comparar los cambios en el perfil lipídico y los eventos cardiovasculares en vida real en una cohorte de pacientes VIH naive y pretratados que han recibido elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato o dolutegravir/abacavir/lamivudina.
Métodose realizó un estudio de cohortes retrospectivo en personas VIH naive y pretratadas que durante el periodo de seguimiento (marzo 2015 - junio 2019) recibieron elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato o dolutegravir/abacavir/lamivudina en un hospital de referencia en España. Se registraron variables epidemiológicas, clínicas e inmunovirológicas. Se consideraron datos del perfil lipídico al inicio del estudio, a las 48 y 120 semanas después de iniciar la terapia del estudio, de los eventos cardiovasculares (infarto de miocardio, insuficiencia cardíaca, accidente cerebrovascular, trombosis venosa profunda, miocardiopatía, síndrome coronario agudo sin elevación del segmento ST e infarto de miocardio con elevación del segmento ST) y factores de riesgo cardiovascular. Los datos se obtuvieron de la historia clínica. Se realizó un análisis estadístico utilizando el software SPSS v.24.
Resultadosse incluyeron en el estudio un total de 266 pacientes a tratamiento con elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato y 191 con dolutegravir/abacavir/lamivudina. Después de 120 semanas de tratamiento se observó un empeoramiento del perfil lipídico basal en el grupo elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato, tanto en los pacientes naive como en los pretratados, no siendo tan pronunciado en el grupo de pacientes que recibieron dolutegravir/abacavir/lamivudina. Cuando se comparó el perfil lipídico de ambos grupos de tratamiento, se encontraron diferencias estadísticamente significativas en los pacientes pretratados a favor de dolutegravir/abacavir/lamivudina, en el colesterol total (204,1 ± 38,2 vs. 187,3 ± 29,4, p < 0,001) y LDL-C (126,1 ± 31,9 vs. 113,5 ± 28,5, p = 0,001) en la semana 48, y en el colesterol total (201,1 ± 33,4 vs. 188,7 ± 33,9, p = 0,013) y HDL-C (54,2 ± 15,6 vs. 48,3 ± 14,3, p = 0,01) en la semana 120. No se encontraron diferencias significativas en los eventos cardiovasculares durante el periodo de seguimiento, ni en los pacientes naive ni en los pretratados.
Conclusionesel perfil lipídico en el grupo elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato empeoró durante el seguimiento, tanto en los pacientes naive como en los pretratados, no siendo tan notable en el grupo dolutegravir/abacavir/lamivudina. Ambos regímenes fueron bien tolerados, con tasas similares de eventos cardiovasculares.
To compare lipid profile changes and cardiovascular events among HIV naïve and experienced patients from a real-world cohort treated with elvitegravir/cobicistat/emtricitabine/tenofovir alafenamide fumarate or dolutegravir/abacavir/lamivudine.
MethodA retrospective cohort study in HIV naïve and experienced people at a reference hospital in Spain was done. During the follow-up (March 2015-June 2019), patients were treated with elvitegravir/cobicistat/emtricitabine/tenofovir alafenamide fumarate or dolutegravir/abacavir/lamivudine. Epidemiological, clinical and immunovirological variables were recorded. A statistical analysis of the lipid profile at baseline, 48 and 120 weeks after initiating the study therapy, cardiovascular events (myocardial infarction, heart failure, cerebrovascular accident, deep venous thrombosis, myocardiopathy, non-ST- segment elevation acute coronary syndrome, and ST-segment elevation myocardial infarction) and cardiovascular risks factors was performed. Data were analysed in naïve and experienced patients from each of the study treatments. The data was obtained from the medical history. The statistical analysis was performed with SPSS v.24 software.
ResultsA total of 266 and 191 patients receiving treatment with elvitegravir/cobicistat/emtricitabine/tenofovir alafenamide fumarate and dolutegravir/abacavir/lamivudine were included in the study, respectively. After 120 weeks of treatment, a worsening of the lipid profile was found in the elvitegravir/cobicistat/emtricitabine/tenofovir alafenamide fumarate group, both in naïve and experienced patients, whereas not so conspicuously observed in the dolutegravir/abacavir/lamivudine group. Statistically significant differences between both groups were found in experienced patients favoring dolutegravir/abacavir/lamivudine; in total cholesterol (204.1 ± 38.2 vs. 187.3 ± 29.4, p < 0.001) and LDL-C (126.1 ± 31.9 vs. 113.5 ± 28.5, p = 0.001) at week 48, and in total cholesterol (201.1 ± 33.4 vs. 188.7 ± 33.9, p = 0.013) and HDL-C (54.2 ± 15.6 vs. 48.3 ± 14.3, p = 0.01) at week 120. No significant differences in cardiovascular events were found, neither in naïve nor in experienced patients.
ConclusionsThe lipid profile among elvitegravir/cobicistat/emtricitabine/tenofovir alafenamide fumarate group worsened throughout the follow-up, both in naïve and experienced patients, not so remarkable in the dolutegravir/abacavir/lamivudine group. Both regimens were well tolerated, with similar rates of cardiovascular events.
La terapia antirretroviral (TARV) ha revolucionado el manejo del VIH, pasando a considerarse una enfermedad crónica e incrementando la esperanza de vida1,2. El envejecimiento de la población ha traído consigo un aumento de la incidencia de comorbilidades cardiovasculares en las personas que viven con el VIH-sida (PLWHIV), ya que, presentan una mayor prevalencia de factores de riesgo cardiovascular (hipertensión, diabetes y dislipidemia)3,4. Aunque están apareciendo nuevos fármacos con mejores perfiles de seguridad, estos no están exentos de efectos adversos, como sucede con los cambios que se han visto que se producen a nivel del perfil lipídico5,6. Además, diversos estudios han demostrado que las PLWHIV tienen un mayor riesgo de desarrollar insuficiencia cardiaca, ictus o infarto de miocardio7,8.
Entre los diferentes fármacos disponibles, el tratamiento más adecuado para el paciente tiene en cuenta las características individuales, las pruebas de resistencia a medicamentos, la polifarmacia y el riesgo de interacciones. Las guías clínicas nacionales e internacionales, que siempre instan al tratamiento individualizado, son un manual de referencia y de orientación para el manejo del sida y recomiendan tras el diagnóstico, un inicio precoz9,10.
Los 2 regímenes de tratamiento más utilizados entre 2015 y 2019 en España fueron las combinaciones de fármacos dolutegravir/abacavir/lamivudina (DTG/ABC/3TC) y elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato (EVG/C/FTC/TAF).
Las variaciones de los parámetros lipídicos en los estudios aleatorizados y con grupo de control de EVG/C/FTC/TAF y DTG/ABC/3TC fueron mínimas, sin significación clínica ni estadística11–16. Además, no existen estudios, hasta donde sabemos, que comparen directamente estos regímenes.
El objetivo principal de este estudio es comparar los cambios en el perfil lipídico y los episodios cardiovasculares en una cohorte de la vida real de pacientes naive y pretratados con EVG/C/FTC/TAF o con DTG/ABC/3TC infectados por el VIH.
MétodosSe realizó un estudio observacional retrospectivo unicéntrico (hospital universitario del noroeste de España) con PLWHIV adultos que recibieron EVG/C/FTC/TAF o DTG/ABC/3TC desde marzo de 2015 hasta junio de 2019. Las recomendaciones de las guías de práctica clínica nacionales de cada año y las características de cada paciente fueron determinantes para elegir el tratamiento17. El tiempo de seguimiento se definió como el periodo desde el inicio del TARV del estudio hasta su interrupción, abandono voluntario o pérdida de seguimiento del paciente, fallecimiento o finalización del estudio.
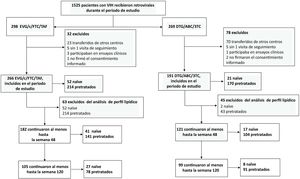
Se incluyeron en el estudio todos los adultos infectados por el VIH tratados con EVG/C/FTC/TAF o DTG/ABC/3TC durante el periodo de seguimiento, que firmaron el consentimiento informado y que, como mínimo, habían acudido a una visita médica. Se excluyeron del estudio los pacientes trasladados desde otros centros (hospitales o centros penitenciarios) (n = 93), aquellos que abandonaron voluntariamente el tratamiento sin haber acudido a una visita de seguimiento (n = 10) y los que participaban en ensayos clínicos (n = 4) o no firmaron el consentimiento informado (n = 3).
Este estudio fue aprobado por el comité de ética de nuestro hospital. El estudio se llevó a cabo de acuerdo con la Declaración de Helsinki de buenas prácticas clínicas.
Se examinaron diversas variables epidemiológicas, clínicas e inmunovirológicas. Se analizaron los datos de los pacientes naive y pretratados para cada grupo de tratamiento del estudio.
Se registraron los siguientes factores de riesgo cardiovascular: hipertensión arterial, diabetes mellitus, tabaquismo y dislipidemia (definida como colesterol total ≥ 200 mg/dl, triglicéridos ≥ 150 mg/dl o colesterol LDL ≥ 130 mg/dl). Los datos se obtuvieron a partir de analíticas de sangre, los datos en la historia clínica o el uso de tratamiento farmacológico (fármacos antihipertensivos, insulina o hipoglucemiantes orales, o tratamiento hipolipidemiante).
Se compararon los valores iniciales del perfil lipídico (colesterol total (CT), triglicéridos (TG), colesterol LDL (LDL-C), colesterol HDL (HDL-C), cocientes CT/HDL-C y LDL-C/HDL-C) con los obtenidos a las 48 y 120 semanas de iniciar el tratamiento con EVG/C/FTC/TAF o DTG/ABC/3TC. En ambos grupos de tratamiento, se excluyó del análisis a los pacientes que tenían prescritos fármacos hipolipidemiantes. En el análisis estadístico del perfil lipídico solo se incluyeron aquellos pacientes que habían alcanzado las semanas 48 y 120 de tratamiento en la fecha de corte del estudio y para los que existían datos de laboratorio en dichas semanas, manteniendo en el resto del análisis.
Antes y durante el seguimiento se registraron los antecedentes de episodio cardiovascular (incluidos infarto de miocardio, insuficiencia cardiaca, accidente cerebrovascular, trombosis venosa profunda, miocardiopatía, síndrome coronario agudo sin elevación del segmento ST e infarto de miocardio con elevación del segmento ST).
Si bien los pacientes con prescripción de hipolipidemiantes fueron excluidos del análisis lipídico (fig. 1), todos los pacientes fueron incluidos en el análisis de episodios cardiovasculares.
El análisis estadístico se realizó con el programa SPSS v. 24. Las variables cuantitativas se expresaron como medias ± desviación estándar y las cualitativas como porcentajes y frecuencias. Las diferencias entre grupos se compararon mediante la prueba χ2 de Pearson o la prueba exacta de Fisher y la prueba t de Student o la prueba U de Mann-Whitney, respectivamente, para las variables categóricas y continuas. Las medidas repetidas se compararon mediante la prueba t de Student de muestras emparejadas o la prueba de rangos con signo de Wilcoxon. Se realizó un análisis univariante con todas las covariables. Para identificar el riesgo de interrupción por acontecimientos adversos (AE) por el tratamiento, se realizó un análisis de regresión de Cox. Los valores p iguales o inferiores a 0,05 se consideraron estadísticamente significativos.
ResultadosDiseño del estudio y características basales de la cohorte estudiadaEl diseño del estudio y todas las características de la población estudiada se recogen en la figura 1 y la tabla 1. Se incluyeron a un total de 457 pacientes en el estudio, 266 pacientes fueron tratados con EVG/C/FTC/TAF y 191 con DTG/ABC/3TC. Ambos grupos de tratamiento fueron comparables entre sí respecto a las características basales, encontrando diferencias estadísticamente significativas en cuanto a la edad, el número de pacientes naive y pretratados, el factor de riesgo respecto a la adquisición de la infección por VIH y, entre los pacientes pretratados en la función renal, los niveles de TG, hipertensión e historia de tabaquismo.
Características basales de la población del estudio
| Variables | EVG/C/FTC/TAF (n = 266) | DTG/ABC/3TC (n = 191) | Valor p |
|---|---|---|---|
| Varones (%) | 76,3 | 74,9 | 0,722 |
| Edad (media ± DE) | 48,0 ± 10,5 | 50,9 ± 10,6 | 0,004 |
| 20-40 años (%) | 23,7 | 13,1 | 0,018 |
| 41-60 años (%) | 65,8 | 74,3 | |
| > 60 años (%) | 10,5 | 12,6 | |
| Factor de riesgo de adquisición de la infección por VIH (%) | 0,030 | ||
| HSH | 36,5 | 26,7 | |
| Heterosexual | 32,3 | 33,5 | |
| CDI | 23,3 | 35,1 | |
| Vertical | 1,5 | 0,5 | |
| Desconocido | 6,4 | 4,2 | |
| naive (%) | 19,5 | 11 | 0,014 |
| Datos inmunovirológicos | |||
| promedio de linfocitos CD4 (linfocitos/μL ± DE) | 463,1 ± 362,8 | 344,1 ± 199,7 | 0,314 |
| Promedio ARN-VIH (log copias/ml ± DE) | 4,7 ± 0,9 | 5,1 ± 0,8 | 0,025 |
| Factores de riesgo cardiovascular (%) | |||
| Hipertensión | 7,7 | 0 | 0,318 |
| Dislipidemia | 51,9 | 28,6 | 0,07 |
| Diabetes | 1,9 | 0 | 1,0 |
| Obesidad | 1,9 | 0 | 1,0 |
| Tabaquismo | 44,2 | 33,3 | 0,392 |
| Previo | 20,8 | 14,3 | 1,0 |
| Actual | 79,2 | 85,7 | 1,0 |
| Datos del perfil lipídico | |||
| Niveles de lípidos (media ± DE) | |||
| TG (mg/dl) | 123,4 ± 56,2 | 95,0 ± 39,0 | 0,051 |
| CT (mg/dl) | 170,8 ± 41,1 | 156,2 ± 43,8 | 0,166 |
| LDL-C (mg/dl) | 106,8 ± 36,4 | 116,7 ± 61,2 | 0,926 |
| HDL-C (mg/dl) | 42,9 ± 9,0 | 38,3 ± 9,3 | 0,126 |
| Relación CT: HDL-C | 4,1 ± 0,9 | 4,3 ± 0,9 | 0,502 |
| Relación LDL-C/HDL-C | 2,5 ± 0,8 | 2,8 ± 0,8 | 0,295 |
| Valores lipídicos fuera de rango (%) | |||
| TG > 150 mg/dl | 28,9 | 10,5 | 0,195 |
| CT > 200 mg/dl | 22,2 | 15 | - |
| C-LDL> 130 mg/dl | 22,5 | 27,8 | - |
| Función renal | |||
| AcCr: | |||
| Normal (> 60 ml/min) (%) | 98,1 | 100 | 1 |
| Ligera (59-30 ml/min) (%) | 1,9 | 0 | |
| Moderada (29-15 ml/min) (%) | 0 | 0 | |
| CrSuero mg/dl (media ± DE) | 0,91 ± 0,19 | 1,0 ± 0,18 | 0,08 |
| Pretratados (%) | 80,5 | 89,0 | 0,014 |
| Datos inmunovirológicos | |||
| promedio, linfocitos CD4 (linfocitos/μL ± DE) | 633,7 ± 314,0 | 669,6 ± 332,2 | 0,274 |
| ARN-VIH (%CV < 50 copias/ml) | 84,0 | 85,3 | 0,727 |
| Factores de riesgo cardiovascular (%) | |||
| Hipertensión | 18,6 | 25,9 | 0,03 |
| Dislipidemia | 58,4 | 62,4 | 0,433 |
| Diabetes | 7,5 | 8,8 | 0,630 |
| Obesidad | 5,1 | 4,7 | 0,845 |
| Tabaquismo | 58,9 | 42,9 | 0,002 |
| Previo | 29,1 | 25,0 | 0,531 |
| Actual | 70,9 | 75,0 | |
| Datos del perfil lipídico | |||
| Niveles de lípidos (media ± DE) | |||
| TG (mg/dl) | 121,9 ± 68,6 | 142,8 ± 91,8 | 0,035 |
| CT (mg/dl) | 181,9 ± 36,8 | 187,8 ± 47,1 | 0,191 |
| LDL-C (mg/dl) | 111,1 ± 31,8 | 114,4 ± 49,1 | 0,913 |
| HDL-C (mg/dl) | 47,8 ± 18,6 | 49,5 ± 15,6 | 0,229 |
| Relación CT/HDL-C | 4,1 ± 1,0 | 4,1 ± 1,2 | 0,796 |
| Cociente LDL-C/HDL-C | 2,5 ± 0,8 | 2,4 ± 0,9 | 0,266 |
| -Valores lipídicos fuera de rango (%) | |||
| TG > 150 (mg/dl) | 24,4 | 29,5 | - |
| CT > 200 (mg/dl) | 27,5 | 37,3 | - |
| C-LDL > 130 (mg/dl) | 27 | 25,8 | - |
| Función renal | |||
| AcCr: | |||
| Normal (> 60 ml/min) (%) | 88,7 | 81,1 | 0,035 |
| Ligera (59-30 ml/min) (%) | 11,3 | 18,9 | |
| Moderada (29-15 ml/min) (%) | 0 | 0 | |
| CrSuero mg/dl (media ± DE) | 1,01 ± 0,24 | 1,08 ± 0,24 | 0,004 |
Las diferencias estadísticamente significativas se muestran en negrita.
AcCl: aclaramiento de creatinina; CDI: consumo de drogas inyectables; C-LDL: Colesterol LDL; CT: colesterol total; Crserico: creatinina en suero; CV: carga vírica; HDL-C: colesterol HDL; HSH: hombres que tienen sexo con hombres; TG: triglicéridos.
La mayoría de los pacientes del estudio pertenecían al sexo masculino (75,7%). La edad media fue de 49,2 ± 10,7 años, con un mayor número de pacientes jóvenes en el grupo EVG/C/FTC/TAF. La mayoría de los pacientes (84%) ya había recibido algún TARV previo, y las principales razones que motivaron el cambio a uno de los tratamientos del estudio fueron la simplificación (38,0%), la prevención de EA (31,3%) y los EA (18,2%). En el grupo DTG/ABC/3TC se observó un mayor porcentaje de pacientes pretratados.
En el grupo EVG/C/FTC/TAF, 8 pacientes pretratados habían sufrido un evento cardiovascular antes de iniciar el TARV del estudio frente a los 5 pacientes pretratados en el grupo DTG/ABC/3TC (p = 0,214). Los pacientes naive de ambos grupos no habían sufrido ningún acontecimiento cardiovascular previo.
Datos del perfil lipídicoCuando excluimos a los pacientes con tratamiento hipolipidemiante previo o durante el seguimiento (n = 63) (fig. 1), los pacientes del grupo de tratamiento EVG/C/FTC/TAF mostraron variaciones significativas en su perfil lipídico.
En los pacientes naive se observaron diferencias estadísticamente significativas en el CT, el LDL-C y el HDL-C a las 48 semanas de iniciar el tratamiento con EVG/C/FTC/TAF, diferencias que se mantuvieron a las 120 semanas. Entre los pacientes pretratados, se observaron diferencias estadísticamente significativas en todos los perfiles lipídicos a las 48 semanas, pero solo el CT, el LDL-C y el HDL-C eran estadísticamente significativos a las 120 semanas (fig. 2).
Evolución del perfil lipídico en el grupo EVG/C/FTC/TAF tras 48 y 120 semanas de tratamiento.
Se excluyeron ÇÇÇÇ Las diferencias estadísticamente significativas se muestran en negrita.
TG: triglicéridos; CT: colesterol total; LDL-C: colesterol LDL; HDL-C: colesterol HDL; S-48: semana 48; S-120: semana 120.
Valores p: perfil lipídico al inicio del estudio frente al perfil lipídico en la semana 48 y en la semana 120.
El porcentaje de pacientes naive con valores de CT por encima del rango normal a las 48 semanas (53,6%) y a la semana 120 (48,1%) tras la prescripción de EVG/C/FTC/TAF fue superior que al inicio del estudio (22,2%). El porcentaje de pacientes naive con valores de LDL-C superiores a los valores basales también fue superior (47,5 y 48,1% a las 48 y 120 semanas, respectivamente, frente al 22,5% al inicio del estudio). En los pacientes pretratados, estos valores también estaban por encima del intervalo normal: CT elevado a las 48 semanas (57,9%) y a las 120 semanas (56,4%), frente a un valor inicial de 27,5%; LDL-C a las 48 semanas (47,7%) y 120 semanas (38,5%), frente a un valor basal de 27,0%; TG a las 48 semanas (29,7%) y 120 semanas (25,7%) frente a un valor basal de 24,4%.
En cuanto al grupo DTG/ABC/3TC, los pacientes naive mostraron variaciones significativas al compararse los valores iniciales de CT, LDL-C y HDL-C con los obtenidos a las 48 semanas, y los valores de CT y HDL-C a las 120 semanas del inicio del tratamiento. Estos datos excluían a los pacientes con tratamiento hipolipidemiante (n = 2, fig. 1). Entre los pacientes pretratados, no se observaron diferencias estadísticamente significativas en los niveles de lípidos (fig. 3).
Evolución del perfil lipídico en el grupo DTG/ABC/3TC tras 48 y 120 semanas de tratamiento.
ÇÇ se excluyeron XX
Las diferencias estadísticamente significativas se muestran en negrita.
TG: triglicéridos; CT: colesterol total; LDL-C: colesterol LDL; HDL-C: colesterol HDL; S-48: semana 48; S-120: semana 120.
Valores p: perfil lipídico al inicio del estudio frente al perfil lipídico en la semana 48 y en la semana 120.
El porcentaje de pacientes naive con valores de CT por encima del rango normal a las 48 (17,6%) y a las 120 semanas (25%) tras la prescripción de DTG/ABC/3TC fue similar a la obtenida al inicio del estudio (15%). Los valores de TG en los pacientes naive estaban por encima del rango normal a las 48 (23,5%) y las 120 semanas (25%) respecto a los valores basales (10,5%); sin embargo, el porcentaje de pacientes naive con valores de LDL-C fuera de rango disminuyó respecto a los valores basales (27,8%) a las 48 (25,1%) y 120 (12,5%) semanas. La tasa de pacientes pretratados con valores por encima del rango normal fue mayor a las 48 semanas (TG 33,6%; LDL-C 29,8 %) y a las 120 semanas (TG 33 %; LDL-C 33,3 %) que al inicio del estudio (TG 29,5 %, LDL-C 25,8 %). El porcentaje de pacientes con niveles de CT por encima del rango normal a las 120 semanas fue similar al observado al inicio del estudio (37,4% frente a 37,3%, respectivamente).
Al comparar los dos grupos de estudio, se observaron niveles basales de lípidos similares en los dos grupos de estudio, tanto en los pacientes naïve como en los experimentados (Tabla 1). Cuando comparamos los dos tratamientos antirretrovirales excluyendo a aquellos pacientes con prescripción de fármacos hipolipemiantes, se observaron diferencias estadísticamente significativas en los niveles de CT (204,1±38,2 frente a 187,3±29,4, p<0,001) y LDL-C (126,1±31,9 frente a 113,5±28,5, p=0,001). 113,5±28,5, p=0,001) en los pacientes experimentados en la semana 48 y en el CT (201,1±33,4 vs. 188,7±33,9, p=0,013) y HDL (54,2±15,6 vs. 48,3±14,3, p=0,010) en la semana 120 para EVG/c/FTC/TAF y DTG/ABC/3TC, respectivamente (Tabla 2).
Cambios del perfil lipídico en los grupos EVG/C/FTC/TAF y DTG/ABC/3TC tras 48 y 120 semanas de tratamiento
| S48 | SW120 | |||||
|---|---|---|---|---|---|---|
| EVG/C/FTC/TAF | DTG/ABC/3TC | Valor pa | EVG/C/FTC/TAF | DTG/ABC/3TC | Valor pb | |
| Pacientes naive | (n = 41) | (n = 17) | (n = 27) | (n=8) | ||
| Niveles de lípidos (media ± DE) | ||||||
| TG (mg/dl) | 126,8 ± 60,7 | 117,2 ± 51,6 | 0,626 | 127,1 ± 53,7 | 161,3 ± 180,6 | 0,44 |
| CT (mg/dl) | 202,1 ± 40,5 | 184,8 ± 50,4 | 0,078 | 195,0 ± 34,0 | 173,0 ± 28,9 | 0,080 |
| C-LDL (mg/dl) | 127,6 ± 37,7 | 116,3 ± 43,1 | 0,261 | 121,1 ± 32,2 | 101,8 ± 22,0 | 0,080 |
| C-HDL (mg/dl) | 50,1 ± 12,1 | 46,9 ± 7,8 | 0,531 | 48,4 ± 10,9 | 45,8 ± 10,8 | 0,665 |
| Cociente CT/C-HDL | 4,2 ± 1,2 | 4,0 ± 1,0 | 0,690 | 4,2 ± 1,0 | 3,9 ± 1,1 | 0,610 |
| Cociente C-LDL/C-HDL | 2,7 ± 1,0 | 2,5 ± 0,8 | 0,650 | 2,6 ± 0,8 | 2,3 ± 0,6 | 0,492 |
| Pacientes pretratados | (n = 141) | (n = 104) | (n = 78) | (n =91) | ||
| Niveles de lípidos (media ± DE) | ||||||
| TG (mg/dl) | 145,6 ± 114,2 | 135 ± 66,1 | 0,811 | 123,7 ± 66,6 | 156,6 ± 123,2 | 0,058 |
| CT (mg/dl) | 204,1 ± 38,2 | 187,3 ± 29,4 | < 0,001 | 201,1 ± 33,4 | 188,7 ± 33,9 | 0,013 |
| C-LDL (mg/dl) | 126,1 ± 32,0 | 113,5 ± 28,5 | < 0,001 | 122,2 ± 26,2 | 113,0 ± 30,0 | 0,058 |
| C-HDL (mg/dl) | 50,7 ± 13,3 | 48,0 ± 13,2 | 0,068 | 54,2 ± 1,6 | 48,3 ± 14,3 | 0,010 |
| Cociente CT/C-HDL | 4,2 ± 1,0 | 4,1 ± 1,0 | 0,705 | 3,9 ± 0,9 | 4,2 ± 1,2 | 0,146 |
| Cociente C-LDL/C-HDL | 2,6 ± 0,8 | 2,5 ± 0,8 | 0,631 | 2,4 ± 0,6 | 2,5 ± 0,9 | 0,336 |
Las diferencias estadísticamente significativas se muestran en negrita.
C-HDL: Colesterol HDL; C-LDL: colesterol LDL; CT: colesterol total; TG: triglicéridos; S48: Semana 48; S120: semana 120.
a: perfil lipídico EVG/C/FTC/TAF frente a DTG/ABC/3TC en la semana 48.
b: perfil lipídico EVG/C/FTC/TAF frente a DTG/ABC/3TC en la semana 120.
Para el análisis de las variaciones del perfil lipídico, se excluyeron todos los pacientes con fármacos hipolipidemiantes. La prescripción global de fármacos hipolipidemiantes en los pacientes pretratados fue similar en ambos grupos al final del estudio (EVG/C/FTC/TAF 26,2%, frente a DTG/ABC/3TC 25,3%, p = 0,846). En los pacientes naive, la prescripción de hipolipidemiantes fue menor que en los pacientes pretratados, y se observó este patrón en ambos grupos de tratamiento (13,5 frente a 9,5%, p = 0,999). Durante el seguimiento, el 9,4% (4 naive y 22 pretratados) y el 8,4% (uno naive y 15 pretratados) de los pacientes que utilizaron EVG/C/FTC/TAF y DTG/ABC/3TC, respectivamente, precisaron prescripción de hipolipidemiantes (p = 0,706).
Datos de riesgo cardiovascularComo se ha descrito previamente en las características basales de la población, al comparar cada factor de riesgo cardiovascular entre los grupos, solo hemos encontrado diferencias significativas en los pacientes pretratados en el hábito tabáquico y en la hipertensión.; sin embargo, hemos observado que el 63,5% de los pacientes naive en el grupo EVG/C/FTC/TAF presentaban al menos un factor de riesgo cardiovascular, frente al 33,3% en el grupo DTG/ABC/3TC (p = 0,019). Entre los pacientes pretratados, el 74,8% del grupo EVG/C/FTC/TAF y el 63,5% del grupo DTG/ABC/3TC (p = 0,07) presentaban al menos un factor de riesgo cardiovascular.
Once pacientes del grupo EVG/C/FTC/TAF pretratados presentaron un evento cardiovascular, 3 de los cuales tuvieron dicho episodio después de iniciar el tratamiento del estudio (n = 1 síndrome coronario agudo sin elevación del segmento ST; n = 1 infarto de miocardio con elevación del segmento ST; n = 1 insuficiencia cardíaca). Por otra parte, en el grupo DTG/ABC/3TC, de los 12 pacientes que sufrieron un episodio cardiovascular, 7 ocurrieron una vez iniciado el tratamiento del estudio (n = 2 síndrome coronario agudo sin elevación del segmento ST; n = 2 accidente cerebrovascular; n = 1 infarto de miocardio; n = 1 trombosis venosa profunda; n = 1 miocardiopatía). Al comparar ambos grupos, no se encontraron diferencias estadísticas significativas (p = 0,214).
En cuanto a los pacientes naive, solo uno del grupo EVG/C/FTC/TAF había sufrido un evento cardiovascular (infarto de miocardio con elevación del segmento ST), y ocurrió después de iniciar el fármaco del estudio (p = 1,0).
Datos de seguimientoUn total de 39 pacientes del grupo EVG/C/FTC/TAF y 33 del grupo DTG/ABC/3TC interrumpieron el TARV durante el seguimiento (p = 0,449). En ambos grupos, los EA fueron el principal motivo de la interrupción (16 pacientes en el grupo EVG/C/FTC/TAF y 21 en el grupo DTG/ABC/3TC), con un riesgo similar de interrupción debida a los EA (HR = 1,77, 95%; IC = 0,92 - 3,39; p = 0,087).
La interrupción debida a la hipercolesterolemia solo se observó en el grupo EVG/C/FTC/TAF, y en este grupo, también fue el motivo principal para interrumpir el tratamiento (n = 7), mientras que los trastornos del sistema nervioso central (SNC) fue la causa principal de interrupción del tratamiento en el grupo DTG/ABC/3TC (n = 14).
Otras causas que motivaron la suspensión del tratamiento por AE fueron: SNC (n = 3), trastornos gastrointestinales (GI) (n = 2), aumento de peso (n = 1), artralgia (n = 1), erupción cutánea (n = 1) y alteración de la función renal (n = 1) en el grupo EVG/C/FTC/TAF, y GI (n = 5) y alteración de la función renal (n = 2) en el grupo DTG/ABC/3TC.
De todas las muertes que se produjeron durante el estudio, 6 en el grupo EVG/C/FTC/TAF y 11 en el DTG/ABC/3TC, ninguna de ellas se asoció a episodios cardíacos.
DiscusiónHasta donde sabemos, esta es la primera cohorte de observación en la vida real que compara EVG/C/FTC/TAF y DTG/ABC/3TC en términos de variaciones en el perfil lipídico respecto a los valores basales y en los episodios cardiovasculares. Los resultados de este estudio mostraron un mayor deterioro del perfil lipídico respecto a los valores basales en el grupo EVG/C/FTC/TAF que en el grupo DTG/ABC/3TC tras 120 semanas de tratamiento; sin embargo, al comparar ambos grupos, se observaron diferencias significativas solo entre los pacientes pretratados, en los valores de CT y de LDL-C a las 48 semanas, y en los valores de CT y HDL-C a las 120 semanas, a favor del grupo DTG/ABC/3TC. Por otra parte, no se observaron diferencias en los episodios cardiovasculares tras el inicio el estudio. Además, no se observaron diferencias significativas en la interrupción de los tratamientos del estudio, con un riesgo similar entre ellos de interrupción debido a EA. Es de relevancia señalar que la interrupción debida a la hipercolesterolemia solo se observó en el grupo EVG/C/FTC/TAF.
Se sabe que el TAF ha perdido el efecto hipolipidemiante del tenofovir disoproxil fumarato (TDF), y también se ha asociado con el empeoramiento de los parámetros lipídicos18. Esto se confirmó en nuestro estudio, en el que aproximadamente la mitad de los pacientes presentaban niveles de CT y LDL por encima del rango normal después de 48 y 120 semanas, mientras que menos de un tercio de los pacientes presentaban esos niveles elevados al inicio del estudio.
Los estudios fundamentales de EVG/C/FTC/TAF en pacientes naive hallaron aumentos significativos de TG, CT, HDL-C y LDL-C en comparación con EVG/C/FTC/TDF (p < 0,001), pero no fue el caso del cociente CT/HDL-C (asociado al riesgo de enfermedad cardiovascular) en las semanas 48 y 14411,12. Estas diferencias se atribuyeron a reducciones significativas de las concentraciones plasmáticas de tenofovir AF. Además, Huhn et al., compararon el tratamiento con EVG/C/FTC/TAF y EVG/C/FTC/TDF en pacientes naive y observaron un aumento de la mediana de los lípidos en ayunas (CT, LDL-C y HDL-C) en la semana 96 en el grupo EVG/C/FTC/TAF, con un cociente de CT/HDL-C similar entre los grupos. A pesar del aumento significativo de los lípidos en ayunas en el grupo EVG/C/FTC/TAF, concluyeron que eso no afecta de forma crucial al perfil de riesgo cardiovascular19.
Estos resultados son similares a los que observamos en nuestros pacientes naive tratados con EVG/C/FTC/TAF cuando comparamos los datos basales con los de las semanas 48 y 120. Al igual que en estudios clínicos previos, tampoco encontramos diferencias en el cociente CT/HDL-C entre grupos, los acontecimientos cardiovasculares o en la proporción de participantes naive que iniciaron tratamiento con hipolipidemiantes, aunque la proporción en nuestro estudio (7,7%) fue superior a la de estudios clínicos (5,5%) en los pacientes que recibieron EVG/C/FTC/TAF.
En la semana 48, encontramos diferencias significativas respecto en los valores iniciales en todos los valores lipídicos, incluidos los cocientes CT/HDL-C y LDL-C/HDL, pero en la semana 120 solo se observaron en CT, LDL-C y HDL-C en los pacientes pretratados del grupo EVG/C/FTC/TAF. Kuo et al. observaron resultados similares, con un aumento de los valores de TG, CT, LDL-C y HDL-C, pero no del cociente CT/HDL-C en la semana 4820; sin embargo, Huang et al. también hallaron aumentos del cociente CT/HDL-C en la semana 48 en los pacientes que cambiaron a EVG/C/FTC/TAF, algo que se observó también en nuestro estudio21.
Un estudio demostró que los pacientes que cambiaron a DTG/ABC/3TC mejoraron el perfil lipídico22. Por otro lado, existe sigue la controversia en torno a la asociación entre el ABC y un mayor riesgo de enfermedades cardiovasculares, además de las reacciones de hipersensibilidad causadas por ABC23.
En el grupo DTG/ABC/3TC, se observaron diferencias significativas en los niveles de CT y HDL-C en los pacientes naive en las semanas 48 y 120, y en el LDL-C solo en la semana 48; sin embargo, el porcentaje de pacientes con valores de TG, TC o LDL-C por encima del rango normal tras las semanas 48 y 120 fue similar a los del inicio del estudio, o mejores en el caso del LDL-C. En los estudios fundamentales, no se observaron cambios clínicamente significativos a lo largo del tiempo (hasta la semana 144) en el perfil lipídico en ayunas del grupo DTG. En estos estudios, se observó un pequeño aumento de los niveles de LDL-C y de CT, así como del cociente TC/HDL-C, con un modesto aumento de los TG, similar al observado en nuestros pacientes14,15.
En los estudios fundamentales de pacientes que cambiaron a DTG, se observó un aumento del CT, LDL-C, HDL-C y los TG a las 24 y 48 semanas16. Esto difiere de lo observado en los pacientes pretratados, en los que no se encontraron diferencias estadísticamente significativas en ninguno de los valores lipídicos ni en los cocientes CT/HDL-C y LDL-C/HDL-C durante el seguimiento. Los resultados descritos por Bagella et al. en su estudio con pacientes que cambiaron a DTG/ABC/3TC sugieren una mejora del perfil lipídico a las 48 semanas, especialmente en el grupo de pacientes que cambiaron a un régimen basado en un inhibidor de la proteasa (reducción del CT y del LDL-C, pequeño aumento del HDL-C y disminución significativa de los TG y del cociente TG/HDL en las semanas 24 y 48)22.
Nuestro estudio confirma los resultados obtenidos en trabajos anteriores, en los que, como es bien sabido, el perfil lipídico empeora tras iniciar el TARV, aunque la diferencia es más notable en el grupo EVG/C/FTC/TAF. Winston et al. compararon a los pacientes que cambiaron a TAF/FTC o a ABC/3TC, sin cambiar el tercer fármaco. No encontraron diferencias estadísticas en el CT, el LDL-C, los TG o el cociente CT/HDL-C en ayunas en la semana 48; los cambios en el HDL-C fueron significativamente diferentes, aunque no clínicamente relevantes. En conjunto, consideraron que ambos tratamientos eran alternativos, eficaces y seguros24.
No se observaron diferencias en la prescripción de hipolipidemiantes, que fueron similares en ambos grupos de tratamiento y entre los pacientes naive y pretratados, aunque en este último caso hasta al 26% de los pacientes tenían prescripciones de hipolipidemiantes.
Debido al tratamiento antirretrovírico y a la infección crónica por VIH, las PLWHIV tienen una esperanza de vida larga, lo que puede dar lugar a lesiones ateroscleróticas y enfermedades cardiovasculares. En el estudio D:A:D, se concluyó que el uso de ABC aumentaba el riesgo de infarto de miocardio25. Por lo demás, en nuestro estudio no se encontraron diferencias entre los 2 fármacos estudiados, en cuanto al número de pacientes (naive o pretratados) que sufrieron un acontecimiento adverso cardiovascular, a pesar de las diferencias significativas en cuanto a los factores de riesgo cardiovascular.
Las limitaciones observadas en este estudio fueron las diferencias en las características basales de los grupos y el diseño observacional retrospectivo, que podría haber introducido un sesgo no controlado (por ejemplo, el sesgo de prescripción/selección está presente y probablemente a los pacientes con enfermedad renal se les prescribió DTG/ABC/3TC principalmente para evitar el tenofovir, aunque los pacientes renales probablemente tienen una mayor probabilidad de presentar hiperlipidemia con el tiempo). También se pudo introducir algún sesgo al eliminar del análisis del perfil lipídico a los pacientes con tratamiento hipolipidemiante. Además, la principal limitación fue el diseño unicéntrico del estudio, con un tamaño de muestra limitado. Los resultados contradictorios detectados entre los ensayos clínicos y algunas cohortes, como la nuestra, podrían explicarse parcialmente por factores, como la heterogeneidad de las poblaciones de estudio, los hábitos de los pacientes, el tiempo de seguimiento y el diseño de la investigación.
En resumen, cuando comparamos ambos grupos de estudio, durante el seguimiento se encontraron diferencias en el CT en pacientes pretratados, a favor del tratamiento con DTG/ABC/3TC. Por consiguiente, ambos regímenes pueden ser una alternativa en cuanto al perfil lipídico, la tolerancia y la incidencia de episodios cardiovasculares y futuros estudios deberían realizar un seguimiento más estrecho de los pacientes que reciban regímenes con TAF.
Declaración de autoríaSandra Rotea-Salvo contribuyó a la recogida e interpretación de datos y a la redacción del artículo. Víctor Giménez-Arufe a la recogida e interpretación de datos y a la revisión crítica. Alejandro Martínez-Pradeda y Carla Fernández-Oliveira participaron en la recogida de datos y la revisión crítica. Álvaro Mena-De-Cea, Luis Margusino-Framiñán y María Isabel Martín-Herranz han participado en la recogida de datos y la revisión crítica y la selección de la revista. Purificación Cid-Silva, en la concepción y diseño del manuscrito y en la revisión crítica del artículo. Todos los autores aprobaron la versión final para su publicación.
FinanciaciónEste trabajo ha sido financiado en parte por la Fundación Profesor Novoa Santos, A Coruña.
Contribución a la literatura científicaPor lo general, elvitegravir/cobicistat/emtricitabina/tenofovir alafenamida fumarato y dolutegravir/abacavir/lamivudina son fármacos para el tratamiento del sida con un buen perfil de seguridad y tolerancia en la práctica clínica. Sin embargo, se ha descrito que modifican el perfil lipídico y el riesgo cardiovascular. Aunque EVG/C/FTC/TAF ya no se recomienda como primera línea de tratamiento del VIH, la importancia de este estudio estriba en la comparación directa entre los regímenes basados en TAF y en ABC.
En ambos grupos de tratamiento se observó un empeoramiento del perfil lipídico, pero fue más pronunciado entre los pacientes pretratados y en el régimen de TAF. A pesar de estas diferencias, el riesgo de eventos cardiovasculares fue similar en ambos grupos, sin que se encontraran diferencias significativas. Ambos regímenes de tratamiento fueron bien tolerados, y presentaron tasas similares de AE relacionados con el tratamiento y de interrupción del tratamiento por dichas causas. Esta es la primera cohorte de observación en vida real que compara ambos tratamientos en términos del perfil lipídico y de acontecimientos cardiovasculares, lo que aporta más datos a los profesionales sanitarios a la hora de elegir el régimen idóneo para cada paciente.
Conflicto de interesesNingún conflicto de intereses.
AgradecimientosA Vanesa Balboa-Barreiro por su colaboración en este trabajo durante el análisis estadístico y la interpretación de los resultados. Y también agradecemos a los Servicios de Farmacia y Medicina Interna Infecciosa.