desarrollar un panel de indicadores para monitorizar la actividad de los programas de optimización del uso de antimicrobianos en los servicios de urgencias.
Métodosun grupo multidisciplinar formado por expertos en el manejo de la infección en urgencias y en la implantación de programas de optimización de uso de antimicrobianos (PROA) evaluó una propuesta de indicadores utilizando una metodología Delphi modificada. En una primera ronda, cada uno de los expertos clasificó la relevancia de cada indicador propuesto en 2 dimensiones (repercusión asistencial y facilidad de implantación) y 2 atributos (nivel de priorización y periodicidad de medida). La segunda ronda se realizó a partir del cuestionario modificado de acuerdo con las sugerencias planteadas y nuevos indicadores sugeridos por los participantes. Los expertos efectuaron modificaciones en el orden de priorización y calificaron los nuevos indicadores propuestos de la misma manera que en la primera ronda.
Resultadosse propusieron un total de 61 potenciales indicadores divididos en 4 grupos: indicadores de consumo, microbiológicos, de proceso y de resultado. Tras el análisis de las puntuaciones y los comentarios realizados en la primera ronda, 31 indicadores fueron clasificados como de alta prioridad, 25 de prioridad intermedia y 5 de baja prioridad. Además se generaron 19 nuevos indicadores. Tras la segunda ronda, se mantuvieron los 61 indicadores inicialmente propuestos y adicionalmente se incorporaron 18 nuevos: 11 como de alta prioridad, 3 como de intermedia y 4 como de baja prioridad.
Conclusioneslos expertos consensuaron un panel de indicadores PROA adaptado a los servicios de urgencias priorizados por nivel de relevancia como un elemento de ayuda para el desarrollo de estos programas, que contribuirá a monitorizar la adecuación del uso de antimicrobianos en estas unidades.
To develop a panel of indicators to monitor antimicrobial stewardship programs activity in the emergency department.
MethodsA multidisciplinary group consisting of experts in the management of infection in emergency departments and the implementation of antimicrobial stewardship programs (ASP) evaluated a proposal of indicators using a modified Delphi methodology. In the first round, each expert classified the relevance of each proposed indicators in two dimensions (healthcare impact and ease of implementation) and two attributes (prioritization level and frequency). The second round was conducted based on the modified questionnaire according to the suggestions raised and new indicators suggested. Experts modified the prioritization order and rated the new indicators in the same manner as in the first round.
Results61 potential indicators divided into four groups were proposed: consumption indicators, microbiological indicators, process indicators, and outcome indicators. After analyzing the scores and comments from the first round, 31 indicators were classified as high priority, 25 as intermediate priority, and 5 as low priority. Moreover, 18 new indicators were generated. Following the second round, all 61 initially proposed indicators were retained, and 18 new indicators were incorporated: 11 classified as high priority, 3 as intermediate priority, and 4 as low priority.
ConclusionsThe experts agreed on a panel of ASP indicators adapted to the emergency services prioritized by level of relevance. This is as a helpful tool for the development of these programs and will contribute to monitoring the appropriateness of the use of antimicrobials in these units.
El progresivo aumento en la resistencia antibiótica durante las últimas décadas ha tenido una fuerte repercusión para los sistemas sanitarios de todo el mundo1. Las infecciones causadas por microorganismos multirresistentes están asociadas a una mayor mortalidad y duración de la hospitalización, así como a un incremento relevante de los costes sanitarios2,3. Es conocido que el exceso y/o el uso inadecuado de antimicrobianos ha contribuido a generar, acelerar y perpetuar estas cepas multirresistentes4. Por ello, durante las últimas décadas se han desarrollado los programas de optimización de uso de antimicrobianos (PROA), con el objetivo de adecuar su uso y reducir la expansión y el número de infecciones causadas por bacterias multirresistentes5. La implantación de estos programas ha sido reconocida como prioritaria por las administraciones sanitarias y las sociedades científicas5,6.
La mayor parte de las experiencias descritas de este tipo de programas hasta la fecha se han centrado en el paciente hospitalizado, particularmente en pacientes críticos, así como más recientemente en el ámbito extrahospitalario7,8. Los servicios de urgencias (SU) constituyen uno de los servicios más relevantes para la implantación de los PROA. Estas unidades son el lugar de prescripción de las primeras dosis de antibióticos en el hospital tanto de los pacientes que ingresan como de los que retornan a la atención primaria, así como de gran número de los antibióticos para pacientes dados de alta directamente a sus domicilios u otros centros asistenciales. Varios estudios han puesto de manifiesto un incremento significativo en el número de infecciones por bacterias multirresistentes en estas unidades9,10. A pesar de que las guías para la implantación de programas PROA reconocen que los SU son lugares preferentes para su instauración, la participación de equipos multidisciplinares en este tipo de unidades es aún reducida11. Por otro lado, existe una falta de uniformidad en el tipo de indicadores a utilizar para monitorizar el uso de antimicrobianos en este ámbito12,13, lo que dificulta la puesta en marcha de estos programas. Los indicadores habitualmente descritos para los programas PROA son poco aplicables en los SU, ya que con frecuencia se relacionan con la estancia hospitalaria.
El objetivo de este estudio fue desarrollar un panel de indicadores para monitorizar el uso adecuado de antimicrobianos en los SU, a través del consenso de un grupo de expertos, mediante una metodología Delphi modificada.
MétodosSe diseñó un estudio siguiendo una metodología Delphi modificada. Inicialmente, un grupo coordinador integrado por 4 miembros de la Sociedad Española de Farmacia Hospitalaria (SEFH) y la Sociedad Española de Urgencias y Emergencias (SEMES) elaboró una propuesta de indicadores, a partir de sus conocimientos, experiencia y la revisión de la literatura, considerando criterios de evidencia, impacto de la intervención, facilidad de implantación (recursos necesarios) y nivel de prioridad (esencial o avanzada). Posteriormente, se constituyó un panel evaluador con 20 expertos españoles con contrastada experiencia en el uso de antimicrobianos y programas PROA, formado por 5 médicos especialistas con experiencia en el área de urgencias, 5 médicos especialistas en enfermedades infecciosas, 5 farmacéuticos con actividad asistencial en el área de urgencias y experiencia superior a 3 años, y otros 5 especialistas en programas de optimización de uso de antimicrobianos, de las especialidades de farmacia hospitalaria, medicina intensiva y microbiología.
Para la evaluación de la propuesta de indicadores se aplicó una metodología RAND/UCLA, que combina la técnica Delphi con la de Grupos Nominales. Este método consiste en realizar 2 rondas de evaluación: la primera de forma independiente por cada participante del panel y la segunda en una puesta en común14. Para la primera ronda, se envió por correo electrónico a los miembros del panel evaluador un documento con la lista de indicadores, con una descripción básica de los mismos y referencias bibliográficas relevantes. Se permitió a los expertos que realizaran comentarios de cada uno y que propusieran nuevos indicadores.
Cada uno de los expertos del panel calificó la relevancia de cada uno de los indicadores propuestos en 2 dimensiones (repercusión asistencial y facilidad de implantación) y 2 atributos (nivel de priorización y periodicidad de medida recomendable para cada indicador [trimestral, semestral o anual]). La escala de puntuación comprendió un rango de 0 a 10 puntos para las 2 dimensiones, donde 0 significaba estar completamente en desacuerdo y 10 estar completamente de acuerdo. Por otra parte, se valoró el nivel de priorización con un rango de 1 (alta) a 3 (baja).
El comité coordinador evaluó las puntuaciones y comentarios del panel y preparó un segundo cuestionario manteniendo, modificando o suprimiendo los indicadores. Cada indicador se clasificó como apropiado, inapropiado o dudoso, en función de la mediana de las puntuaciones obtenidas en la repercusión asistencial o la facilidad de implantación, considerando como apropiados aquellos con una mediana > 6, inapropiados aquellos con un valor < 4 y dudosos si la mediana presentaba un valor entre 4 y 6. El criterio para excluir un indicador del paso a la segunda ronda fue que la mediana en la repercusión asistencial o la facilidad de implantación fuera catalogada como inapropiada. Con respecto al nivel de priorización, cada indicador se clasificó como de prioridad alta (mediana = 1), media (mediana = 1,5–2) o baja (mediana = 2,5–3).
En la segunda ronda se envió el cuestionario modificado con la mediana y rango de las puntuaciones de la primera ronda, así como los comentarios vertidos por los participantes del panel de forma anónima y un análisis de los resultados de cada indicador para aumentar los elementos de juicio a los expertos. Estos volvieron a valorar los indicadores y su grado de priorización. La finalidad de esta ronda fue dar a los expertos la oportunidad de volver a revisar su propia evaluación, al disponer de la información de cómo habían evaluado los demás participantes. También se solicitó que evaluaran los nuevos indicadores sugeridos en la primera ronda. Estos nuevos indicadores se calificaron de la misma manera que en la primera ronda.
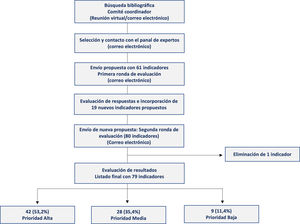
ResultadosEl diagrama de flujo con los resultados globales obtenidos en cada fase se refleja en la figura 1. El grupo coordinador propuso al panel evaluador un listado inicial de 61 indicadores potenciales, divididos en 4 bloques: indicadores de consumo, indicadores microbiológicos, indicadores de proceso e indicadores de resultado.
Tras el análisis de las puntuaciones y los comentarios realizados, 31 indicadores fueron clasificados como de alta prioridad, 25 como de prioridad media y 5 como de baja prioridad. Ninguno de los indicadores propuestos inicialmente fue excluido del paso a segunda ronda, ya que todos fueron valorados con una puntuación superior a 6 puntos en la repercusión asistencial y facilidad de implantación. Además, se propusieron 19 nuevos indicadores posibles para monitorizar estas actividades. Las opiniones de los evaluadores fueron incluidas de forma anónima en la documentación entregada en la segunda ronda.
Tras la segunda ronda, se aceptaron 18 de los 19 nuevos indicadores propuestos. De los 79 indicadores finales, 42 (53,2%) se puntuaron como indicadores de alta prioridad, 28 (35,4%) como de prioridad media y 9 (11,4%) como de baja. Los indicadores se agruparon en 4 bloques: 50 (63,3%) indicadores de uso de antimicrobianos, 7 (8,9%) indicadores microbiológicos, 13 (16,5%) indicadores de proceso y 9 (11,4%) indicadores de resultados. A fin de unificar la periodicidad de medida, se calculó para cada uno de estos bloques de indicadores la mediana de tiempo recomendado en la primera y segunda evaluación, asignando esta periodicidad a todos los indicadores correspondientes al mismo bloque. El resultado final de los indicadores y la periodicidad de medida se muestran en las tablas 1–3.
Resultado de la priorización de indicadores de consumo de antimicrobianos
| Indicador | Prioridad | Periodicidad |
|---|---|---|
| I. Indicadores de consumo de antimicrobianos | ||
| Unidades de medida | ||
| 1- % pacientes que reciben antimicrobianos al alta de urgencias | Alta | Semestral |
| 2- % pacientes que reciben antimicrobianos en urgencias | Alta | |
| 3- DDD /100 pacientes | Alta | |
| 4- DDP /100 pacientes | Media | |
| 5- DDT (DOT) /100 pacientes | Media | |
| 6- DHD /1000 pacientes | Baja | |
| Consumo de antimicrobianos específicos | ||
| 7- Consumo total de antibacterianos | Alta | Semestral |
| 8- Consumo de carbapenémicos | Alta | |
| 9- Consumo de fluoroquinolonas | Alta | |
| 10- Consumo de macrólidos | Alta | |
| 11- Consumo de cefalosporinas de 3ªgeneración | Alta | |
| 12- Consumo total antibióticos anti-SAMR | Alta | |
| 13- Ratio amoxicilina / amoxicilina-clavulánico | Alta | |
| 14- Ratio amoxicilina-clavulánico / piperacilina-tazobactam | Alta | |
| 15- Consumo total antibióticos anti-Gram (−) Multirresistente | Alta | |
| 16- Consumo total de nuevos antimicrobianos | Alta | |
| 17- Coste (€) en antibacterianos | Alta | |
| 18- % DDD de cada grupo respecto al total | Media | |
| 19- Consumo de penicilinas sensibles a betalactamasas (penicilina V + penicilina G) | Media | |
| 20- Ratio macrólidos IV / fluoroquinolonas respiratorias IV | Media | |
| 21- Ratio metronidazol / piperacilina-tazobactam + carbapenémicos | Media | |
| 22- Ratio antibióticos anti-SARM/SASM | Media | |
| 23- Diversificación de betalactámicos antipseudomónicos | Media | |
| 24- % uso de nuevas cefalosporinas 5ªG (ceftarolina, ceftobiprol) en NAC o IPPB | Media | |
| 25- Consumo de antifúngicos sistémicos | Baja | |
| 26- Coste (€) en antifúngicos | Baja | |
| 27- Ratio fluconazol / equinocandinas | Baja |
DDD: Dosis diaria definida; DDP: Dosis diaria prescrita; DDT: Días de tratamiento; DOT: Days of therapy. DHD: Dosis habitante día; IPPB: Infección de piel y partes blandas; NAC: Neumonía asociada a la comunidad; SAMR: S aureus meticilin-resistente; SAMR: S aureus meticilin-sensible.
Resultado de la priorización de indicadores para procesos infecciosos específicos
| Indicador | Prioridad | Periodicidad |
|---|---|---|
| Indicadores de adecuación de la prescripción en los procesos infecciosos más prevalentes | ||
| Faringoamigdalitis | ||
| 28- % pacientes tratados con antibiótico | Alta | Anual |
| 29- % pacientes tratados con penicilinas sensibles a betalactamasas | Media | |
| Bronquitis aguda | ||
| 30- % pacientes tratados con antibiótico | Alta | Anual |
| Neumonía | ||
| 31- % pacientes tratados con quinolonas | Alta | Anual |
| 32- % pacientes tratados con amoxicilina | Media | |
| 33- % pacientes tratados con amoxicilina-clavulánico | Media | |
| 34- % pacientes tratados con b-lactámico+azitromicina | Media | |
| Enfermedad pulmonar obstructiva crónica (EPOC) agudizada | ||
| 35- % pacientes tratados con antibiótico | Alta | Anual |
| 36- % pacientes tratados con quinolonas | Alta | |
| 37- % pacientes tratados con amoxicilina-clavulánico | Media | |
| Infección urinaria | ||
| 38- % bacteriurias asintomáticas tratadas con antibiótico | Alta | Anual |
| 39- % pacientes tratados con quinolonas | Alta | |
| 40- % pacientes tratados con fosfomicina/trometamol | Alta | |
| 41- % pacientes tratados con amoxicilina-clavulánico | Alta | |
| 42- % pacientes tratados con nitrofurantoina | Baja | |
| Infección piel partes blandas | ||
| 43- % pacientes con cobertura frente a SAMR | Alta | Anual |
| 44- % pacientes en tratamiento con de dalbavancina en IPPB y derivación seguimiento en UHD | Baja | |
| Infección sistema nervioso central | ||
| 45- Tiempo hasta inicio de antibiótico | Alta | Anual |
| Neutropenia febril | ||
| 46- Tiempo hasta inicio de antibiótico | Alta | Anual |
| Otros indicadores | ||
| 47- % prescripciones acordes a protocolo/guías | Alta | Anual |
| 48- Tiempo hasta inicio de terapia antibiótica | Media | |
| 49- Duración del tratamiento | Media | |
| 50- Terapia secuencial (ratio antimicrobianos orales/antimicrobianos IV) | Baja | |
IPPB: Infección de piel y partes blandas; UHD: Unidad de hospitalización a domicilio.
Resultado de la priorización de indicadores microbiológicos, de proceso y de resultado
| Indicador | Prioridad | Periodicidad |
|---|---|---|
| II. Indicadores microbiológicos | ||
| 51- Informe anual perfil de resistencias en urinocultivos | Alta | Anual |
| 52- Informe anual perfil de resistencias en hemocultivos | Alta | |
| 53- Incidencia de multirresistentes | Alta | |
| 54- Tasa de contaminación de hemocultivos | Media | |
| 55- Número de pruebas de Streptotest realizadas | Media | |
| 56- % de cultivos correctamente tomados antes del inicio del tratamiento | Media | |
| 57- N° de hemocultivos extraídos en pacientes con catéter venoso central | Media | |
| III. Indicadores de proceso | ||
| 58- Actividad PROA en el Servicio de Urgencias | Alta | Anual |
| 59- Existencia responsable PROA en el Servicio de Urgencias | Alta | |
| 60- Existencia de guías de tratamiento empírico | Alta | |
| 61- Existencia de programa de seguimiento de hemocultivos | Alta | |
| 62- Existencia de programa de mejora de toma de muestras en hemocultivos | Alta | |
| 63- Existencia de un programa de formación continuada para profesionales de urgencias | Alta | |
| 64- Realización de sesiones anuales PROA en el Servicio de Urgencias | Alta | |
| 65- Existencia de programa de seguimiento de urocultivos | Media | |
| 66- % bacteriemias en seguimiento por Unidad de Infecciosas | Media | |
| 67- % tratamientos adecuadamente documentados en historia clínica/informe | Media | |
| 68- % pacientes derivados a UHD | Media | |
| 69- Uso de biomarcadores (PCR, PCT) en toma de decisiones | Media | |
| 70- % pacientes derivados a Consultas Externas de Infecciosas | Baja | |
| IV. Indicadores de resultado | ||
| 71- % tratamiento empírico apropiado en bacteriemia | Alta | Semestral |
| 72- % tratamiento empírico apropiado en ITU | Alta | |
| 73- % tratamiento empírico apropiado en neumonía | Alta | |
| 74- % mortalidad atribuida a infección | Alta | |
| 75- % pacientes sépticos con dosis adecuadas | Alta | |
| 76- % reconsultas relacionadas con infección | Media | |
| 77- % ingresos en UCI / semicríticos atribuidos a infección | Media | |
| 78- % tratamiento no indicado | Media | |
| 79- Estancia media en urgencias de pacientes con infección | Baja |
IPPB: Infección de piel y partes blandas; ITU: Infección del tracto urinario; UCI: Unidad de cuidados intensivos; UHD: Unidad de hospitalización a domicilio.
Los programas PROA se han revelado como una herramienta esencial para mejorar el uso de los antimicrobianos en el ámbito hospitalario, siendo percibidos como una necesidad creciente dentro de los equipos asistenciales6,15. Es por ello necesario describir aquellos indicadores que ayuden a monitorizar el uso de antimicrobianos en unidades específicas. El presente trabajo muestra por primera vez aquellos indicadores considerados por expertos de diversas especialidades como relevantes para monitorizar el funcionamiento de los programas PROA en los SU, siendo un potencial punto de partida para priorizar actividades relacionadas con la optimización de uso de antimicrobianos en estas unidades. Los resultados obtenidos describen 79 indicadores divididos en 4 bloques (indicadores de consumo, microbiológicos, de proceso y de resultado) y 3 niveles de prioridad, siendo cerca de la mitad de ellos considerados como de alta prioridad.
La falta de indicadores PROA en el ámbito de urgencias ha sido objeto de discusión por distintos autores13. Pulia et al.12, en una reciente revisión sobre la implantación de antimicrobianos en el ámbito de urgencias, concluyeron que pese a que las experiencias descritas arrojaban resultados positivos, aún eran necesarios estudios bien diseñados y con indicadores adecuados. Schoffelen et al.16, siguiendo una metodología similar a la empleada en este estudio, seleccionaron 22 indicadores relacionados con actividades PROA en urgencias, incluyendo exclusivamente indicadores de procesos abarcados en requisitos de los programas PROA, tratamiento empírico, documentación de la información y actividades de educación al alta, sin abarcar indicadores propios de uso de antimicrobianos, monitorización de resistencias o resultados clínicos. Hasta la fecha, no encontramos ninguna publicación que establezca un conjunto de indicadores de consumo y microbiológicos que permitan inferir la calidad del uso de antimicrobianos en el ámbito de urgencias.
Los indicadores de este consenso se han agrupado en 4 bloques, lo que responde a la necesidad de monitorizar diferentes aspectos de las actividades de los programas PROA. Estos programas han demostrado optimizar el uso de antimicrobiano y reducir costes directos y estancias hospitalarias17,18, aún siendo su efecto sobre la generación y expansión de cepas multirresistentes incierto19. En el ámbito de urgencias, la implantación de programas PROA ha mostrado ser capaz de reducir la prescripción global de antimicrobianos entre un 10 y 40% y aumentar la adherencia de la prescripción a las recomendaciones de las guías de práctica clínica20. Por otro lado, los indicadores microbiológicos relacionados con el perfil de resistencias y adecuación en la toma de cultivos se consideran esenciales21,22, ya que permiten actualizar los protocolos de tratamiento al perfil de resistencia, así como asegurar una adecuada identificación de los posibles patógenos responsables de la infección. El panel de indicadores se completa con 14 indicadores de proceso (tabla 3), que incluyen elementos esenciales como la designación de los responsables de aplicar las políticas del PROA en el SU y otros elementos indispensables para articular la actividad del programa y conseguir alcanzar los objetivos de optimización del consumo, y la mejora de resultados clínicos.
La metodología empleada en el presente estudio presenta ciertas limitaciones. En primer lugar, el resultado final no refleja aquellos indicadores que presentan una evidencia clínica contrastada. No obstante, hasta la fecha no se han realizado estudios comparativos del impacto de estos indicadores sobre el resultado clínico de los pacientes o la selección de resistencias12. Por otro lado, los puntos de corte empleados para seleccionar el nivel de prioridad, si bien se han basado en experiencias previas21, no se sustentan en criterios rigurosamente establecidos. Cabe señalar que la selección de expertos se ha basado en la experiencia de los evaluadores en el campo de estudio, así como en su implicación en programas PROA. No obstante, no se ha realizado un análisis de los mismos para garantizar una adecuada representatividad (sexo, edad, años de experiencia, etc.), requisito recomendado por la metodología Delphi23, pudiendo presentar cierto sesgo en las valoraciones obtenidas.
Durante las diferentes rondas de evaluación, numerosos autores han señalado la potencial limitación de los sistemas informáticos en la extracción de indicadores. Esta limitación está ampliamente documentada en literatura24, siendo una barrera para el desarrollo de los programas PROA. A pesar de ello, todos los indicadores evaluados presentaron una mediana de puntuación superior a 6 puntos en el apartado de facilidad de implementación. La falta de evaluadores especialistas en sistemas de información dentro del estudio constituye una limitación del mismo, que impide conocer con precisión la dificultad real en tiempo y recursos para obtener estos datos.
El documento final de este estudio incluye los indicadores apropiados para monitorizar el uso de antimicrobianos, el perfil de resistencias y los resultados clínicos secundarios a procesos infecciosos en el ámbito de urgencias dentro de los PROA. Dada la escasa información disponible sobre los indicadores para el seguimiento de estos programas en los SU, así como la multidisciplinariedad y experiencia del panel de expertos escogidos, consideramos que el panel de indicadores obtenidos supone un punto de inflexión para la implantación de estos programas en los SU. La monitorización de estos indicadores será de gran utilidad para impulsar la aplicación de programas PROA en estas unidades, así como comparar el uso de antimicrobianos y su relación con el perfil de resistencias entre las mismas.
FinanciaciónEl presente proyecto se ha realizado con los fondos de la Convocatoria de Ayudas de Proyectos para Grupos de Trabajo de la SEFH 2022–2023.
AutoríaJesús Ruiz, M. Rosario Santolaya, Javier Candel y Juan González participaron en la concepción y el diseño del trabajo, recogida de datos, análisis y la interpretación de los datos, la escritura del artículo y la aprobación de la versión final para su publicación.
El resto de componentes participaron en la evaluación de los indicadores propuestos, su priorización y aprobación del documento final.
Conflicto de interesesSin conflicto de interés.
Componentes del grupo PROA-Urgencias:
- •
Jesús Ruiz Ramos. Servicio de Farmacia, Hospital Santa Creu y San Pau.
- •
María Rosario Santolaya Perrín. Servicio de Farmacia, Hospital Príncipe de Asturias.
- •
Juan González del Castillo. Servicio de Urgencias, Hospital Clínico Universitario San Carlos.
- •
Francisco Javier Candel. Unidad de Enfermedades Infecciosas, Hospital Clínico Universitario San Carlos.
- •
Alejandro Martín Quirós. Servicio de Urgencias, Hospital Universitario La Paz.
- •
Joaquín López-Contreras González. Unidad de Enfermedades Infecciosas, Hospital Santa Creu y San Pau.
- •
Agustín Julián Jiménez. Servicio de Urgencias, Complejo Hospitalario Universitario de Toledo.
- •
Ana Suárez-Lledó Grande. Servicio de Farmacia, Hospital Universitari de Bellvitge.
- •
Julio Javier Gamazo Del Rio. Servicio de Urgencias, Galdakao-Usansolo.
- •
Ana Gallur Martínez. Servicio de Urgencias, Hospital Príncipe de Asturias.
- •
Manuel Linares Rufo. Servicio de Microbiología, Hospital Príncipe de Asturias.
- •
Juan Pasquau Liaño. Unidad de Enfermedades Infecciosas, Hospital Universitario Virgen de las Nieves.
- •
Miguel Salavert Lletí. Unidad de Enfermedades Infecciosas, Hospital Universitari i Politècnic La Fe.
- •
Beatriz Calderón Hernanz. Servicio de Farmacia, Hospital Universitari Son Llàtzer.
- •
Álvaro Eloy Monje López. Servicio de Farmacia. Hospital Santa Creu i Sant Pau.
- •
Paula Ramírez Galleymore. Unidad de Medicina Intensiva, Hospital Universitari i Politècnic La Fe.
- •
Leonor Periañez Parraga. Servicio de Farmacia, Hospital Universitari Son Espases.
- •
Francisco Moreno Ramos. Servicio de Farmacia, Hospital Universitario La Paz.
- •
Cristina Calzón Blanco. Servicio de Farmacia, Hospital Universitario Central de Asturias.
- •
Daniel Echeverría Esnal. Servicio de Farmacia, Hospital del Mar.